أسباب نوبات الصرع
يوجد العديد من أسباب نوبات الصرع. غالبًا ما تكون العوامل التي تؤدي إلى النوبات معقدة وقد لا يكون من الممكن تحديد أسباب معينة، أو أسباب حدوثها في وقت معين، أو مدى تكرار حدوثها.[1]
التغذية
يرفع سوء التغذية وفرط التغذية من خطر حدوث النوبات.[2] تتضمن الأمثلة ما يلي:
- تم الإبلاغ عن أن مرض نقص الثيامين يسبب نوبات الصرع، خاصة في مُدمني الكحوليات.[3][4][5]
- أُفيد أن نقص البيريدوكسين (فيتامين ب 6) يرتبط بنوبات الصرع المعتمدة على البيريدوكسين.[6]
- تم الإبلاغ عن حدوث نوبات صرع في البالغين[7][8] والرضع بسبب نقص فيتامين بي 12.[9][10]
يعتبر تناول حمض الفوليك بكميات كبيرة معاكسًا لتأثيرات مضادات الصرع ويزيد من تكرار النوبات لدى بعض الأطفال، على الرغم من أن هذا القلق لم يعد ذا أهمية لدى أخصائيي الصرع.[11]
حالات طبية
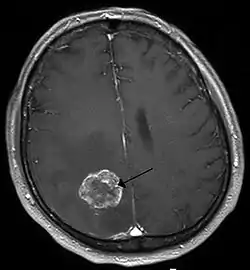
قد تتسبب الحالات المرضية التالية في حدوث نوبات الصرع:
ارتبطت حالات أخرى مع زيادة احتمالية الإصابة بنوبات الصرع ولكن ليس بالضرورة التسبب في حدوثها. ومن الأمثلة على ذلك: الاكتئاب، والذهان، واضطراب الوسواس القهري، واضطراب نقص الانتباه مع فرط النشاط ADHD، وطيف التوحد.
الأدوية
- أمينوفيلين
- بوبيفاكايين
- بوبروبيون
- بوتيروفينون
- كافيين عند تناوله بجرعات عالية أكثر من 500مغم[12] خاصةً في حالات تقطع النوم)
- كلورامبوسيل
- سيكلوسبورين
- كلوزابين
- كورتيكوستيرويد
- ديفينهيدرامين
- إنفلوران
- إستروجين
- فينتانيل
- إنسولين
- ليدوكائين
- مابروتيلين
- بيثيدين
- أولانزابين
- بنتازوسين
- كلوربرومازين مثل الفينوثيازين
- بريدنيزون
- بروكائين
- بروبوفول
- ديكستروبربوكسيفين
- كويتيابين
- ريسبيريدون
- سيفوفلوران
- تيوفيلين
- ترامادول
- مضاد اكتئاب ثلاثي الحلقات خاصةً (كلوميبرامين)
- فنلافاكسين
- المضادات الحيويةالتالية: آيزونيازيد، وإليدانيل، ومترونيدازول، وحمض الناليديكسيك،وبنسلينحتى مع تناول فيتامين ب6، وكوينولون، وكاربابينيم
قد يؤدي استخدام بعض العقاقير الترويحية إلى نوبات في بعض الأشخاص، خاصةُ عند استخدامها بجرعات عالية أو لفترات طويلة. وتشمل هذه العقاقير الأمفيتامينات (مثل الأمفيتامين، والميثامفيتامين، وإكستاسي، وميفيدرون والكوكايين، والميثيل فينيدات)، و سيلوسيبين، وجاما هيدروكسي بيوتيريت.
قد تزداد النوبات إذا استخدمت الأدوية المضادة للصرع من النوع الخطأ في العلاج.
تسبب الأدوية المسببة للصرع (والتي تختلف في الوظيفة لمضادات الاختلاج) النوبات بجرعات كافية. ومن الأمثلة على هذه العوامل - والتي يُستخدم بعضها سريريًا وتحتوي على سموم طبيعية - الستريكنين، وبيمغريد، وفلومازينيل، وسيكلوثيازيد، وفلوروثيل، وبنتيلنترازول، بيكوكولين، وسيكوتوكسين، وبيكروتوكسين.
الكحول
توجد آراء متباينة حول احتمالية تسبب المشروبات الكحولية في نوبات الصرع. قد يقلل استهلاك الكحول مؤقتًا من احتمال حدوث نوبة بعد الاستهلاك مباشرةً. ولكن بعد انخفاض تركيز الكحول في الدم ، قد تزداد فرص حدوث النوبات. قد يحدث هذا حتى في غير المُصابين بالصرع.[13]
وقد ثبت أن شرب الخمر بشكلٍ خاص قد يكون له بعض التأثير على النوبات في مرضى الصرع. لكن لم تعثر الدراسات على علاقة بين شرب الخمر وزيادة احتمال حدوث نوبة مرضية على الإطلاق. كما لم يكشف تخطيط أمواج الدماغ في المرضى عن أي زيادة في نشاط المضبوطات بعد تناول الكحول بجرعات صغيرة.[14]
يؤدي استهلاك الكحول مع الطعام إلى حدوث النوبات بشكل أقل من شربه دون تناول الطعام.[15]
قد يقلل استهلاك الكحول أثناء استخدام العديد من مضادات الاختلاج من احتمالية عمل الدواء بشكل صحيح. في بعض الحالات، قد يؤدي هذا إلى حدوث نوبة. كما تختلف الآثار اعتمادًا على الدواء المُستخدم.[16]
آثار الانسحاب من الدواء
قد تتسب بعض الأدوية الطبية والترفيهية في حدوث النوبات خاصةً عند الانسحاب من تعاطي الجرعات العالية و/ أو استخدامها بشكل مزمن. ومن الأمثلة على ذلك، الأدوية التي تؤثر على حمض الغاما-أمينوبيوتيريك) و / أو حمض الجلوتاميك، والمشروبات الكحولية،[17] والبنزوديازيبينات، والباربيتورات، والمخدرات. قد يؤدي الانسحاب المفاجئ من تعاطي مضادات الاختلاج إلى حدوث النوبات. ولهذا السبب، إذا تغيّر دواء المريض، فيجب إبعاد المريض عن الدواء بعد بدء تناول دواء جديد.
نسيان تناول مضادات الاختلاج
قد تكون الجرعة المنسية أو الجرعات الخاطئة من مضادات الاختلاج مسؤولة عن حدوث نوبة صرع، حتى لو كان الشخص غالبًا ما ينسى جرعات في الماضي ولا يُصاب بنوبات نتيجةً لذلك.[18] تُعتبر الجرعات المنسية واحدة من أكثر الأسباب شيوعًا لنوبات الصرع. أثبتت الدراسات أن جرعة منسية واحدة قادرة على إحداث نوبة صرع في بعض المرضى.[19]
- كمية الجرعة غير الصحيحة: قد يتلقى المريض مستوى علاجيًا دون المستوى من مضاد الاختلاج.[20]
- تبديل الأدوية: قد يشمل ذلك سحب الأدوية المضادة للاختلاج بدون استبدال، أو استبدالها بأدوية أقل فاعلية، أو الانتقال بسرعة كبيرة من مضاد اختلاج إلى آخر. في بعض الحالات، قد يؤدي التحول من العلامة التجارية إلى دواء مكافئ آخر من نفس الدواء إلى حدوث نوبة اختراق.[21][22]
الحمى
قد تؤدي الحمى بدرجات حرارة تصل إلى 38 درجة مئوية (100.4 درجة فهرنهايت) أو أعلى في الأطفال الذين تتراوح أعمارهم بين 6 أشهر و 5 سنوات إلى حدوث نوبة صرع حموية.[23] يتعرض حوالي 2-5 ٪ من جميع الأطفال مثل هذه النوبات خلال طفولتهم.[24] في معظم الحالات، لن تشير النوبات الجموية إلى الإصابة بالصرع.[24] ما يقرب من 40 ٪ من الأطفال الذين يعانون من النوبة الحموية سيكونون مصابين بنوع آخر.[24]
يمكن أن تؤدي الحمى إلى حدوث نوبة صرع في حالة المصابين بالصرع. بالإضافة إلى ذلك، يمكن أن يؤدي التهاب المعدة والأمعاء الذي يسبب القيء والإسهال، إلى تناقص امتصاص مضادات الاختلاج وبالتالي تقليل الحماية ضد النوبات.[25]
الإبصار

في بعض حالات الصرع، يمكن أن تكون الأضواء الخافقة أو الوامضة مثل الأضواء القوية، مسؤولة عن حدوث نوبة توترية رمعية، أو نوبة صرعية مصحوبة بغيبة، أو رمع عضلي.[26] تُعرف هذه الحالة بالصرع الحساس للضوء. وفي بعض الحالات، تحدث النوبات عن طريق أنشطة غير ضارة بالآخرين، مثل مشاهدة التلفزيون أو لعب ألعاب الفيديو، أو القيادة أو الركوب خلال ضوء النهار على طول الطريق مع أشجار متباعدة، وبالتالي محاكاة تأثير الضوء الوامض. قد يعاني بعض الأشخاص من نوبة صرع نتيجة لوميض عينيه.[27] وخلافًا للاعتقاد الشائع، فإن هذا النوع من الصرع غير شائع نسبيًا، ويمثل 3 ٪ فقط من جميع الحالات.[28]
يتضمن الجزء الروتيني من اختبار تخطيط أمواج الدماغ تعريض المريض إلى الأضواء الخافتة لمحاولة إحداث نوبة، لتحديد ما إذا كانت هذه الأضواء تسبب نوبة صرع في المريض أم لا، والقدرة على قراءة الأطوال الموجية عند حدوث النوبة.[27]
قد تحدث عض حالات الصرع في حالات نادرة بمن خلال عدم التركيز.[29]
إصابات الرأس
يمكن أن تؤدي إصابات الرأس الشديدة، مثل إصابة شخص ما في حادث سيارة أو سقوط أو اعتداء أو إصابة رياضية، إلى نوبة واحدة أو أكثر بعد الإصابة مباشرةً أو حتى بعد فترة طويلة من الإصابة.[30] قد يكون هذا بعد ساعات أو أيام أو حتى سنوات بعد الإصابة.
يمكن أن تتسبب الإصابات الدماغية في حدوث النوبات بسبب كمية غير عادية من الطاقة التي يتم تفريغها عبر الدماغ عند حدوث الإصابة وبعدها. فعندما يحدث تلف في الفص الصدغي من الدماغ، يحدث انقطاع في إمدادات الأكسجين.[31]
يبلغ خطر النوبة من إصابات الرأس المغلقة حوالي 15٪.[32] وفي بعض الحالات، يُعطى المريض الذي يعاني من إصابة في الرأس مضادات الاختلاج حتى لو لم تحدث النوبات كإجراء احترازي لمنعها في المستقبل.[33]
نقص السكر في الدم
يمكن أن يؤدي نقص سكر الدم، أو انخفاض نسبة السكر في الدم إلى نوبات الصرع. يرجع السبب في ذلك إلى عدم كفاية إمدادات الجلوكوز إلى الدماغ، مما يؤدي إلى التشوه العصبي. تحدث النوبات عندما تنخفض مستويات الجلوكوز في الدماغ لدرجة قليلة جدًا.
عادةً ما تكون نوبات نقص السكر في الدم مضاعفات لعلاج مرض السكري باسخدام الأنسولين أو خافضات سكر الدم الفموية. وبشكلٍ أقل شيوعًا، يمكن أن تحدث النوبات نتيجة الانسولين المفرط الذي ينتجه الجسم أو لأسباب أخرى.
دورة الحيض
في حالات الصرع الغشائي، تصبح النوبات أكثر شيوعًا خلال فترة معينة من الدورة الشهرية.
الحرمان من النوم
يعتبر الحرمان من النوم هو ثاني أكثر مسببات النوبات شيوعًا.[13] في بعض الحالات، كان الحرمان من النوم هو المسؤول الوحيد عن نوبات الصرع.[34] ومع ذلك، قد يؤدي الحرمان من النوم إلى نوبة مرضية غير معروفة. كانت أحد الأفكار المحتملة هي أن مقدار النوم الذي يصاب به الشخص يؤثر على كمية النشاط الكهربائي في الدماغ.[35]
يُطلب من المرضى المقرر إجراؤهم لاختبار تخطيط أمواج الدماغ حرمان أنفسهم من بعض النوم في الليلة السابقة ليتمكنوا من تحديد ما إذا كان الحرمان من النوم مسؤولاً عن النوبات أم لا.[36]
في بعض الحالات، ينصح المرضى الذين يعانون من الصرع بالنوم 6-7 ساعات متتالية مقابل النوم المُقسّم (على سبيل المثال، 6 ساعات في الليل وقيلولة لمدة ساعتين) وتجنب الكافيين والمنوم لمنع النوبات.[37]
الطفيليات ولسعات الحشرات
في بعض الحالات، يمكن أن تسبب بعض الطفيليات النوبات. تتسبب الدودة الشريطية الوحيدة وشريطية البقر في حدوث نوبات عندما يخلق الطفيلي الخراجات في الدماغ. يمكن أن يتسبب داء المشوكات والملاريا وداء المقوسات وداء المثقبيات الأفريقي والعديد من الأمراض الطفيلية الأخرى في حدوث نوبات الصرع.
رتبطت النوبات أيضًا بلسعات الحشرات. تشير التقارير إلى أن المرضى الذين تعرضوا للدغ من قبل النمل الأحمر Solenopsis invicta و الدبابير قد عانوا من نوبات الصرع بسبب السم.[38][39]
الضغط
يمكن أن يؤدي الإجهاد إلى حدوث نوبات لدى مرضى الصرع ، ويُصنّف كأحد عوامل خطر الإصابة بالصرع. كما تُعتبر الشدة، والمدة، والوقت الذي يحدث فيه الإجهاد عوامل مساهمة في تكرار الإصابة بالصرع. ويُعتبر الضغط واحد من أكثر مسببات النوبات في المرضى المصابين بالصرع.[40][41]
يؤدي التعرض للضغط إلى إفراز هرمون تؤثر على الدماغ. تعمل هذه الهرمونات على كل من التشابكات العصبية الاستثارية والمثبطة، مما يؤدي إلى استثارة عالية من الخلايا العصبية في الدماغ. ومن المعروف أن منطقة قرن آمون منطقة شديدة الحساسية للتوتر. يعتبر هذا المكان هو المكان الذي يتفاعل فيه هرمونات الإجهاد مع المستقبلات المستهدفة للتسبب في حدوث نوبات الصرع.[42]
يشيع مصطلج النوبات الصرعية نتيجة الإجهاد في الأدب وكثيرًا ما تظهر في النصوص الإليزابيثية، حيث يُشار إليها باسم "مرض السقوط".[43]
النوبات العرَضيّة
قد تحدث نوبات الصرع بالرغم من استخدام مضادات الاختلاج التي نجحت في منع النوبات في المريض بنجاح.[44] قد تكون نوبات العرِضية أكثر خطورة من النوبات غير العرضية لأنها غير متوقعة من قبل المريض، الذي قد يعتبر نفسه فد تعافى من النوبات، وبالتالي، لا يتخذ أي احتياطات.[45] تزداد احتمالية حدوث النوبات العرَضية مع عدد من المحفزات.[46] وفي كثير من الأحيان عند حدوث النوبات العرَضية في الشخص الذي تعافى منة النوبات بشكل جيد، فعادةً ما يكون هناك سبب أساسي جديد للنوبة.[47]
تختلف النوبات العرضية. وأظهرت الدراسات أن معدلات النوبات العرضية تتراوح بين 11-37 ٪.[48] يشمل العلاج قياس مستوى مضادات الاختلاج في نظام المريض، وقد يشمل زيادة جرعة الدواء الموجود، وإضافة دواء آخر إلى الدواء الحالي، أو تبديل الأدوية تمامًا.[49] قد يحتاج الشخص المصاب بالنوبات العرضية إلى دخول المستشفى للملاحظة.[44]
أسباب أخرى
- الأمراض الحادة: قد تؤدي بعض الأمراض التي تسببها الفيروسات أو البكتيريا إلى نوبة صرع خاصة عند حدوث القيء أو الإسهال، لأن ذلك قد يقلل من امتصاصية مضادات الاختلاج.[46]
- سوء التغذية: قد يكون نتيجة لعادات غذائية سيئة أو عدم الوصول إلى التغذية السليمة أو الصيام.[46] في النوبات التي يتحكم بها عن طريق النظام الغذائي في الأطفال، قد تحدث النوبات عند توقف الطفل عن اتباع النظام الغذائي من تلقاء نفسه.[50]
- الموسيقى.[51][52][53]
المراجع
- "Epilepsy Foundation". مؤرشف من الأصل في 11 يوليو 2011. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Jonathan H. Pincus; Gary J. Tucker (27 September 2002). Behavioral Neurology. Oxford University Press. صفحة 4. ISBN 978-0-19-803152-9. مؤرشف من الأصل في 08 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - 100 Questions & Answers About Epilepsy, Anuradha Singh, page 79
- Keyser, A.; De Bruijn, S.F.T.M. (1991). "Epileptic Manifestations and Vitamin B1Deficiency". European Neurology. 31 (3): 121–5. doi:10.1159/000116660. PMID 2044623. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Fattal-Valevski, A.; Bloch-Mimouni, A.; Kivity, S.; Heyman, E.; Brezner, A.; Strausberg, R.; Inbar, D.; Kramer, U.; Goldberg-Stern, H. (2009). "Epilepsy in children with infantile thiamine deficiency". Neurology. 73 (11): 828–33. doi:10.1212/WNL.0b013e3181b121f5. PMID 19571254. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Vitamin B-6 Dependency Syndromes في موقع إي ميديسين
- Matsumoto, Arifumi; Shiga, Yusei; Shimizu, Hiroshi; Kimura, Itaru; Hisanaga, Kinya (2009). "Encephalomyelopathy due to vitamin B12 deficiency with seizures as a predominant symptom". Rinsho Shinkeigaku. 49 (4): 179–85. doi:10.5692/clinicalneurol.49.179. PMID 19462816. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Kumar, S (2004). "Recurrent seizures: an unusual manifestation of vitamin B12 deficiency". Neurology India. 52 (1): 122–3. PMID 15069260. مؤرشف من الأصل في 31 يوليو 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Mustafa TAŞKESEN; Ahmet YARAMIŞ; Selahattin KATAR; Ayfer GÖZÜ PİRİNÇÇİOĞLU; Murat SÖKER (2011). "Neurological presentations of nutritional vitamin B12 deficiency in 42 breastfed infants in Southeast Turkey" (PDF). Turk J Med Sci. TÜBİTAK. 41 (6): 1091–1096. مؤرشف من الأصل (PDF) في 20 أكتوبر 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Yavuz, Halûk (2008). "'Vitamin B12 deficiency and seizures'". Developmental Medicine and Child Neurology. 50 (9): 720. doi:10.1111/j.1469-8749.2008.03083.x. PMID 18754925. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Morrell, Martha J. (2002). "Folic Acid and Epilepsy". Epilepsy Currents. 2 (2): 31–34. doi:10.1046/j.1535-7597.2002.00017.x. PMC 320966. PMID 15309159. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Devinsky, Orrin; Schachter, Steven; Pacia, Steven (2005). Complementary and Alternative Therapies for Epilepsy. New York, N.Y.: Demos Medical Pub. ISBN 9781888799897. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Engel, Jerome; Pedley, Timothy A.; Aicardi, Jean (2008). Epilepsy: A Comprehensive Textbook. Lippincott Williams & Wilkins. صفحات 78–. ISBN 978-0-7817-5777-5. مؤرشف من الأصل في 2 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Wilner, Andrew N. (1 November 2000). Epilepsy in Clinical Practice: A Case Study Approach. Demos Medical Publishing. صفحات 92–. ISBN 978-1-888799-34-7. مؤرشف من الأصل في 8 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Epilepsy Foundation". مؤرشف من الأصل في 17 يونيو 2011. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Wilner, Andrew N. (1 November 2000). Epilepsy in Clinical Practice: A Case Study Approach. Demos Medical Publishing. صفحات 93–. ISBN 978-1-888799-34-7. مؤرشف من الأصل في 31 ديسمبر 2013. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Orrin Devinsky (1 January 2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. صفحة 63. ISBN 978-1-934559-91-8. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Orrin Devinsky (1 January 2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. صفحة 120. ISBN 978-1-934559-91-8. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Steven S. Agabegi; Elizabeth D. Agabegi (2008). Step-up to medicine. Lippincott Williams & Wilkins. صفحة 230. ISBN 978-0-7817-7153-5. مؤرشف من الأصل في 08 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Crain, Ellen F.; Gershel, Jeffrey C. (2003). Clinical manual of emergency pediatrics (الطبعة 4th). New York: McGraw-Hill, Medical Publishing Division. ISBN 9780071377508. مؤرشف من الأصل في 11 يناير 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Singh, Anuradha (2009). 100 Questions & Answers About Your Child's Epilepsy. Sudbury, Massachusetts: Jones and Bartlett. ISBN 9780763755218. مؤرشف من الأصل في 15 فبراير 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة) - MacDonald, J. T. (December 1987). "Breakthrough seizure following substitution of Depakene capsules (Abbott) with a generic product". Neurology. 37 (12): 1885. doi:10.1212/wnl.37.12.1885. PMID 3120036. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Greenberg, David A.; Michael J. Aminoff; Roger P. Simon (2012). "12". Clinical neurology (الطبعة 8th). New York: McGraw-Hill Medical. ISBN 978-0071759052. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Graves, RC; Oehler, K; Tingle, LE (Jan 15, 2012). "Febrile seizures: risks, evaluation, and prognosis". American Family Physician. 85 (2): 149–53. PMID 22335215. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Orrin Devinsky (1 January 2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. صفحة 67. ISBN 978-1-934559-91-8. مؤرشف من الأصل في 8 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Thomas R. Browne; Gregory L. Holmes (2008). Handbook of Epilepsy. Jones & Bartlett Learning. صفحة 129. ISBN 978-0-7817-7397-3. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Graham F A Harding; Peter M Jeavons (10 January 1994). Photosensitive Epilepsy. Cambridge University Press. صفحة 16. ISBN 978-1-898683-02-5. مؤرشف من الأصل في 08 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Flickering light and seizures | Pediatrics for Parents | Find Articles
- Wallace, Sheila J.; Farrell, Kevin (2004). Epilepsy in Children, 2E (باللغة الإنجليزية). CRC Press. صفحة 246. ISBN 9780340808146. مؤرشف من الأصل في 8 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Overview of Head Injuries: Head Injuries Merck Manual Home Edition نسخة محفوظة 28 فبراير 2014 على موقع واي باك مشين.
- Diane Roberts Stoler (1998). Coping with Mild Traumatic Brain Injury. Penguin. صفحة 124. ISBN 978-0-89529-791-4. مؤرشف من الأصل في 16 فبراير 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Donald W. Marion (1999). Traumatic Brain Injury. Thieme. صفحة 107. ISBN 978-0-86577-727-9. مؤرشف من الأصل في 08 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Head Injury as a Cause of Epilepsy". مؤرشف من الأصل في 23 يونيو 2011. اطلع عليه بتاريخ 23 يونيو 2011. الوسيط
|CitationClass=تم تجاهله (مساعدة) Epilepsy Foundation - "Can sleep deprivation trigger a seizure?". مؤرشف من الأصل في 29 أكتوبر 2013. اطلع عليه بتاريخ 29 أكتوبر 2013. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Orrin Devinsky (1 January 2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. صفحة 61. ISBN 978-1-934559-91-8. مؤرشف من الأصل في 08 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Ilo E. Leppik, MD (24 October 2006). Epilepsy: A Guide to Balancing Your Life. Demos Medical Publishing. صفحة 136. ISBN 978-1-932603-20-0. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Orrin Devinsky (1 January 2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. صفحة 62. ISBN 978-1-934559-91-8. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Candiotti, Keith A.; Lamas, Ana M. (1993). "Adverse neurologic reactions to the sting of the imported fire ant". International Archives of Allergy and Immunology. 102 (4): 417–420. doi:10.1159/000236592. PMID 8241804. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Gonzalo Garijo, M.A.; Bobadilla González, P.; Puyana Ruiz, J. (1995). "Epileptic attacks associated with wasp sting-induced anaphylaxis". Journal of Investigational Allergology & Clinical Immunology. 6 (4): 277–279. PMID 8844507. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Nakken, Karl O.; Solaas, Marit H.; Kjeldsen, Marianne J.; Friis, Mogens L.; Pellock, John M.; Corey, Linda A. "Which seizure-precipitating factors do patients with epilepsy most frequently report?". Epilepsy & Behavior (باللغة الإنجليزية). 6 (1): 85–89. doi:10.1016/j.yebeh.2004.11.003. مؤرشف من الأصل في 24 مارس 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Haut, Sheryl R.; Hall, Charles B.; Masur, Jonathan; Lipton, Richard B. (2007-11-13). "Seizure occurrence: precipitants and prediction". Neurology. 69 (20): 1905–1910. doi:10.1212/01.wnl.0000278112.48285.84. ISSN 1526-632X. PMID 17998482. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Gunn, B.G.; Baram, T.Z. "Stress and Seizures: Space, Time and Hippocampal Circuits". Trends in Neurosciences (باللغة الإنجليزية). 40 (11): 667–679. doi:10.1016/j.tins.2017.08.004. مؤرشف من الأصل في 1 أغسطس 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Medscape Log In". مؤرشف من الأصل في 27 أكتوبر 2015. الوسيط
|CitationClass=تم تجاهله (مساعدة) - American Academy of Orthopaedic Surgeons (2006). Emergency care and transportation of the sick and injured (الطبعة 9th). Sudbury, Massachusetts: Jones and Bartlett. صفحات 456, 498. ISBN 9780763744052. مؤرشف من الأصل في 11 يناير 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Ettinger, Alan B.; Adiga, Radhika K. (2008). "Breakthrough Seizures—Approach to Prevention and Diagnosis". US Neurology. 4 (1): 40–42. مؤرشف من الأصل في 2 أكتوبر 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Devinsky, Orrin (2008). Epilepsy: Patient and Family Guide (الطبعة 3rd). New York: Demos Medical Publishing. صفحات 57–68. ISBN 9781932603415. مؤرشف من الأصل في 11 يناير 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Lynn, D. Joanne; Newton, Herbert B.; Rae-Grant, Alexander D. (2004). The 5-Minute Neurology Consult. Philadelphia: Lippincott Williams & Wilkins. صفحة 191. ISBN 9780683307238. مؤرشف من الأصل في 11 يناير 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Pellock, John M.; Bourgeois, Blaise F.D.; Dodson, W. Edwin; Nordli, Jr., Douglas R.; Sankar, Raman (2008). Pediatric Epilepsy: Diagnosis and Therapy. (الطبعة 3rd). New York: Demos Medical Publishing. صفحة 287. ISBN 9781933864167. مؤرشف من الأصل في 8 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Engel, Jr., Jerome; Pedley, Timothy A.; Aicardi, Jean (2008). Epilepsy: A Comprehensive Textbook (الطبعة 2nd). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. ISBN 9780781757775. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Freeman, John M.; Kossoff, Eric; Kelly, Millicent (2006). Ketogenic Diets: Treatments for Epilepsy. (الطبعة 4th). New York: Demos. صفحة 54. ISBN 9781932603187. مؤرشف من الأصل في 11 يناير 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Stern, John (2015). "Musicogenic epilepsy". Handbook of Clinical Neurology. 129: 469–477. doi:10.1016/B978-0-444-62630-1.00026-3. ISSN 0072-9752. PMID 25726285. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "music and epilepsy". Epilepsy Society (باللغة الإنجليزية). 2015-08-10. مؤرشف من الأصل في 24 مارس 2019. اطلع عليه بتاريخ 16 سبتمبر 2017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Maguire, Melissa Jane (21 May 2012). "Music and epilepsy: a critical review". Epilepsia. 53 (6): 947–61. doi:10.1111/j.1528-1167.2012.03523.x. الوسيط
|CitationClass=تم تجاهله (مساعدة)
- بوابة طب