مضاد حيوي
المضاد الحيوي هو عبارة عن مادة أو مركب يقتل أو يثبط نمو الجراثيم،[1] وتنتمي المضادات الحيوية إلى مجموعة أوسع من المركبات المضادة للأحياء الدقيقة، وتستخدم لعلاج الأخماج التي تسببها الكائنات الحية الدقيقة، بما في ذلك الفطريات والطفيليات.[2][3][4]
.jpg.webp)
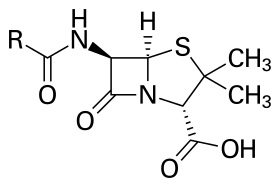
صاغ مصطلح "المضادات الحيوية" العالم واكسمان عام 1942، لوصف أية مادة تُنتجها كائنات حية دقيقة تعاكس نمو الكائنات الدقيقة الأخرى في وسط مخفف جداً.[5] هذا التعريف الأصلي استبعد المواد الطبيعية الأخرى التي تقتل المتعضّيات الدقيقة ولكن لا تنتجها كائنات حية دقيقة (مثل عصارة المعدة والماء الأكسجيني H2O2)، وكذلك يستبعد المركبات الصناعية المضادة للجراثيم مثل السلفوناميدات. العديد من المضادات الحيوية ذات جزيئات صغيرة القدّ نسبياً مع كتلة جزيئية أقل من 2000 وحدة دالتون. بتقدم علوم الكيمياء الطبية، أضحت معظم المضادات الحيوية حديثاً شبه صناعية ومعدّلة كيميائياً من مركبات أصلية موجودة في الطبيعة، [6] مثل صادات بيتا لاكتام (التي تشمل البنسلين، التي تنتجها الفطريات من صنف البنيسيلوم، والسيفالوسبورين، وكاربابينيم). بعض المضادات الحيوية لا يزال ينتج بعزله من كائنات حية، مثل أمينوغليكوزيد، وهناك مضادات أخرى تم استحداثها من خلال وسائل صناعية بحتة كالسلفوناميدات، والفلوروكينولون، و oxazolidinone. وهكذا تصنّف المضادات الحيوية بحسب منشئها إلى مضادات حيوية طبيعية المنشأ وثانية نصف مركبة وثالثة مركبة. بالإضافة إلى هذا التصنيف يمكن أن تصنف المضادات الحيوية إلى مجموعتين واسعتين وفقاً لتأثيرها على الكائنات الحية الدقيقة: مجموعة العوامل القاتلة للمتعضيات الدقيقة bactericidal agents، والثانية مجموعة العوامل المثبطة لها bacteriostatic agents
تاريخ المضادات الحيوية
كان البنسيلين أساس علاج كثير من الأمراض المعدية قبل بداية القرن العشرين الأدب الطبي. كعلاج للالتهاب ورد في الطب الصيني القديم باستخدام نباتات لها خصائص مؤثرة مثل المضادات الحيوية؛ وبدأ استعمالها منذ أكثر من 2,500 سنة مضت.[7][8] وفي كثير من الثقافات الأخرى القديمة، بما في ذلك قدماء المصريين والإغريق والعرب في العصور الوسطى استخدم فطر العفن s.[9][10] لقد كان لحاء شجرة الكيناعلاجاً فعالاً لداء الملاريا على نطاق واسع في القرن السابع عشر، والمرض الناجم عن الطفيليات من جنس المصورات الحيوية [11] واستخدام الجهود العلمية لفهم ما يسبب هذه الأمراض، وتطوير العلاج الكيميائي للمضادات الحيوية التركيبية، والعزلة المفروضة على المضادات الحيوية الطبيعية ملحوظة التنمية في المضادات الحيوية.[12] وتعرف أصلاً بالتضاد الحيوي antiobiosis، والمضادات الحيوية هي أدوية التي تقوم بفعاليات مضادة للأحياء الدقيقة Microorganisms. ومصطلح التضاد الحيوي antibiosis يعني 'ضد الحياة' صاغه عالم الأحياء الدقيقة الفرنسي فيوليمين كاسم وصفي لهذه الظاهرة التي أظهرتها العقاقير.[13] (وصف Antibiosis التضاد الحيوي لأول مرة عام 1877 في البكتيريا عند لويس باستور وروبرت كوخ، لوحظ أن عصية محمولة جواً يمكن أن تمنع نمو عصيات الجمرة الخبيثة.[14] هذه الأدوية سمَّاها لاحقًا المضادات الحيوية واكسمان، وهو عالم أحياء دقيقة أمريكي عام 1942.[5][13]
بدأت قصة العلاج الكيميائي بالمضادات الحيوية كعلم في ألمانيا مع إيرليخ،أواخر القرن التاسع عشر. إذ لاحظ الدكتور إيرليخ أن أصباغاً معينة يمكن لها أن تندخل وتلون الخلايا البشرية والحيوانية وخلايا المتعضيات الدقيقة Microorganisms، والبعض الآخر لايتلون بها. ثم اقترح فكرة أنه قد يكون من الممكن جعل بعض الأصباغ أو المواد الكيماوية التي من شأنها أن تكون بمثابة حل سحري أو مخدر انتقائي يمكنه الارتباط مع المتعضيات الدقيقة ثم قتلها دون أن تتأذى خلايا الإنسان المضيف. بعد الكثير من التجارب وفرز مئات من الأصباغ ضد مختلف الكائنات الحية، اكتشف عقاراً طبياً مفيداً، وهو مضاد حيوي من اكتشاف الإنسان: سالفارسان Salvarsan. ولكن بسبب الآثار السلبية لذلك العقار؛ إلى جانب اكتشاف البنسلين في وقت لاحق، توقف استخدامه كمضاد حيوي. شهد إيرليخ ولادة ثورة المضادات الحيوية، وأعقبه اكتشاف دوماك للبرونتوسيل Prontosil عام 1932.[15] طور البرونتوسيل، كأول مضاد حيوي للجراثيم متاح تجارياً فريق من الباحثين برئاسة غيرهارد دوماك (الذي حصل عام 1939 على جائزة نوبل للطب للجهود التي بذلها) في مختبرات باير في شركة IG Farben في ألمانيا. كان للبرونتوسيل تأثيراً واسعاً نسبياً ضد الجراثيم إيجابية الغرام دون تأثير يذكر على عصيات عائلة الأمعائيات أمعائيات .
ونبع اكتشاف المضادات الحيوية الطبيعية التي تنتجها الكائنات الدقيقة، من عمل سابق في مراقبة التضاد الحيوي بين الكائنات الحية الدقيقة. لاحظ باستور أنه "لو تمكنا من التدخل في التضاد الموجود فيما بين بعض أنواع المُتَعضِيَات الدقيقة فقد يتيح هذا أعظم آمال للعلاج.[16] التضاد الجرثومي الذي أبداه البنسليوم كان أول من وصفه جون تيندال في انكلترا عام 1875.[16] ومع ذلك، لم يحظ عمله باهتمام كبير من الأوساط العلمية؛ حتى اكتشاف الكسندر فليمنغ للبنسلين عام 1928. حتى ذلك الحين لم تتابع الإمكانات العلاجية للبنسلين. ولكن بعد أكثر من عشر سنوات، اهتم إرنست تشين هوارد فلوري بعمل فليمينغ، فتم إنتاج الشكل المنقى من البنسلين الذي أبدى نشاطاً مضاداً ضد طائفة واسعة من الجراثيم؛ مع سمية منخفضة للمضيف إذ يمكن تعاطيه دون آثار ضارة. وعلاوة على ذلك كان لا تمنع تأثيراته المقومات البيولوجية مثل نتحات القيح، على عكس السلفوناميدات. في ذلك الوقت، لم يكتشف أحد مركب يعادل هذا النشاط. وأدى اكتشاف البنسلين إلى تجديد الاهتمام في البحث عن مركبات من المضادات الحيوية تتمتع بقدرات مشابهة.[17] وبسبب اكتشاف البنسلين تقاسم إرنست تشين، وهوارد فلوري وإلكسندر فليمينغ جائزة نوبل في الطب لعام 1945. عام 1939 عزل رينيه دوبوس الجراميسيدين، أحد أول المضادات الحيوية المصنوعة تجاريًا الذي استخدم خلال الحرب العالمية الثانية ليثبت فعالية عالية في علاج الجروح والقروح.[18] وأرجع فلوري الفضل لدوبوس لإحياء أبحاثه عن البنسلين.[18]
العقاقير المضادة للمتعضيات الدقيقة Microorganisms
إنَّ تقييم تأثير مضاد حيوي أمر حاسم في نجاح العلاج المضاد للجراثيم. ونذكِّر هنا بتداخل عوامل غير ميكروبيولوجية - مثل آليات دفاع المضيف، ومكان وجود العدوى، والمرض الكامن، والخصائص الدوائية والحراكية للمضادات الحيوية- في تحديد نجاعة المعالجة ونجاحها .[19] تصنف المضادات الحيوية أساساً على أنها إما مبيدة للجراثيم أي لها تأثير قاتل، أو أنها كابحة للجراثيم أي تثبط نموها. إنَّ تأثير المضادات الحيوية المبيدة للجراثيم يكون في مرحلة النمو والتكاثر الجرثومي، ففي معظم الحالات ولكن ليس كلها يعتمد فعل الكثير من تلك المضادات على نشاط الخلايا وانقسامها المستمر .[20] وترتكز هذه التصنيفات على السلوك في المختبرات ؛ ولكن في الممارسة العملية يكون كل من هذين الصنفين قادراً على انهاء العدوى الجرثومية.[19][21] 'في المختبر 'توصيف للعمل من المضادات الحيوية لتقييم قياس النشاط تركيز الحد الأدنى والحد الأدنى للتركيز المثبطة للجراثيم وجود مؤشرات المضادة للميكروبات وممتازة من فاعلية مضادات الميكروبات.[22] ومع ذلك، فإنه في الممارسة السريرية، لاتكفي هذه القياسات وحدها لتوقع النتائج السريرية. لمحة عن طريق الجمع بين الدوائية من المضادات الحيوية والنشاط لمضادات الجراثيم، العديد من معلمات الدوائية ويبدو أن علامات كبيرة من فعالية الدواء.[23][24] هذا النشاط قد يكون من المضادات الحيوية التي تعتمد على التركيز وزيادة النشاط البكتيري مميزة مع وجود تركيزات أعلى تدريجيا المضادات الحيوية.[25] فهي قد تكون أيضا تتبدل تبعا للزمن، حيث نشاطهم مضادات الميكروبات لا يزيد مع زيادة تركيزات المضادات الحيوية، ومع ذلك، فمن الأهمية بمكان أن الحد الأدنى المثبطة تركيز المصل يتم الاحتفاظ لمدة معينة من الوقت.[25] وتقييم المختبر لحركية قتل باستخدام المضادات الحيوية تقتل منحنيات مفيد لتحديد الوقت أو تركيز الاعتماد النشاط المضاد للبكتيريا.[19]
الإدارة
المضادات الحيوية عن طريق الفم تعني ببساطة ابتلاعها فموياً؛ ويتم استخدام المضادات الحيوية في الوريد IV في الحالات الشديدة الأكثر خطورة، وقد تطبق المضادات الحيوية في بعض الأحيان موضعيًا على الجلد أو الأغشية المخاطية، كما هو الحال مع المراهم أو قطرات العين أو الأنف.
طبقات المضادات الحيوية
على عكس العلاجات السابقة لكثير من الأمراض، والتي غالبا ما تتكون من المركبات الكيميائية مثل الاستريشينين والزرنيخ، والتي لها أيضًا سمية عالية ضد الثدييات، معظم المضادات الحيوية من الجراثيم لها آثار الجانبية أقل ونشاط مستهدف عالي الفعالية. ومعظم المضادات الحيوية المضادة للبكتيريا ليس لديها نشاط ضد الفيروسات [26]، والفطريات، أو غيرها من الميكروبات. ويمكن تصنيف المضادات الحيوية المضادة للبكتيريا على أساس خصوصيتها الهدف : "ضيقة النطاق" وهي المضادات الحيوية التي تستهدف فئات معينة من البكتيريا، مثل الجراثيم سلبية أو إيجابية الغرام، والمضادات الحيويو واسعة النطاق وهي التي تؤثر على مجموعة واسعة من البكتيريا.
المضادات الحيوية التي تستهدف الخلايا البكتيرية الجدار (البنسلين، السيفالوسبورين ق)، أو غشاء الخلية (polymixins)، أو تتداخل مع الانزيمات البكتيرية الأساسية (الكينولون سلفوناميدات) عادة ما تكون مبيدة للبكتيريا في الطبيعة. وتلك التي تستهدف تخليق البروتين، مثل أمينوغليكوزيد، والماكروليدات والتتراسكلين، وعادة ما تكون كابحة للبكتيريا. [27]
وقد دخلت في السنوات القليلة الماضية ثلاثة تصنيفات جديدة من المضادات الحيوية في الاستخدام السريري. هذا في اعقاب توقف دام 40 عاما في اكتشاف أصناف جديدة من مركبات المضادات الحيوية. هذه المضادات الحيوية الجديدة هي من الفئات الثلاث التالية : lipopeptides cyclic (daptomycin)، glycylcyclines (تيغيسيكلين)، وoxazolidinones (linezolid). تيغيسيكلين هو مضاد حيوي واسع النطاق، في حين ان الاثنين الاخرين الذين يستخدموا لعدوى البكتيريا إيجابية الغرام. وتبشر هذه التطورات بوسيلة للتصدي لمقاومة الجراثيم للمضادات الحيوية الموجودة.
الإنتاج
منذ الجهود الرائدة الأولى لفلوري وشاين في عام 1939، أدت أهمية المضادات الحيوية للطب إلى الكثير من الأبحاث عن اكتشافهم وإنتاجهم. وعادة ما تنطوي عملية الإنتاج على فحص اصناف واسعة من الكائنات الدقيقة، واختبارهم وتكييفهم. ويتم الإنتاج باستخدام التخمير، وعادة ما يكون في شكل قوة هوائية.
الآثار الجانبية
على الرغم من أن المضادات الحيوية تعتبر عموماً آمنة، فقد ارتبطت بسلسلة واسعة من الآثار الضارة.[28] والآثار الجانبية عديدة ومتنوعة ويمكن أن تكون خطيرة جداً حسب استخدام المضادات الحيوية والكائنات الميكروبية المستهدفة. ومظاهر سلامة الأدوية الأحدث قد لا تكون معترف بها مثل تلك الأدوية التي تم استخدامها لسنوات عديدة.[28] ويمكن أن تتراوح آثارها الضارة من حمى وغثيان إلى الإصابة بحساسية كبرى مثل التهاب الجلد الضوئي. [بحاجة لمصدر] وأحد أكثر الآثار الجانبية شيوعاً هو الإسهال، وأحيانا بسبب البكتيريا اللاهوائية المطثية العسيرة، والتي تنتج بسبب إخلال المضادات الحيوية بالتوازن الطبيعي للفلورا المعوية، [29] قد يخفف النمو السريع لهذه البكتيريا المسببة للأمراض عن طريق إدخال البروبيوتيك خلال دورة من المضادات الحيوية. [بحاجة لمصدر] يسبب المضاد الحيوي اختلال في تعداد البكتيريا التي تتواجد عادة في كمون طبيعي في منقطة المهبل، وربما يؤدي إلى زيادة نمو أنواع من الخميرة من جنس المبيضات في منطقة الفرج والمهبل.[30]
التفاعلات مع الأدوية
حبوب منع الحمل
نظريًا، يعتقد أن تدخل بعض المضادات الحيوية مع كفاءة حبوب تحديد النسل يحدث بطريقتين.
- أولًا: تعديل البكتيريا المعوية قد تؤدي إلى خفض امتصاص الإستروجين.
- وثانيًا: حث أنزيمات الكبد مما يزيد من استقلاب حبوب منع الحمل، فيؤثر ذلك على فائدة حبوب منع الحمل.[31] ومع ذلك، فإن غالبية الدراسات تشير إلى أن المضادات الحيوية لا تتعارض مع وسائل منع الحمل [31] فمع وجود نسبة مئوية صغيرة من النساء قد انخفضت تجربة فعالية حبوب منع الحمل أثناء أخذ المضادات الحيوية، إلا أن نسبة الفشل هي مماثلة لتلك التي تناول حبوب منع الحمل، [32] وعلاوة على ذلك، لم تكن هناك دراسات التي أثبتت بشكل قاطع أن اضطراب في الأمعاء يؤثر على النباتات وسائل منع الحمل.[33][34] التفاعل مع الجمع بين حبوب منع الحمل عن طريق الفم من خلال تحريض أنزيمات الكبد من الجريزوفولفين الأدوية المضادة للفطور ومضاد حيوي واسع الطيف ريفامبيسين وقد تبين أن يحدث. فمن المستحسن أن تدابير اضافية لمنع الحمل يتم تطبيقها أثناء العلاج باستخدام مضادات الميكروبات هذه مضادات الميكروبات.[31]
الكحول
يمكن أن تتدخل الخمور بتأثير المضادات الحيوية أو باستقلابها .[35] وقد تؤثر على نشاط إنزيمات الكبد، التي تستقلب المضادات الحيوية.[36] وعلاوة على ذلك، بعض المضادات الحيوية، بما في ذلك الميترونيدازول والتاينيدازول والسيفاماندول والكيتوكونازول واللاتاموكسيف والسيفوبيرازون والسيفمينوكسيم والفورازوليدون تتفاعل كيميائيًا مع الكحول، مما يؤدي إلى آثار جانبية خطيرة، تشمل القيء الشديد والغثيان وضيق في التنفس. ولذلك لا ينصح بتعاطي الأغوال عند تناول مضادات حيوية مثل هذه.[37] بالإضافة إلى ذلك، قد تخفف في ظروف معينة الكثير من مستويات الدوكسيسايكلين وسكسينات الإريثروميسين، باستهلاك الكحول.[38]
مقاومة المضادات الحيوية
 مقالة مفصلة: مقاومة المضادات الحيوية
مقالة مفصلة: مقاومة المضادات الحيوية

ظهور المقاومة للمضادات الحيوية هو عملية تطورية تعتمد على اختيار الكائنات التي عززت القدرة على البقاء على قيد الحياة مع جرعات المضادات الحيوية التي كانت قاتلة قبل ذلك.[39] والمضادات الحيوية مثل البنسلين والاريثرومايسين التي اعتادت ان تكون علاجات معجزة هي الآن أقل فعالية لأن البكتيريا أصبحت أكثر مقاومة.[40] تعمل المضادات الحيوية أنفسها بمثابة ضغط انتقائي الذي يسمح بنمو مقاومة البكتيريا داخل الكتلة السكانية وتثيط الجراثيم الحساسة.[41] ظهر اختيار المضادات الحيوية للمقاومة داخل التجمعات البكتيرية في عام 1943 في تجربة لوريا - ديلبروك. [42] وغالبا ما ينتج بقاء البكتيريا عن توريث المقاومة.[43] أي مقاومة للمضادات الحيوية قد تفرض تكلفة بيولوجية وانتشار مقاومة البكتيريا للمضادات الحيوية قد تعرقلت بسبب انخفاض الكفاءة المرتبطة بالمقاومة وهو ما يثبت عدم ملائمة بقاء البكتيريا عندما لم تكن المضادات الحيوية موجودة. ومع ذلك، قد تعوض الطفرات الإضافية هذه التكاليف والكفاءة وتساعد على بقاء هذه البكتيريا.[44]
ويمكن أن تختلف الآليات الجزيئية الكامنة التي تؤدي إلى مقاومة المضادات الحيوية. وقد تحدث المقاومة الجوهرية بصورة طبيعية نتيجة لهذه البكتيريا في التركيبة الجينية.[45] قد يفشل الكروموسوم البكتيري لترميز البروتين الذي يستهدف المضادات الحيوية. اكتسبت النتائج مقاومة من طفرة في الكروموزوم البكتيري أو الحصول على الحمض النووي خارج الكروموسومات.[45] البكتيريا المنتجة تطورت آليات المقاومة التي أثبتت أن يكون شبيها، وربما يكونون قد نقلوا إلى سلالات مقاومة للمضادات الحيوية.[46][47] انتشار آليات المقاومة للمضادات الحيوية يحدث من خلال الانتقال الرأسي للطفرات الموروثة من الأجيال السابقة وإعادة التركيب الوراثي للحمض النووي عن طريق تبادل الوراثية الأفقي.[43] مقاومة المضادات الحيوية المتبادلة بين جراثيم مختلفة من البلازميدات أن الجينات التي تحمل رموز المقاومة للمضادات الحيوية التي قد تنجم في المشاركة في المقاومة للمضادات الحيوية متعددة.[43][48] هذه البلازميدات يمكن أن تحمل جينات مختلفة مع آليات متنوعة المقاومة للمضادات الحيوية ولكن لا علاقة لأنها تقع على نفس بلازميد متعددة المقاومة للمضادات الحيوية لأكثر من المضادات الحيوية يتم نقلها.[48] بدلا من ذلك، عبر المقاومة للمضادات الحيوية الأخرى في إطار النتائج البكتيريا المقاومة عند نفس الآلية هي المسؤولة عن المقاومة لأكثر من المضادات الحيوية يتم اختيارها.[48]
سوء استخدام المضادات الحيوية

القاعدة الأولى للمضادات الحيوية هي محاولة عدم استخدامها والقاعدة الثانية هي محاولة عدم استخدام الكثير منها[49]
— Paul L. Marino، The ICU Book
العلاج غير الملائم بالمضادات الحيوية والإفراط في استخدامها من العوامل التي تساهم في ظهور مقاومة البكتيريا. وتزداد المشكلة تفاقماً بسبب تناول الأفراد المضادات الحيوية بأنفسهم دون توجيهات الطبيب، والاستعمال غير العلاجي للمضادات الحيوية لتسريع عملية النمو في قطاع الزراعة.[50]
تقوم العديد من المنظمات المعنية بحملات لتحسين المناخ التنظيمي مع مقاومة مضادات الميكروبات.[50] نهج لمعالجة قضايا إساءة استعمال والافراط في استخدام المضادات الحيوية عن طريق إنشاء والولايات المتحدة المشتركة بين الوكالات وفرقة العمل المعنية بمقاومة مضادات الميكروبات التي تهدف بنشاط على معالجة مشكلة مقاومة مضادات الميكروبات، ويتم تنظيم ومنسقة من جانب المراكز الأمريكية لمكافحة الأمراض والوقاية منها، والغذاء والدواء الإدارة (الهيئة)، والمعاهد الوطنية للصحة)، وتشمل أيضا العديد من وكالات اتحادية.[51] وهي منظمة غير حكومية الحملة مجموعة المضادات الحيوية هو إبقاء العامل.[52] في فرنسا، والمضادات الحيوية "ليست تلقائية" الحملة التي تشنها الحكومة بدءا من عام 2002 أدى إلى انخفاض ملحوظ في صفات المضادات الحيوية التي لا لزوم لها، خاصة عند الأطفال.[53]
الإفراط في استخدام المضادات الحيوية مثل البنسلين والاريثرومايسين التي اعتادت ان تكون أحد العلاجات المعجزة ارتبط بمقاومة ناشئة منذ خمسينات القرن العشرين.[40][54] قد ينظر إلي الاستخدام العلاجي للمضادات الحيوية في المستشفيات على أنه مرتبط بزيادة مقاومة البكتيريا للمضادات الحيوية المتعددة.[54]
تشمل الأنواع الشائعة من سوء استخدام المضادات الحيوية عدم مراعاة وزن المريض وتاريخ استخدام المضادات الحيوية قبل، لأن كليهما يمكن أن يؤثر بشدة على فعالية وصف المضادات الحيوية، وعدم اتخاذ المضادات الحيوي المحدد بشكل كامل، والفشل في ضبط الاستخدام اليومي الصحيح (على سبيل المثال "كل 8 ساعات" بدلاً من ثلاثة يوميا)، أو عدم الراحة لاسترداد الشفاء. هذه الممارسات قد تسهّل نمو البكتيريا مع المقاومة للمضادات الحيوية غير ملائمة للعلاج بالمضادات الحيوية الشائعة هو شكل آخر من سوء استخدام المضادات الحيوية. ومن الأمثلة الشائعة هي الوصفة الطبي واستخدام المضادات الحيوية لعلاج الالتهابات الفيروسية مثل نزلات البرد التي ليس لها أي أثر.
في الزراعة، ترتبط مقاومة المضادات الحيوية مع استعمال المضادات الحيوية بشكل غير علاجي لتسريع عملية نمو الحيوانات أدى إلى تقييد استخدامها في المملكة المتحدة في عام 1970 (تقرير سوان 1969). ويوجد حاليا حظر واسع في الاتحاد الأوروبي بشأن الاستخدام غير العلاجي للمضادات الحيوية لتسريع عملية النمو. ويقدر أن أكثر من 70 ٪ من المضادات الحيوية المستخدمة في الولايات المتحدة تعطى لتغذية الحيوانات (مثل الدجاج والخنازير والأبقار) في حالة عدم وجود مرض.[55] استخدام المضادات الحيوية في إنتاج الأغذية الحيوانية ارتبط ظهور سلالات مقاومة للمضادات الحيوية من البكتيريا بما في ذلك السالمونيلا، العطيفة{/0، {0}كولاي، ومكور معوي.[56][57] الأدلة من الولايات المتحدة وبعض الدراسات الأوروبية تشير إلى أن هذه البكتيريا المقاومة تسبب العدوى للإنسان والتي لا تستجيب للمضادات الحيوية التي توصف عادة. ردا على هذه الممارسات والمشاكل المصاحبة لذلك، العديد من المنظمات (مثل الجمعية الأمريكية لعلم الأحياء المجهرية (تعدين الذهب حرفيا)، رابطة الصحة العامة الأمريكية (APHA) والجمعية الطبية الأميركية (الاحتكار)) قد دعا لفرض قيود على استخدام المضادات الحيوية في الإنتاج الغذائي والحيواني وضع حد لجميع الاستخدامات غير العلاجية. [بحاجة لمصدر] ولكن التأخير في الإجراءات التنظيمية والتشريعية للحد من استخدام المضادات الحيوية شائعة، ويمكن أن تشمل المقاومة لهذه التغييرات من قبل الصناعات أو استخدام أو بيع المضادات الحيوية، فضلا عن الوقت الذي يقضيه في البحث من أجل إقامة روابط سببية بين استخدام المضادات الحيوية وظهور غير قابل للعلاج من الأمراض البكتيرية. مشروعي قانونين الاتحادية (S.742 [58] والموارد البشرية 2562 [59] ترمي إلى التخلص التدريجي غير بالمضادات الحيوية في الولايات المتحدة إنتاج الأغذية الحيوانية واقترحت ولكن لم يتم تمرير. هذه الفواتير أيدتها الصحة العامة والمنظمات الطبية بما في ذلك أمريكا بالكل الممرضات الرابطة، الرابطة الطبية الأمريكية، ورابطة الصحة العامة الأمريكية (APHA).[60] الاتحاد الأوروبي قد حظرت استخدام المضادات الحيوية بوصفها عوامل النمو الترويجية منذ عام 2003.[61]
دراسة واحدة عن عدوى الجهاز التنفسي وجدت ليالي "الأطباء كانوا أكثر عرضة لإعطاء المضادات الحيوية للمرضى الذين لا يتوقع منهم انهم يعتقدون، على الرغم من أنها حددت بشكل صحيح إلا حوالي 1 في 4 من هؤلاء المرضى".[62] سياقاتها التدخلات التي تستهدف كلا من الأطباء والمرضى الذين يمكن أن تقلل من غير المناسب وصف المضادات الحيوية.[63] تأخير المضادات الحيوية لمدة 48 ساعة بينما كانوا يراقبون عن القرار العفوي من التهابات الجهاز التنفسي قد تقلل من استخدام المضادات الحيوية، ومع ذلك، فإن هذه الاستراتيجية الحد من رضا المرضى.[64]
يجوز الإفراط في استخدام المضادات الحيوية الوقائية في المسافرين أيضا أن تصنف على أنها إساءة استخدامها.
في المملكة المتحدة، وهناك نهس الملصقات في العمليات الجراحية مشيرا إلى أن العديد من الأطباء 'لسوء الحظ، لا يمكن لأي قدر من المضادات الحيوية للتخلص من البرد بك'، وبعد يوم من العديد من المرضى المضادات الحيوية على وجه التحديد يطلب من طبيب غير لائق، معتقدين أنهم سوف يساعد في علاج الالتهابات الفيروسية.
طرق مكافحة المقاومة ضد المضادات الحيوية
أحد طرق مكافحة مقاومة المضادات الحيوية هو تطوير مركبات قادرة على تثبيط الآليات التي تسمح للجراثيم بمقاومة المضاد الحيوي[65] أشهر مثال على ذلك هو إضافة حمض الكلافولينيك إلى مركب أموكسيسيلين (بالانكليزية: Amoxicillin) وانتاج مركب أموكسيسيلين/حمض الكلافولانيك الشهير عالمياً باسم الأوغمنتين. فقد سمحت هذه الإضافة بتثبيط أنزيم البيتا لاكتاماز (بالانكليزية beta-lactamase)الذي أنتجته بعض الجراثيم والقادر على كبح عمل الأموكسيسيلين بالكامل.[66]
بعد المضادات الحيوية : علاج التهابات غير الجرثومية
السهولة النسبية لتحديد المركبات التي بأمان يشفى الالتهابات البكتيرية كان أكثر صعوبة لمكررة في العلاج من الأمراض الفطرية والفيروسية. البحث في المضادات الحيوية أدى إلى قفزات كبيرة في علم الكيمياء الحيوية، ووضع فروق كبيرة بين الفيزيولوجيا الخلوية والجزيئية من الخلية البكتيرية، والتي من خلايا الثدييات. وأوضح أن هذه الملاحظة أن العديد من المركبات التي هي سامة بالنسبة للبكتيريا غير سامة للخلايا البشرية. في المقابل، biochemistries الأساسية للخلية الفطرية والثدييات ايان الخلية هي أكثر بكثير مماثلة. هذا يحد من تطوير واستخدام مركبات علاجية أن الهجوم خلية الفطرية، في حين لا تضر خلايا الثدييات. وتوجد مشاكل مماثلة في العلاج بالمضادات الحيوية من الأمراض الفيروسية. الإنسان الفيروسية الكيمياء الحيوية الأيضية هو بشكل وثيق جدا مماثلة لالكيمياء الحيوية الإنسان، والأهداف المحتملة من المركبات المضادة للفيروسات وتقتصر على عدد قليل جدا من عناصر فريدة من نوعها للفيروس في الثدييات.
للمواد ذات الصلة، انظر فطريات، مضاد المخدرات، مضادات الفيروسات
بعد المضادات الحيوية : علاج المقاوم للعقاقير المتعددة البكتيريا
أدوية متعددة الكائنات المقاومة للعقاقير (MRDO) عموما أشير إلى البكتيريا التي لا تتأثر على جرعات من المضادات الحيوية السريرية الكلاسيكية، وخاصة المضادات الحيوية التي كانت تستخدم لعلاج لهم حتى وقت قريب. وترتفع هذه الكائنات قد أوجد حاجة إلى علاجات بديلة مضادة للجراثيم.
العلاج بالعاثية، واستخدام الفيروسات خاصة [67] لمهاجمة البكتيريا، وكان في استخدامها أثناء 1920s و1930s على البشر في الولايات المتحدة وأوروبا الغربية والشرقية. بالعاثية عادة جزءا من البيئة المحيطة بها البكتيريا ويوفر قدرا كبيرا من التحكم في عدد السكان من البكتيريا الموجودة في الأمعاء، والمحيطات والتربة وغيرها من البيئات [68] نجاح هذه العلاجات هي إلى حد كبير القصصية أو غير خاضعة للسيطرة. المنشورات الاصلية هنا أيضا لا يمكن الوصول إليها عموما، وحتى للأشخاص ذوي الطلاقة في اللغة الروسية. مع اكتشاف البنسلين في 1940s، وأوروبا والولايات المتحدة قد تغيرت الاستراتيجيات العلاجية لاستخدام المضادات الحيوية. ومع ذلك، في الاتحاد السوفياتي السابق العلاجات [فج] واصلت دراستها. في جمهورية جورجيا، ومعهد إليافا من الجراثيم وعلم الأحياء الدقيقة والفيروسات لا تزال الأبحاث واستخدام العلاج حسب الطلب. شركات متنوعة (Intralytix، من بين آخرين)، والجامعات، والمؤسسات في أمريكا الشمالية وأوروبا حاليا البحث في العلاجات [فج]. [بحاجة لمصدر] [69] ولكن، حسب الطلب العادي يعيشون واستنساخ ؛ المخاوف بشأن الهندسة الوراثية في نشر الفيروسات بحرية حاليا الحد من جوانب معينة من العلاج حسب الطلب. نتيجة واحدة هي محاولات لاستخدام بالعاثية بطرق غير مباشرة تصيب البكتيريا.[70][71] في حين أن البكتيريا والعلاجات المتعلقة تقدم حلا ممكنا لجوانب المقاومة للمضادات الحيوية، ومكانها في العلاج السريري ما زال قيد البحث. [بحاجة لمصدر]
البكتريوسين ق هي أيضا بديلا المتزايدة إلى كلاسيكية صغيرة من المضادات الحيوية جزيء [72] فئات مختلفة من bacteriocins إمكانات مختلفة كعوامل علاجية. bacteriocins جزيء صغير (microcin ثانية، على سبيل المثال، وlantibiotic ق) قد تكون مشابهة للمضادات الحيوية التقليدية ؛ كُولِيسين مثل bacteriocins ومن الأرجح أن تكون ضيقة الطيف، مطالبين جديدة التشخيص الجزيئي قبل العلاج ولكن أيضا ليس مما يثير شبح المقاومة وبنفس الدرجة. عيب واحد من المضادات الحيوية لجزيء كبير هو أنها سوف يجدون صعوبة في عبور الأغشية النسبية والمسافرين بشكل منتظم في جميع أنحاء الجسم. لهذا السبب، فهي في أغلب الأحيان المقترحة لتطبيق موضعيا أو gastrointestinally [73] لأن bacteriocins هي الببتيد، هم أكثر سهولة هندستها من جزيئات صغيرة [74] هذا قد تسمح بتوليد المولوتوف وحيوي تحسين المضادات الحيوية التي يتم تعديلها للتغلب على المقاومة.
المواد الغذائية هي استراتيجية انسحاب محتمل لاستبدال أو المكمل المضادات الحيوية. تقييد توافر الحديد هي طريقة واحدة في جسم الإنسان حدود تكاثر الجراثيم [75] آليات لتحرير الحديد من الجسم (مثل السموم وsiderophores) شائعة بين مسببات الأمراض. بناء على هذه الدينامية، ومجموعات البحث المختلفة تحاول إنتاج chelators الرواية التي ستنسحب إلا الحديد المتاحة لمسببات الأمراض (البكتيريا [76]، فطرية [77] والطفيلية [78] هذا يختلف عن العلاج استخلاب لظروف أخرى من الالتهابات البكتيرية—بما في ذلك العلاج الناجح لزيادة تركيز الحديد.
لقاح ليالي هي طريقة شائعة واقترح لمكافحة العدوى MDRO. انهم في الواقع تندرج ضمن فئة أكبر من العلاجات التي تعتمد على تعديل أو زيادة المناعة. هذه العلاجات إما إثارة أو تعزيز الكفاءة الطبيعية المناعية للمضيف المصابة أو المعرضة، مما يؤدي إلى نشاط الضامة، وإنتاج الأجسام المضادة، والتهاب، أو ردود الفعل الكلاسيكية الأخرى المناعي.
تماما كما يجتاح بالعات وتستهلك البكتيريا، ومختلف أشكال مستحضرات دوائية حيوية وقد اقترحت التي توظف لتستهلك الكائنات الممرضة. ويشمل هذا العمل من البروتوزوا [79] والعلاج يرقة.
بروبيوتيك ق هي بديل آخر أن يتجاوز المضادات الحيوية التقليدية من خلال توظيف الثقافة التي يمكن أن تعيش في نظرية تؤسس نفسها باعتبارها المتكافل، والتنافس، ومنع، أو ببساطة عن طريق التداخل مع الاستعمار مسببات الأمراض. [بحاجة لمصدر]
قرص مضاد حيوي

أقراص المضادات الحيوية (Antibiotic discs) عبارة عن أقراص ورقية مشربّة في مضاد حيوي تستخدم في اختبار المضاد الحيوي كيربي باور Kirby-Bauer).
المراجع
- Davey PG (2000). "Antimicrobial chemotherapy". In Ledingham JGG, Warrell DA (المحرر). Concise Oxford Textbook of Medicine. Oxford: Oxford University Press. صفحة 1475. ISBN 0192628704. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Antibiotics FAQ". McGill University, Canada. مؤرشف من الأصل في 03 يونيو 2010. اطلع عليه بتاريخ 17 فبراير 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ أرشيف=(مساعدة) - Health ministers to accelerate efforts against drug-resistant TB". World Health Organization (WHO). نسخة محفوظة 30 ديسمبر 2013 على موقع واي باك مشين.
- "Effects of iron chelators and iron overload on Salmonella infection". Nature. 267 (5606): 63–65. 1977. doi:10.1038/267063a0. PMID 323727. الوسيط
|CitationClass=تم تجاهله (مساعدة) - SA Waksman (1947). "What Is an Antibiotic or an Antibiotic Substance?". Mycologia. 39 (5): 565–569. doi:10.2307/3755196. الوسيط
|CitationClass=تم تجاهله (مساعدة) - von Nussbaum F.; et al. (2006). "Medicinal Chemistry of Antibacterial Natural Products
– Exodus or Revival?". Angew. Chem. Int. Ed. 45 (31): 5072–5129. doi:10.1002/anie.200600350. PMID 16881035. الوسيط
|CitationClass=تم تجاهله (مساعدة); line feed character في|عنوان=على وضع 54 (مساعدة); Explicit use of et al. in:|مؤلف=(مساعدة) - Lindblad WJ (2008). "Considerations for Determining if a Natural Product Is an Effective Wound-Healing Agent". International Journal of Lower Extremity Wounds. 7 (2): 75–81. doi:10.1177/1534734608316028. PMID 18483011. الوسيط
|CitationClass=تم تجاهله (مساعدة) - كيف صنعت ؟ المضادات الحيوية نسخة محفوظة 30 يونيو 2007 على موقع واي باك مشين.
- Forrest RD (1982). "Early history of wound treatment". J R Soc Med. 75 (3): 198–205. PMC 1437561. PMID 7040656. الوسيط
|CitationClass=تم تجاهله (مساعدة) - M. Wainwright (1989). "Moulds in ancient and more recent medicine" (PDF). Mycologist. 3 (1): 21–23. doi:10.1016/S0269-915X(89)80010-2. مؤرشف من الأصل (PDF) في 17 مارس 2020. اطلع عليه بتاريخ أغسطس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Lee MR (2002). "Plants against malaria. Part 1: Cinchona or the Peruvian bark" (PDF). J R Coll Physicians Edinb. 32 (3): 189–96. PMID 12434796. مؤرشف من الأصل (PDF) في 19 مايو 2012. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Foster W, Raoult A (1974). "Early descriptions of antibiosis". J R Coll Gen Pract. 24 (149): 889–94. PMC 2157443. PMID 4618289. الوسيط
|CitationClass=تم تجاهله (مساعدة) - كالديرون بناء القدرات، Sabundayo شركة بريتيش بتروليوم (2007). مضادات الميكروبات التصنيفات: أدوية لبقة. في Schwalbe صاد، ستيل-مور لام، جودوين ميلان. بروتوكولات اختبار الحساسية للأدوية المضادة للجراثيم. صحافة CRC. & فرانسيس تايلور المجموعة. ردمك 0-8247-4100-5
- H. Landsberg (1949). "Prelude to the discovery of penicillin". Isis. 40 (3): 225–227. doi:10.1086/349043. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "The contributions of Paul Ehrlich to pharmacology: a tribute on the occasion of the centenary of his Nobel Prize". Pharmacology. 82 (3): 171–9. 2008. doi:10.1159/000149583. PMC 2790789. PMID 18679046. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Kingston W (2008). "Irish contributions to the origins of antibiotics". Irish journal of medical science. 177 (2): 87–92. doi:10.1007/s11845-008-0139-x. PMID 18347757. الوسيط
|CitationClass=تم تجاهله (مساعدة) - HW Florey (1945). "Use of Micro-organisms for therapeutic purposes". Br Med J. 2 (4427): 635–642. doi:10.1136/bmj.2.4427.635. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Van Epps HL (2006). "René Dubos: unearthing antibiotics". J. Exp. Med. 203 (2): 259. doi:10.1084/jem.2032fta. PMID 16528813. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Pankey GA, Sabath LD. (2004). "Clinical relevance of bacteriostatic versus bactericidal mechanisms of action in the treatment of Gram-positive bacterial infections". Clin Infect Dis. 38 (6): 864–870. doi:10.1086/381972. PMID 14999632. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Mascio CT, Alder JD, Silverman JA (2007). "Bactericidal action of daptomycin against stationary-phase and nondividing Staphylococcus aureus cells". Antimicrob. Agents Chemother. 51 (12): 4255–60. doi:10.1128/AAC.00824-07. PMID 17923487. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Pelczar، وزارة العدل، تشان، لاظهار الدعم وكريج، تقرير وطني)1999) "المضيف الطفيلي التفاعل ؛ غير محدد المضيف المقاومة"، وفي : تطبيقات علم الأحياء الدقيقة Conceptsand، 6th الطبعة، وشركة ماكجرو هيل، نيويورك، الولايات المتحدة الأمريكية صص. 478-479.
- Wiegand I, Hilpert K, Hancock REW (2008). "Agar and broth dilution methods to determine the minimal inhibitory concentration (MIC)of antimicrobial substances". Nat Protoc. 3 (2): 163–175. doi:10.1038/nprot.2007.521. PMID 18274517. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Spanu T, Santangelo R, Andreotti F, Cascio GL, Velardi G, Fadda G (2004). "Antibiotic therapy for severe bacterial infections: correlation between the inhibitory quotient and outcome". Int. J. Antimicrob. Agents. 23 (2): 120–8. doi:10.1016/j.ijantimicag.2003.06.006. PMID 15013036. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - http://medind.nic.in/ibi/t02/i6/ibit02i6p390.pdf (تمت 13th نوفمبر 2008) نسخة محفوظة 2016-08-08 على موقع واي باك مشين.
- Rhee KY, Gardiner DF (2004). "Clinical relevance of bacteriostatic versus bactericidal activity in the treatment of gram-positive bacterial infections". Clin. Infect. Dis. 39 (5): 755–6. doi:10.1086/422881. PMID 15356797. الوسيط
|CitationClass=تم تجاهله (مساعدة) - هل الفيروسية أو الجرثومية، ومعهد الطب جيد، ولاية بنسلفانيا للجمعية الطبية، http://www.myfamilywellness.org/MainMenuCategories/FamilyHealthCenter/AntibioticResistance/ViralorBacterial.aspx، 2009. نسخة محفوظة 2020-09-23 على موقع واي باك مشين.
- Finberg RW, Moellering RC, Tally FP; et al. (2004). "The importance of bactericidal drugs: future directions in infectious disease". Clin. Infect. Dis. 39 (9): 1314–20. doi:10.1086/425009. PMID 15494908. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Slama TG, Amin A, Brunton SA; et al. (2005). "A clinician's guide to the appropriate and accurate use of antibiotics: the Council for Appropriate and Rational Antibiotic Therapy (CARAT) criteria". Am. J. Med. 118 Suppl 7A: 1S–6S. doi:10.1016/j.amjmed.2005.05.007. PMID 15993671. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - جامعة ميتشيغان النظام الصحي: المضادات الحيوية المرتبطة الاسهال، 26 نوفمبر 2006 نسخة محفوظة 16 أبريل 2009 على موقع واي باك مشين. [وصلة مكسورة]
- Pirotta MV, Garland SM (2006). "Genital Candida species detected in samples from women in Melbourne, Australia, before and after treatment with antibiotics". J Clin Microbiol. 44: 3213–3217. doi:10.1128/JCM.00218-06. PMID 16954250. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Weaver K, Glasier A (1999). "Interaction between broad-spectrum antibiotics and the combined oral contraceptive pill. A literature review". Contraception. 59 (2): 71–8. doi:10.1016/S0010-7824(99)00009-8. PMID 10361620. مؤرشف من الأصل في 24 سبتمبر 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Weisberg E (1999). "Interactions between oral contraceptives and antifungals/antibacterials. Is contraceptive failure the result?". Clin Pharmacokinet. 36 (5): 309–13. doi:10.2165/00003088-199936050-00001. PMID 10384856. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Hassan T (1987). "Pharmacologic considerations for patients taking oral contraceptives". Conn Dent Stud J. 7: 7–8. PMID 3155374. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Orme ML, Back DJ (1990). "Factors affecting the enterohepatic circulation of oral contraceptive steroids". Am. J. Obstet. Gynecol. 163 (6 Pt 2): 2146–52. PMID 2256523. مؤرشف من الأصل في 6 يوليو 2017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "antibiotics-and-alcohol". مؤرشف من الأصل في 30 ديسمبر 2013. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Antibiotics FAQ". McGill University, Canada. مؤرشف من الأصل في 03 يونيو 2010. اطلع عليه بتاريخ 17 فبراير 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ أرشيف=(مساعدة) - "Can I drink alcohol while taking antibiotics?". NHS Direct (UK electronic health service). مؤرشف من الأصل في 14 أكتوبر 2008. اطلع عليه بتاريخ 17 فبراير 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - ستوكلي، حاء (2002)، وستوكلي المخدرات التفاعلات. 6th أد. لندن: صيدلية الصحافة.
- Cowen LE (2008). "The evolution of fungal drug resistance: modulating the trajectory from genotype to phenotype". Nat. Rev. Microbiol. 6 (3): 187–98. doi:10.1038/nrmicro1835. PMID 18246082. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Pearson, Carol (2007-02-28). "Antibiotic Resistance Fast-Growing Problem Worldwide". Voice Of America. مؤرشف من الأصل في 17 نوفمبر 2008. اطلع عليه بتاريخ 29 ديسمبر 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Levy SB (1994). "Balancing the drug-resistance equation". Trends Microbiol. 2 (10): 341–2. doi:10.1016/0966-842X(94)90607-6. PMID 7850197. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Luria SE, Delbrück M (1943). "Mutations of Bacteria from Virus Sensitivity to Virus Resistance". Genetics. 28 (6): 491–511. PMC 1209226. PMID 17247100. مؤرشف من الأصل في 08 مارس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Witte W (2004). "International dissemination of antibiotic resistant strains of bacterial pathogens". Infect. Genet. Evol. 4 (3): 187–91. doi:10.1016/j.meegid.2003.12.005. PMID 15450197. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Andersson DI (2006). "The biological cost of mutational antibiotic resistance: any practical conclusions?". Curr. Opin. Microbiol. 9 (5): 461–5. doi:10.1016/j.mib.2006.07.002. PMID 16890008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Alekshun MN, Levy SB (2007). "Molecular mechanisms of antibacterial multidrug resistance". Cell. 128 (6): 1037–50. doi:10.1016/j.cell.2007.03.004. PMID 17382878. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Marshall CG, Lessard IA, Park I, Wright GD (1998). "Glycopeptide antibiotic resistance genes in glycopeptide-producing organisms". Antimicrob. Agents Chemother. 42 (9): 2215–20. PMC 105782. PMID 9736537. مؤرشف من الأصل في 29 فبراير 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Nikaido H (2009). "Multidrug Resistance in Bacteria". Annu. Rev. Biochem. 78: 090220114451097. doi:10.1146/annurev.biochem.78.082907.145923. PMID 19231985. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Baker-Austin C, Wright MS, Stepanauskas R, McArthur JV (2006). "Co-selection of antibiotic and metal resistance". Trends Microbiol. 14 (4): 176–82. doi:10.1016/j.tim.2006.02.006. PMID 16537105. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Marino PL (2007). "Antimicrobial therapy". The ICU book. Hagerstown, MD: Lippincott Williams & Wilkins. صفحة 817. ISBN 0-7817-4802-X. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Larson E (2007). "Community factors in the development of antibiotic resistance". Annu Rev Public Health. 28: 435–447. doi:10.1146/annurev.publhealth.28.021406.144020. PMID 17094768. الوسيط
|CitationClass=تم تجاهله (مساعدة) - مراكز مكافحة الأمراض والوقاية منها استرجاع يوم 12 مارس، 2009. نسخة محفوظة 27 ديسمبر 2017 على موقع واي باك مشين.
- نسخة محفوظة 03 سبتمبر 2011 على موقع واي باك مشين.
- Sabuncu E, David J, Bernède-Bauduin C; et al. (2009). "Significant reduction of antibiotic use in the community after a nationwide campaign in France, 2002–2007". PLoS Med. 6 (6): e1000084. doi:10.1371/journal.pmed.1000084. مؤرشف من الأصل في 10 يناير 2015. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Hawkey PM (2008). "The growing burden of antimicrobial resistance". J. Antimicrob. Chemother. 62 Suppl 1: i1–9. doi:10.1093/jac/dkn241. PMID 18684701. الوسيط
|CitationClass=تم تجاهله (مساعدة) - ميلون، وذكر آخرون. (2001) والقص! : تقديرات تعاطي مضادات الميكروبات في الثروة الحيوانية، 1st أد. كامبريدج، ماساتشوستس : اتحاد العلماء المهتمين.
- http://whqlibdoc.who.int/hq/1997/WHO_EMC_ZOO_97.4.pdf (تمت الزيارة في 12 نوفمبر 2008) نسخة محفوظة 2013-06-16 على موقع واي باك مشين.
- http://whqlibdoc.who.int/hq/1998/WHO_EMC_ZDI_98.12_ (p1 - P130). الشعبي (تمت الزيارة في 12 نوفمبر 2008) نسخة محفوظة 2020-09-23 على موقع واي باك مشين.
- GovTrack.us. S. 742 -- 109th الكونغرس (2005) : الحفاظ على المضادات الحيوية لعلاج طبي لسنة 2005، GovTrack.us (قاعدة بيانات للتشريعات الاتحادية) <http://www.govtrack.us/congress/bill.xpd؟bill=s109 -742> (تمت الزيارة في 12 نوفمبر 2008) نسخة محفوظة 2020-09-23 على موقع واي باك مشين.
- GovTrack.us. الموارد البشرية 2562 -- 109th الكونغرس (2005) : الحفاظ على المضادات الحيوية لعلاج طبي لسنة 2005، GovTrack.us (قاعدة بيانات للتشريعات الاتحادية) <http://www.govtrack.us/congress/bill.xpd؟bill=h109- 2562> (تمت الزيارة في 12 نوفمبر 2008)
- https://web.archive.org/web/20100703132504/http://www.acpm.org/2003051H.pdf (تمت الزيارة في 12 نوفمبر 2008)
- http://www.legaltext.ee/text/en/T80294.htm (تمت الزيارة في 12 نوفمبر 2008) نسخة محفوظة 2020-09-23 على موقع واي باك مشين.
- Ong S, Nakase J, Moran GJ, Karras DJ, Kuehnert MJ, Talan DA (2007). "Antibiotic use for emergency department patients with upper respiratory infections: prescribing practices, patient expectations, and patient satisfaction". Annals of emergency medicine. 50 (3): 213–20. doi:10.1016/j.annemergmed.2007.03.026. PMID 17467120. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Metlay JP, Camargo CA, MacKenzie T; et al. (2007). "Cluster-randomized trial to improve antibiotic use for adults with acute respiratory infections treated in emergency departments". Annals of emergency medicine. 50 (3): 221–30. doi:10.1016/j.annemergmed.2007.03.022. PMID 17509729. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Spurling G, Del Mar C, Dooley L, Foxlee R (2007). "Delayed antibiotics for respiratory infections". Cochrane database of systematic reviews (Online) (3): CD004417. doi:10.1002/14651858.CD004417.pub3. PMID 17636757. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Antibiotics and Antibiotic Resistance - Ola Sköld - Google Books نسخة محفوظة 29 فبراير 2020 على موقع واي باك مشين.
- Clavulanic acid | C8H9NO5 - PubChem نسخة محفوظة 24 مارس 2019 على موقع واي باك مشين.
- Abedon ST, Calendar RL, المحرر (2005). The Bacteriophages. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Abedon ST, المحرر (2008). Bacteriophage Ecology: Population Growth, Evolution and Impact of Bacterial Viruses. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Merril CR, Scholl D, Adhya SL (2003). "The prospect for bacteriophage therapy in Western medicine". Nat Rev Drug Discov. 2 (6): 489–97. doi:10.1038/nrd1111. PMID 12776223. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Lu TK, Collins JJ (2007). "Dispersing biofilms with engineered enzymatic bacteriophage". Proceedings of the National Academy of Sciences, USA. 104 (27): 11197–11202. doi:10.1073/pnas.0704624104. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Williams SR, Gebhart D, Martin DW, Scholl D (2008). "Retargeting R-type pyocins to generate novel bactericidal protein complexes". Applied and Environmental Microbiology. 74 (12): 3868–3876. doi:10.1128/AEM.00141-08. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Gillor O, Kirkup BC, Riley MA (2004). "Colicins and microcins: the next generation antimicrobials". Adv. Appl. Microbiol. 54: 129–46. doi:10.1016/S0065-2164(04)54005-4. PMID 15251279. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Kirkup BC (2006). "Bacteriocins as oral and gastrointestinal antibiotics: theoretical considerations, applied research, and practical applications". Curr. Med. Chem. 13 (27): 3335–50. doi:10.2174/092986706778773068. PMID 17168847. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Gillor O, Nigro LM, Riley MA (2005). "Genetically engineered bacteriocins and their potential as the next generation of antimicrobials". Curr. Pharm. Des. 11 (8): 1067–75. doi:10.2174/1381612053381666. PMID 15777256. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Jones RL, Peterson CM, Grady RW, Kumbaraci T, Cerami A, Graziano JH (1977). "Effects of iron chelators and iron overload on Salmonella infection". Nature. 267: 63–65. doi:10.1038/267063a0. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Brock JH, Liceaga J, Kontoghiorghes GJ (2006). "The effect of synthetic iron chelators on bacterial growth in human serum". FEMS Microbiology Letters. 47 (1): 55–60. doi:10.1111/j.1574-6968.1988.tb02490.x. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ibrahim AS, Edwards Jr JE, Fu Y, Spellberg B (2006). "Deferiprone iron chelation as a novel therapy for experimental mucormycosis". Journal of Antimicrobial Chemotherapy. 58: 1070–1073. doi:10.1093/jac/dkl350. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Soteriadou K, Papvassiliou P, Voyiatzaki C, Boelaert J (1995). "Effects of iron chelation on the in-vitro growth of leishmania promastigotes". 35 (1): 23–29. الوسيط
|CitationClass=تم تجاهله (مساعدة); Cite journal requires|journal=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Nacar A, Nacar E (2008). "Phagotrophic protozoa: A new weapon against pathogens?". Medical Hypotheses. 70: 141–142. الوسيط
|CitationClass=تم تجاهله (مساعدة)
الروابط الخارجية
- بوابة صيدلة
- بوابة طب
- بوابة علم الأحياء الدقيقة