ملاريا
الملاريا أو البُرَداء[3]، هو مرض طفيلي معدي بسبب كائن طفيلي يسمى متصورة (أو بلازموديوم)، ينتقل عن طريق البعوض ويتسلل هذا الطفيلي داخل كريات الدم الحمراء في جسم الإنسان فيدمرها، ويترافق ذلك مع مجموعة من الأعراض أهمها الحمى، فقر الدم وتضخم الطحال. لقد تم اكتشاف الطفيلي مسبب مرض الملاريا في 6 نوفمبر 1880 في المستشفى العسكري بقسنطينة (الجزائر) من طرف طبيب في الجيش الفرنسي يدعى ألفونس لافيران والذي حاز على جائرة نوبل في الطب والفزيولوجيا لعام 1907 عن اكتشافه هذا.
| ملاريا | |
|---|---|
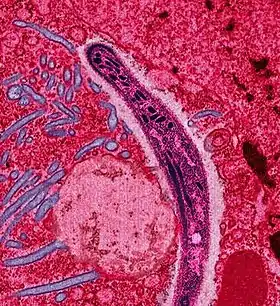 متصورة من لعاب أنثى بعوضة تنتقل خلال خلية البعوضة متصورة من لعاب أنثى بعوضة تنتقل خلال خلية البعوضة | |
| معلومات عامة | |
| الاختصاص | أمراض معدية |
| من أنواع | مرض بعدوى الأوليات |
| الأسباب | |
| الأسباب | متصورة منجلية ، ومتصورة نشيطة ، ومتصورة وبالية ، ومتصورة بيضية ، ومتصورة ، ومتصورة نولسية |
| طريقة انتقال العامل المسبب للمرض | عبر البعوض ، ونقل الدم |
| المظهر السريري | |
| الأعراض | حمى متقطعة ، وتضخم كبد ، وفقر الدم ، وتضخم الطحال ، ويرقان ، وغيبوبة ، ونفضان [1] |
| الإدارة | |
| أدوية | |
| الوبائيات | |
| أعباء المرض | 55111095 معدل السنة الحياتية للإعاقة (2012)[2] 216000000 1 (2016) |
| التاريخ | |
| المكتشف | رونالد روس ، وشارل لافران |
| سُمي باسم | نظرية ميازما ، ومنطقة رطبة |
| وصفها المصدر | الموسوعة السوفيتية الأرمينية ، وقاموس بروكهاوس وإفرون الموسوعي |
ينتشر هذا المرض في بلدان العالم الثالث وينتقل إلى الأطفال عبر أكثر من طريقة أهمها البعوض الذي يكثر بعد هطول الأمطار وخاصة في المناطق التي لا يوجد فيها تصريف صحي لمياه الأمطار والمجاري. وحيث أن هذا المرض من الأمراض الفتاكة فقد أوصت منظمة الصحة العالمية المسافرين إلى المناطق الموبوءة باستعمال الدواء المناسب مباشرة بمجرد الإحساس بارتفاع درجة الحرارة (أثناء السفر أو بعده) إلى 38 درجة مئوية أو عند ظهور أي أعراض للملاريا دون انتظار التشخيص من الطبيب.
أصل الكلمة
ملاريا (بالإنجليزية: Malaria) أصلها الكلمة اللاتينية malus aria وبالإيطالية mala aria أي الهواء الفاسد إشارة إلى توالد بعوض الملاريا في المستنقعات والمياه الراكدة. كان القدماء يعتقدون أن الملاريا ينقلها هواء المستنقعات. لهذا كان الإنجليز يسمونها حمى المستنقعات (بالإنجليزية: swamp fever) والعرب يطلقون عليها البرداء لأنها تسبب الرعشة الشديدة.
السبب
الملاريا تنتج عن نوع من الطفيليات المجهرية. ينتقل الطفيل للبشر في الأغلب عبر لدغات البعوض.
دَورة انتقال البَعوض
- البَعوض غير المُصاب بالعدوى. يُصاب البعوض عند التَّغذِّي على شخصٍ مُصابٍ بالملاريا.
- انتقال الطفيل. إذا لدغَتْكَ هذه البعوضة في المُستقبل، يُمكنها نقْل طفيل الملاريا لك.
- في الكبِد. حالَمَا تدخُل الطفيليات جِسمك، تنتقِل لكَبِدك؛ حيث تبقى بعض أنواعِها كامِنةً لمدَّةٍ تصِل إلى سنة.
- في مَجرى الدَّم. عند نُضْج الطفيليات، تترُك الكبِد وتُصيب خلايا الدم الحمراء. عند حدوث ذلك تبدأ أعراض الملاريا في الظهور على الأشخاص.
- إلى الشَّخص التالي. إذا لدغَتْك بعوضةٌ غير مُصابة بالعدوى في هذه المرحلة من الدَّورة، ستُصاب البعوضة بطفَيليات الملاريا المُتواجِدة في جسمك وقد تنقُلها إلى أشخاصٍ آخرين عند لدْغِهم.
طرق أخرى لنقل العدوى
يمكن للناس أن يصابوا بعدوى الملاريا عند التعرُّض لدمٍ مصاب بها، وذلك نظرًا لأن طُفَيل الملاريا يصيب خلايا الدم الحمراء، ويشمل هذا التعرض ما يلي:
- من الأم إلى جنينها أثناء الحمل
- عن طريق نقل الدم
- عن طريق مشاركة الإبر المستخدمة في حقن المخدرات[4]
الملاريا المتكررة
بإمكان لأعراض الملاريا أن تتكرر بعد مرور فترات متفاوتة خالية من الأعراض. يمكن للتكرر أن يصنف كأيبوبة، أو انتكاسة، أو عودة العدوى وفقاً للسبب. الأيبوبة هي عندما تعاود الأعراض الظهور بعد فترة خالية من الأعراض. سببها الطفيليات الناجية في الدم نتيجة لعلاج غير ملائم أو غير فعال.[5] الانتكاسة هي معاودة ظهور الأعراض بعد القضاء على الطفيليات في الدم ولكنها تستمر في الظهور مثل: الهاجِعات (من أشكال طفيليات الملاريا) الخاملة في خلايا الكبد.[6] تحدث الانتكاسة عادة بين 24-8 أسابيع وعادة يتم رصدها في أمراض البلازمود النشيط والبلازمود البيضوي.[7] ولكن غالباً يتم نسب التكرارات مثل البلازمود النشيط إلى تنشيط الهيبنوزويت. وقد يكون للبعض منهم أصل ميروزويت ممتد خارج الأوعية، مما يجعل تلك التكرارات أيبوبة وليس انتكاسة.[8] تم الاعتراف حديثاً بمصدر غيرهيبنوزويت، ويعتبر مصدر مُساهِم محتمل لتكرر peripheral P. vivax parasitemia، ألا وهو أشكال انتعاش كرات الدم الحمراء في النخاع العظمي.[9] وتتضمن حالات ملاريا البلازمود النشيط في المناطق معتدلة المناخ البيات الشتوي للهيبنوزويت، مع بداية الانتكاسات بعام بعد لدغة البعوضة.[10] عودة العدوى تعني أن الطفيليات التي تسببت في العدوى السابقة تم إزالتها من الجسد ولكن تم إدخال طفيلية جديدة. لا يمكن التفريق بين عودة العدوى والأيبوبة بسهولة، على الرغم من أن تكرار العدوى في خلال اسبوعين من العلاج للعدوى الأولية عادة يُنسب لفشل العلاج.[5] بإمكان الأشخاص أن يطوروا مناعة عند التعرض للعدوى بشكل متكرر.
الإنسان والمرض
أنثى بعوضة أنوفليس Anopheles هي الأكثر قدرة على نقل الطفيلي المسبب للملاريا أثناء امتصاصها لدم الإنسان وتعرف انها دموية التغذية الذي تحتاجه لتتمكن من وضع البيض مع ملاحظة أن ذكر البعوض لا يتغذى على الدم ولكن على رحيق الأزهار وعصارة النباتات. ويوجد 380 نوع من بعوض الأنوفليس منها حوالي 60 نوعاً له القدرة على نقل الطفيل. وكباقي أنواع البعوض تعيش معظم أطواره في الماء الآسن. بعد مرور مائة عام على اكتشاف أن البعوض ينقل طفيليات مرض الملاريا، توصل العلماء إلى اكتشاف الخريطة الجينية لمرض الملاريا وللبعوضة التي تنقل هذا المرض. ويؤدي هذا الاكتشاف إلى طرق جديدة لمعالجة عدوى مرض الملاريا الذي يعاني منه عدد كبير من المرضى في العالم.
تسبب مرض الملاريا طفيليات من الأوالي تنتمي إلى جنس المتصورات، تحملها أنواع معينة من حشرة البعوض. ومن أجل أن تتم الطفيليات دورتها الحياتية يجب عليها أن تدخل أجسام البعوض والبشر. لاتوجد أمصال واقية لهذا الطفيل. وتختلف درجة الإصابة من موسم لآخر فأعلى معدل يكون في مواسم الأمطار نظراً لانتشار البعوض بكثرة لوجود برك ماء. ويكثر البعوض الناقل للملاريا في المناطق الدافئة الرطبة ويؤدي استقرار المناخ إلى انتشار المرض لفترة طويلة قد تمتد طوال العام. تهدف البحوث الحالية إلى خلق بعوض معدل وراثيا "مضاد للملاريا" وغير قادر على حمل الطفيليات المسببة للمرض. توجد محاولات علمية لإجراء تعديل وراثي في البعوض الناقل للمرض بما لا يسمح للطفيل بالبقاء في أحشاء الحشرة، ثم إطلاق هذه السلالات المعدلة وراثياً لتنتقل منها هذه الصفة إلى السلالات المهجنة.
أنواع الملاريا
هناك نوعان من الملاريا: حميدة وخبيثة. الملاريا الحميدة أقل خطورة وأكثر استجابة للعلاج. الملاريا الخبيثة قد تكون شديدة الخطورة، وقاتلة أحياناً. إذا كان هناك شك أن الحالة خبيثة، يجب توفير الرعاية الصحية بأسرع وقت. مسببات الملاريا حوالي 170 نوع من المتصورات، ولكن أربعة فقط يسبب الملاريا في البشر.
- المتصورة المنجلية: هذا النوع السائد في أفريقيا، وهو أكثر الأعراض شدة، وهي مسؤولة عن معظم الوفيات الناجمة عن الملاريا.
- المتصورة النشيطة: هذا النوع يوجد معظمه في أسيا، ويسبب أعراض أقل في الحدة ولكن الطفيلي يبقى في الكبد ويسبب انتكاسات لمدة تصل إلى أربع سنوات.
- المتصورة الملارية: هذا النوع يوجد في أفريقيا، ويمكن أن يسبب أعراض الملاريا النمطية، ولكن في حالات نادرة من الممكن أن يبقى الطفيل في مجرى الدم لسنوات بدون ظهور أي أعراض، في هذه الحالات من الممكن أن ينقل الشخص الحامل للطفيل العدوى إلى أخر سليم إذا قامت البعوضة بلدغه ثم لدغ الشخص السليم.
- المتصورة البيضوية: يتواجد هذا النوع ومعظمها في غرب أفريقيا، على الرغم من ندرته إلا أنه يبقى في الكبد ويسبب انتكاسات لمدة تصل إلى أربع سنوات.
يذكر أن فترة الحضانة ما بين دخول الطفيلي إلى جسم المريض وظهور أعراض المرض بحسب نوع الطفيلي وفي أغلب الحالات يتراوح بين 7 إلى 30 يوم.
انتقال المرض

تنتقل الملاريا بواسطة أنثى بعوض من جنس الأنوفيل الذي ينقل المتصورة (طفيلي من الأوليات) المسببة للمرض. وتمر دورة حياة الطفيل بعدة مراحل نمو في الإنسان والبعوض الذي ينقله من شخص لديه عدوي الملاريا عن طريق لدغ أنثى بعوضة من نوع أنوفيلس Anopheles عادة لشخص مصاب بالملاريا حيث يمتص الطفيل المسبب للملاريا من دم الإنسان المصاب ولابد لهذا الطفيل أن ينضج في القناة الهضمية للبعوض ولمدة أسبوع أو أكثر ليكون قادراً علي إصابة شخص سليم ينتقل بعدها إلى الغدد اللعابية للبعوضة ويسمي هذا الطور باسم سبوروزيت Sporozoite وعندما تلدغ هذه البعوضة شخصاً سليماً فإن الطفيل ينتقل إلى دم الإنسان في كل مرة تمتص فيها دمه. يهاجر الطفيل مباشرة إلى كبد الإنسان ويدخل خلاياه وينمو فيها متكاثراً وفي خلال هذة الفترة التي يتواجد فيها الطفيل داخل الكبد لايشعر الإنسان بأعراض المرض. وبعد فترة تتراوح بين 8 أيام إلى عدة شهور ينتقل الطفيل من الكبد ليدخل كرات الدم الحمراء حيث ينمو ويتكاثر بداخلها ثم تنفجر الكرات ليخرج منها أعداد كبيرة من الطفيل تهاجم كرات دم جديدة ويخرج من الكرات سموم أيضاً مما يؤدي إلى الشعور بالمرض. وفي هذة الفترة إذا تمكن البعوض من لدغ الإنسان المصاب فإنه يمتص الطفيل من الدم ليظل في جسمه لمدة أسبوع أو أكثر بعدها يصبح قادراً علي نقل المرض لشخص آخر. حيث يمتص دمه ليصيب شخصًا سليمًا بالمرض عن طريق بث لعابه بعد لدغ جلده. واللعاب به إسبيروزريدات (sporozoites) التي تعيش في الغدد اللعابية للبعوض. وتتجه عبر الدم لكبد الشخص المصاب حيث تنقسم السبيرزيدات في خلاياه إلى آلاف الأقاسيم (merozoites) التي تنساب في مجري الدم لتهاجم خلاياه الحمراء وتنقسم يها وتورمها وتكسرها ويتكاثر الطفيل داخل خلايا الدم الحمراء التي تتكسر خلال 48 – 72 ساعة ليصيب خلايا دم حمراء جديدة بالجسم، وأول الأعراض تحدث من 10 أيام – 4 أسابيع بعد العدوي. والهراض تحدث في دورات كل 48 – 72 ساعة. والأعراض تحدث من انطلاق الأقاسيم merozoites بمجري الدم والأنيميا سببها تكسير خلايا الدم الحمراء وانظلاق الهيموجلوبين بالدم.. لهذا السبب يشعر المصاب بالحمي نتيجة تفجر الخلايا المتورمة لتفرز سموما ونفايات في الدم ومقاومة جهازه المناعي لتأثيرها. والأعراض تظهر خلال عشرة أيام إلى أربعة أسابيع بعد العدوى بالرغم من أن الإحساس بالمرض يحدث بعد 5-8 أيام وقد تصل هذه الفترة إلى عام كامل. وتتسبب الملاريا عن الإصابة بواحد أو أكثر من أربعة أنواع من طفيليات من جنس المتصورة وهذه الأنواع الأربعة هي:
والمرض الناجم عن المتصورة المنجلية أخطرها كما أن أعراضه المرضية شديدة نظراً لقصر دورة حياته وهو المسئول عن معظم حالات الوفاة بالملاريا. وهو الأكثر انتشاراً كما أن أكثر حالات الوفاة تتسبب عن الإصابة به.. وتعاود المريض الرعشة والعرق الزائد كل 48 ساعة وحسب نوع الطفيلي، لهذا يطلق على الملاريا الحمي المتقطّعة. ويصاب المريض بفقر الدم نتيجة لتكسير خلايا الدم الحمراء في جسمه ويشعر بعد كل نوبة بالإرهاق والخوار. ويحدث في معظم الأحوال أن يظل الطور الكبدي كامناً وقد تتكرر أعراض المرض بين الحين والآخر وقد يظل الطفيل في الجسم طوال حياة المريض بالرغم من أخذ العلاج.. ويمكن التخلص من الطور المرضى للطفيل الكامن في الكبد. عن طريق برنامج علاجي يتوقف على نوع الملاريا وخبرة الطبيب. وهناك أنواع أخرى من الطفيليات التي تسبب الملاريا عند الحيوانات مثل الطيور والزواحف وهذه الحيوانات تستخدم في التجارب والأبحاث لإنتاج مواد مصلية تساعد في تشخيص الإصابة بالملاريا لدى الإنسان مثال على هذه الطفيليات:
- P. cynomolgiPlasmodium cynomolgi
- متصورة نولسية
- P. berghei
أعراض الملاريا
الرعشة والانتفاضة والحمى والعرق والصداع والغثيان والقيء وآلام في العضلات وبراز مدمم ويرقان وتشنجات واغماءات. ارتفاع في درجة الحرارة قد تصاحبه قشعريرة وعرق غزير وصداع. والملاريا تُحدث أعراضاً أشبه إلى حد كبير بأعراض أمراض أخرى خاصة نزلات الإنفلونزا ولكن إذا حدث لك شك في إصابتك بالملاريا فلا تتردد في أخذ العلاج في الحال دون انتظار زيارتك للطبيب المتخصص. ويلاحظ أن أنواع الملاريا شديدة الخطورة تحدث أعراضاً مرضية شديدة مثل الغيبوبة خاصة في حالة الملاريا المخية وتحدث أيضاً أنيميا ـ نزلات معوية ـ فشل كلوي ـ ضيق في النفس. وعليك أن تلجأ إلى المستشفيات المختصة إذا ظهر عليك أعراض الملاريا حتى لو بعد مدة 3 شهور أو حتى عام كامل من تاريخ عودتك من المنطقة المنتشر بها المرض. وعادة لا يشعر المسافر بأعراض المرض إلا بعد عودته من السفر. ويجب أن ينبه الطبيب أولاً أنه كان مسافراً لمنطقة ينتشر فيها الملاريا.
وتتسبب الملاريا في حدوث أنيميا واصفرار في لون الجلد نتيجة انحلال كريات الدم الحمراء وقد تتطور أعراض المرض بسرعة في الأشخاص من ذوي المناعة الضعيفة لدرجة خطيرة ترتفع معها درجة الحرارة ويتلف الجهاز الحسي وتتكرر التشنجات مصحوبة بالغيبوبة ثم ينتهي الأمر إلى الموت وفي حالة الملاريا المتسببة عن الطفيل falciparum P. إذا لم يعالج المريض بسرعة فإن ذلك قد يتسبب عنه فشل كلوي وتشنجات وارتباك في الذاكرة والتفكير وغيبوبة تنتهي بالموت. وقد تصل الملاريا إلى المخ فتعمل كرات الدم المصابة بالطفيل والمتحللة على انسداد أوعيته الدموية وتسمي هذه الحالة بالملاريا المخية. تتمثل أعراض الإصابة بالملاريا عادة في ارتفاع درجة حرارة الجسم إلى حوالي 38 درجة م لمدة قصيرة وتتكرر الأعراض كل 48 ساعة إذا ما كانت حالة المصاب الصحية جيدة وتتشابة أعراض الإصابة مع أعراض الإنفلوانزا يصاحبها رعشة وقشعريرة وصداع وألام مستمرة في العضلات وإجهاد شديد وغثيان وقيء وإسهال خفيف وآلام شديدة في الجهاز الهضمي وأعراض قرحة معدية وتشنجات وغيبوبة قد تنتهي بموت المصاب. وتظهر الأعراض خلال أسبوع ـ عدة أشهر من تاريخ لدغ البعوض. ومن المؤكد أن إهمال علاج الملاريا خاصة المتسببة عن النوع P. falciparum قد يؤدي إلى الموت. ومن الثابت إحصائياً أن أكثر من 2% من المصابين يموتون بسبب تأخر العلاج. فيصابون بفشل كبدي وكلوي وتكسير خلايا الدم الحمراء والالتهاب السحائي وتمزق الطحال Rupture of the spleen والنزيف المتكرر.
الحمل والملاريا
وقد أكدت البحوث أن النساء الحوامل هن أكثرعرضة للإصابة بالملاريا من النساء الغير حوامل، وذلك لأن الجهاز المناعي قد يضعف خلال فترة الحمل، مما يعني أن الجسم أقل قابلية على محاربة البكتريا والالتهابات. وإذا كانت الحامل مصابة بالملاريا، فقد يصاب طفلها أيضا بالمرض.
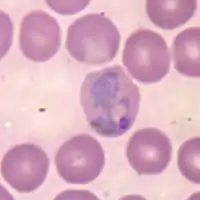
التشخيص
لتشخيص المرض، فإن الطبيب العام يسأل عن الأعراض ويطلع على التاريخ المرضي. ومن الضروري إخبار طبيبك أين سافرت خلال الفترة الماضية. عند ظهور أعراض الملاريا سوف يقوم الطبيب بأخذ عينة من دمك وفحصها تحت المجهر، ويتم أخذ عينتين من الدم وعلى فترات زمنية متباعدة تتراوح بين 6-12 ساعة للتأكد من وجود طفيل الملاريا ونوعها.
العلاج
عند الإصابة بالملاريا وخاصة عند الإصابة بطفيلي المتصورة المنجلية يتطلب العلاج الفوري السريع، في معظم الحالات يمكن للأطباء علاج الملاريا بصورة فعالة مع واحد أو أكثر من الأدوية التالية: كلوروكين أو كينين أو مغلوكوين أو دوكسيسايكلين أو أرتيميسينين أو هيدروكسي كلوروكوين. أو بالجمع بين سلفادوكسين وبيريميثامين، وكذلك أو بالجمع أيضاً بين أتوفاكوين وبروغوانيل .
المضاعفات لمرض الملاريا
يعتبر مرض الملاريا من الأمراض الخطيرة وفي بعض الحالات من الأمراض المهلكة إذا لم يتم علاجه، وأشد الأنواع خطورة والذي قد يفتك بحياة الإنسان هو ذلك المسبب بواسطة (البلازميديا المنجلية). وفي حالة عدم معالجة المرض، فإن المريض يكون عرضة للإصابة بأحد مضاعفات المرض المتمثلة بـ:
- فقر الدم: نتيجة للتكسير المستمر الذي تسببه الملاريا لكريات الدم الحمراء فإن ذلك قد يسبب حالة من حالات فقر الدم الشديد حيث تصبح كريات الدم الحمراء غير قادرة على حمل كميات كافية من الأكسجين لأنحاء الجسم مما ينتج عنه شعور الجسم بالكسل والضعف والإغماء أحيانًا.
- الملاريا الدماغية: وفي بعض حالات الملاريا النادرة، فإن خلايا الدم الحمراء المصابة بالملاريا تقوم بسد وإغلاق مجرى الأوعية الدموية المؤدية إلى الدماغ وهذا ما يعرف بالأنيميا الدماغية مما يؤدي إلى انتفاخ الدماغ وفي بعض الحالات إلى إصابته بضرر دائم. كما يمكن أن تتسبب في حدوث الصرع (وهو عبارة عن نوبات مرضية تتميز بحدوث انقباضات لاإرادية لعضلات الجسم) أو أن تؤدي إلى دخول المريض في غيبوبة.
- مشاكل في التنفس (مثل تجمع المياه في الرئتين)
- جفاف وحدوث الصدمة
- تعطل وظائف الكبد
- حدوث نزيف تلقائي
- الإصابة بالصفارى (اصفرار لون الجلد نتيجة لزيادة مادة تدعى البيلليروبين في الدم)
- انخفاض مستوى السكر في الدم
- فشل كلوي
- تضخم وانفجار الطحال
يذكر أن هذه المضاعفات أشد ما تكون خطورة بين النساء الحوامل والأطفال.
الوقاية
- الحذر من لسعات البعوض عن طريق ارتداء الملابس الطويلة وتغطية معظم أجزاء الجسم واستخدام مواد طاردة للبعوض وصواعق الحشرات بأنواعها المختلفة
- النوم تحت شباك واقية (ناموسية السرير) Bed net في حالة المعيشة في غرف غير مكيفة أو لا تحتوي على نوافذ مثبت عليها أسلاك واقية للحشرات. ونقع الناموسية السرير في مبيد برميثرين Permethrin لمنع البعوض من الاقتراب منه.
- الرش الدوري للمصارف والبرك بالمبيدات أو الكيروسين لقتل يرقات البعوض.
- تربية الأسماك كالبلطي وغيره من الأسماك والضفادع لتلتهم يرقات البعوض في المياه الراكدة.
- يمكن استعمال خليط من زيت الليمون والكافور أو زيت السترونيلا لدهان المناطق المكشوفة بالجسم.
- استعمال الدهانات والبخاخ الطارد للحشرات على الملابس والأماكن المكشوفة من الجسم قبل الخروج لهذه المناطق.
- عدم المشي على المسطحات الخضراء عقب حلول الظلام.
- الأدخنة لطرد البعوض من حدائق المنازل ويوجد لوالب ُمدخنة يمكن استعمالها في الأماكن المكشوفة.
- يتم تسخين سخان كهربائي لتبخير أقراص المبيدات النباتية أغلبها مركبات نباتية أهمها البيرثر م.لطرد البعوض من الأماكن المغلقة.
- استخدام صواعق للحشرات أو اللمبات الحرارية الطاردة للبعوض في الأماكن العامة والمحلات والنوادى.
- تجنب استعمال الملابس الداكنة اللون حيث أنها تجذب البعوض.
- تناول عقاقير مضادة للملاريا للوقاية من الإصابة في فترة تعرض الإنسان للدغ البعوض إلا أن ظهور سلالات من الملاريا مقاومة للعقاقير المستخدمة يجعل المشكلة أكثر تعقيداً. فهناك أبحاث تجري لمحاولة الحصول على أمصال مضادة وتوليفات جديدة من العقاقير للتغلب على مشكلة السلالات المقاومة التي تظهر بين الحين والآخر ولكن لن يكون ذلك متاحاً قبل مرور سنوات.
- تجنب استعمال العطور وكريمات ما بعد الحلاقة حيث أنها تجذب البعوض.
- تغطية الأذرع خاصة في المساء ومن الشائع أن البعوض يهاجم منطقة القدم.
- تجنب الخروج إلى المناطق المكشوفة بعد الغروب وحتى طلوع الفجر فإن كان لزاماً فوسائل الوقاية ضرورية.
- تتغذى أنثى البعوض على دم الإنسان ولا تستطيع إنتاج البيض وإنضاجه إلا بعد امتصاص الدم لذلك فإن حماية الإنسان من لدغ البعوض يساهم إلى حد كبير في الإقلال من تعداده ويصبح من الضرورة المعيشة في غرف ذات فتحات محمية بسلك مانع للحشرات. لعدم التعرض للدغ البعوض حتى لا يتمكن من وضع البيض عندما لا يجد دماً متاحا له. وقد ينتقل المرض من دم أشخاص مصابين عن طريق نقل دمهم. أو من الأم المصابة إلى الجنين قبل أو أثناء الولادة أو عن طريق استخدام سرنجات ملوثة.
الفئات المعرّضة للخطر
نصف سكان العالم تقريباً معرضين لمخاطر الإصابة بالملاريا. وتحدث معظم الحالات والوفيات في أفريقيا جنوب الصحراء الكبرى، وقد شهد 97 من البلدان والأقاليم استمرار سريان الملاريا في عام 2014.[11]
الفئات المعرّضة للخطر بوجه خاص هي:
اللقاح
لا يوجد لقاح حتى الآن يحاول العلماء في جميع أنحاء العالم تطوير لقاح آمن وفعَّال ضد الملاريا. حتى الآن، ومع ذلك، لا يوجد لقاح ضد الملاريا معتمَد للاستخدام البشري.[4]
انظر أيضًا
المصادر
- معرف أنطولوجية المرض: http://www.disease-ontology.org/?id=DOID:12365 — تاريخ الاطلاع: 27 نوفمبر 2020 — الرخصة: CC0
- http://www.who.int/healthinfo/global_burden_disease/estimates/en/index2.html — تاريخ الاطلاع: 30 يوليو 2016
- Team, Almaany. "ترجمة و معنى malaria بالعربي في قاموس المعاني. قاموس عربي انجليزي مصطلحات صفحة 1". www.almaany.com (باللغة الإنجليزية). مؤرشف من الأصل في 14 مايو 2019. اطلع عليه بتاريخ 14 مايو 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "الملاريا - الأعراض والأسباب - Mayo Clinic (مايو كلينك)". www.mayoclinic.org. مؤرشف من الأصل في 06 أبريل 2020. اطلع عليه بتاريخ 06 أبريل 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - World Health Statistics 2010. World Health Organization. 2010. ISBN 9789240684713. OCLC 694342018. مؤرشف من الأصل في 14 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Markus, Miles B. (2011-11-01). "Malaria: Origin of the Term "Hypnozoite"". Journal of the History of Biology (باللغة الإنجليزية). 44 (4): 781–786. doi:10.1007/s10739-010-9239-3. ISSN 1573-0387. مؤرشف من الأصل في 23 يناير 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Nadjm, Behzad; Behrens, Ron H. (2012-06-01). "Malaria:: An Update for Physicians". Infectious Disease Clinics of North America. 26 (2): 243–259. doi:10.1016/j.idc.2012.03.010. ISSN 0891-5520. مؤرشف من الأصل في 14 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Markus, Miles B. (2018/11). "Biological concepts in recurrent Plasmodium vivax malaria". Parasitology (باللغة الإنجليزية). 145 (13): 1765–1771. doi:10.1017/S003118201800032X. ISSN 0031-1820. مؤرشف من الأصل في 06 أبريل 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ=(مساعدة) - Markus, Miles B. (2017-07-01). "Malaria Eradication and the Hidden Parasite Reservoir". Trends in Parasitology (باللغة الإنجليزية). 33 (7): 492–495. doi:10.1016/j.pt.2017.03.002. ISSN 1471-4922. PMID 28366603. مؤرشف من الأصل في 14 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - White, Nicholas J. (2011-10-11). "Determinants of relapse periodicity in Plasmodium vivax malaria". Malaria Journal. 10 (1): 297. doi:10.1186/1475-2875-10-297. ISSN 1475-2875. PMID 21989376. مؤرشف من الأصل في 14 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - منظمة الصحة العالمية | الملاريا نسخة محفوظة 22 سبتمبر 2017 على موقع واي باك مشين.
