وذمة لمفية
الوَذَمَة اللِّمفِية [1] أو الاستسقاء الليمفي أو الاستسقاء اللمفاوي[2] (بالإنجليزية: Lymphedema) وَيُسمى أيضاً بالانسداد الليمفي (بالإنجليزية: lymphatic obstruction)، وَهو تجمُع غير طبيعي لسائل غني بالبروتين في النسيج الخلالي للأطراف بسبب انسداد أو تمزق في الأوعية الليمفاوية؛ مما يؤدي إلى عدم القدرة على تصريف الليمف وتورم الأنسجة الرخوة، وكذلك تحفيز تكاثر الخلايا الليفية اليافعة.[3]
| وَذمة لِمفية | |
|---|---|
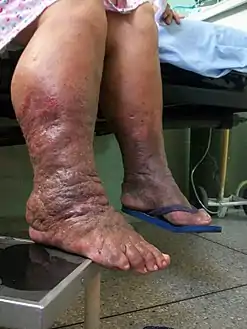 وَذمة لمفية مع تَغييرات فِي الجِلد وَذمة لمفية مع تَغييرات فِي الجِلد | |
| معلومات عامة | |
| الاختصاص | علم الوراثة الطبية |
| من أنواع | مرض لمفاوي |
الأعراض
شعور بالثُقل وَالامتلاء وَالاستسقاء وَأحياناً ألم في الجُزء المصاب، وفي الحالات المتقدمة تظهر تغيرات في الجلد كتغير اللون وفرط التنسج الثؤلولي وفرط التقرن وقد يَظهر ورم حليمي، وَأيضاً قد تصل إلى تشوه يدعى "داء الفيل".
وذلك بالإضافة إلى ضعف عام وارتفاع درجة الحرارة وإجهاد وإعاقة النشاطات اليومية والحرج الذي قد يصيب المريض.
ويجب عدم الخلط بين الوذمة اللمفية والاستسقاء الناتج عن القصور الوريدي، حيثُ أنَّ القصور الوريدي إذ لم يعالج قد يؤدي إلى اضطرابات ليمفاوية أيضاً تعالج كعلاج الوذمة اللمفية.
وَالصُور التالية لحالة مصابة بالوذمة اللمفية الوراثية، وَالتي استمرت بِلا علاج لمدة 25 عاماً.
.jpg.webp) مقارنة بين الطرف الطبيعي والطَرف المتورم
مقارنة بين الطرف الطبيعي والطَرف المتورم.jpg.webp) حجم القدم المصابة، وتحتها الأصابع
حجم القدم المصابة، وتحتها الأصابع.jpg.webp) منظر آخر للقدم المصاب
منظر آخر للقدم المصاب.jpg.webp) القدم والساق (بشكل رأسي)
القدم والساق (بشكل رأسي)
الانتشار
تُصيب الوذمة اللمفية 140 مليون شخص على مستوى العالم تقريباً.[4]
الأسباب
تنشأ الوذمة اللمفية من اضطرابات في الجهاز الليمفاوي تعيق تصريف ونزح الليمف، وقد تكون أولية أو ثانوية؛ الأولية عبارة عن عيب خلقي يتمثل في عدم تنسج أو نقص تنسج الأوعية الليمفاوية أو عدم الكفاية الصمامية، وَالثانوية ناتجة عن انسداد أو تمزق مكتسب في الأوعية الليمفاوية بسبب:[5]
- التهاب الهلل.
- السمنة.
- الأورام السرطانية.
- الجراحة.
وأياً كان السبب؛ انسداد أو تمزق الأوعية، فالنتيجة واحدة وهيَ عدم تصريف الليمف ومن ثم تجمعه في الأنسجة الخلالية وتورم الأطراف.
الوذمة اللمفية الأولية
تنقسم إلى ثلاثة أنواع بحسب سن الحدوث كالتالي:
وذمة لمفية خلقية
تسمى أيضاً بمرض ميلروي وتشكل 10-25% من الحالات الأولية، تنتقل بالوراثة الجسدية السائدة، وَتظهر بعد الولادة وحتى سن عام، ونسبة إصابة الإناث ضعف الذكور، وغالباً ما تكون منطبعة وغير مؤلمة، وقد تتحسن تلقائياً بتقدم السن، وقد تكون مصحوبة بأوردة بارزة والتهاب الهلل وارتفاع أظافر القدم وقيلة مائية.
وذمة لمفية مبكرة
تعرف أيضاً بمرض ميج وهي النوع الأكثر شيوعاً من أنواع الوذمة اللمفية الأولية 65-80% من الحالات، وَتظهر قبل سن 35 عاماً، وَ70% من الحالات أحادية الجانب، وَتُصيب الإناث أربعة أضعاف الذكور، وَتظهر غالباً في سن البلوغ مما يرجح أن الإستروجين يلعب دوراً هاماً في آلية المرض.
وتصيب الطرف السفلي الأيسر أكثر من الأيمن، ويعاني المصابون من نقص تنسج الأوعية اللمفاوية؛ حيث تقل في العدد والقطر.
وذمة لمفية متأخرة
تظهر متأخرةً، بعد سن 35 عاماً، وَيعتقد أنها تنتج عن عيب في صمامات الأوعية الليمفاوية؛ أي قصور في وظيفة الصمامات، وَيصعب تحديد ما إذا كان العيب خلقياً أم مكتسباً، وَهي أندر أنواع الوذمة اللمفية؛ إذ تمثل 10% فقط من الحالات.
هستولوجياً يظهر فرط تنسج، وأوعية لمفاوية متعرجة مع زيادة في عددها وقطرها.
وغالباً ما تظهر الوذمة اللمفية الأولية مصحوبة باضطرابات جينية وجلدية، مثل:
- زيادة الأهداب: متلازمة الوذمة اللمفية وزيادة الأهداب هي متلازمة وراثية لكنها تظهر متأخراً تكون الوذمة فيها مصحوبة بصفين من الأهداب، تحدث نتيجة لطفرة في عامل النسخ FOXC2 تنتقل بالوراثة الجسدية السائدة، وتختلف في درجة النفوذية الوراثية (بالإنجليزية: genetic penetrance) أي قدرة الجين على إثبات نفسه وإظهار صفته[6]، ويعاني المصابين بها من وذمة لمفية ثنائية الجانب في الأطراف السفلية في سن 8-30 عاماً.
- عيوب العمود الفقري
- كيسة عنكبوتية في النخاع الشوكي
- ورم وعائي
- حنك مشقوق
- تدلي الجفن
- قصر القامة
- رقبة وتراء
- حول
- اضطرابات القناة الصدرية
- صغر المقلة
- متلازمة الأظافر الصفراء
- انصباب جنبي راجع
- توسع القصبات
- متلازمة تيرنر
- متلازمة نونان
- متلازمة كلاينفلتر
- ورم ليفي عصبي النوع 1
- ورم أصفر
- غياب الأظافر الخلقي
وقد تم الإبلاغ عن حالة وذمة لمفية مصحوبة بمتلازمة تشارج وهي عبارة عن: ثلامة وعيوب في القلب ورتق قمع الأنف وتأخر عقلي وجسدي وعيوب في الجهاز البولي التناسلي والأذن.

الوذمة اللمفية الثانوية
تنشأ نتيجة لعيوب مكتسبة في الجهاز اللمفاوي، مثل:
داء الفيلاريات
هو السبب الأكثر شيوعاً للوذمة اللمفية الثانوية في العالم، ويعرف بداء الفيل. يحدث نتيجة للإصابة بطفيل يُدعى فخرية بنكروفتية ينتقل عن طريق البعوض (مرض منقول بالبعوض) وهو شائع في الدول النامية ويسبب وذمة لمفية دائمة في الطرف السفلي، وتكون مصحوبة بخصائص مناعية معينة.
السرطان وعلاجه
في الدول المتقدمة تعد الأورام السرطانية وعلاجها السبب الأكثر شيوعاً للوذمة اللمفية الثانوية[4]؛ تحدث الوذمة هنا بسبب هجرة الأورام السرطانية أو بسبب لمفوما أو جراحة تتضمن إزالة العقد اللمفاوية، وعلى الرغم من أن الأوعية اللمفاوية تتجدد بعد إزالتها جراحياً، إلا أن العلاج الإشعاعي يزيد احتمالية حدوث الوذمة اللمفية بسبب تندب وتليف الأنسجة، وأكثر المناطق المعرضة لذلك هي منطقة الإبط بعد جراحة استئصال الثدي وإزالة العقد اللمفاوية.[7]، لكنها يمكن أن تظهر أيضاً بسبب إزالة العقد اللمفاوية في الحوض والعقد على جانبي الأورطى والرقبة، وأورام سرطانية أخرى كلمفومة هودجكين، سرطان البروستاتا وسرطان عنق الرحم وورم ميلانيني.
أسباب أخرى
- السمنة: حالات السمنة الشديدة قد تتسبب في إعاقة رجوع اللمف ومن ثم الوذمة اللمفية.
- الإصابات
- جراحة الدوالي
- قصور القلب الاحتقاني
- فرط ضغط الدم البابي
- جراحات الأوعية الدموية المحيطية
- جراحة استئصال الدهون
- الحروق
- إزالة الندبات الناتجة عن الحروق
- لدغات الحشرات
- ضغط خارجي
- التهاب الهلل والتهاب الأوعية اللمفية المتكرر بسبب البكتيريا العقدية المقيحة قد يؤدي لتكوين الوذمة اللمفية.
- فيروس الهربس البسيط: توجد حالة واحدة تم الإبلاغ عنها مصابة بالهربس ووذمة لمفية مكتسبة في اليد.
- نقص هرمون الأدرينوميدلين وهو هرمون يسبب تمدد الأوعية، ويعبر عنه الجين ADM، وجد أن نقصه يلعب دوراً في الوذمة اللمفية الثانوية.
- اعتلال جاما أحادي النسيلة مجهول السبب: ورد في تقرير أن سيدة تبلغ من العمر 75 عاماً مصابة باعتلال جاما أحادي النسيلة مجهول السبب مصحوباً ب وذمة لمفية شحمية سريعة التقدم، ويزعم الباحثون أن الاعتلال والوذمة قد تكونان نتيجة لتليف يُفاقم وذمة شحمية موجودة مسبقاً.
الفسيولوجيا
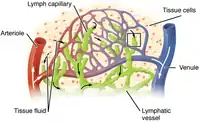
وظيفة الأوعية اللمفاوية هي إعادة البروتين والدهون والماء من النسيج الخلالي إلى الأوعية الدموية، 40-50% من بروتينات الجسم تخوض هذا الطريق يومياً. يترشح السائل المليء بالبروتين من الشعيرات الدموية الشريانية ذات الضغط المرتفع فيها إلى النسيج الخلالي؛ مما يؤدي إلى توليد ضغط أسموزي غروي يُرشح المزيد من الماء.
يقوم السائل الخلالي بتغذية الأنسجة، و90% منه يعود إلى الدورة الدموية عن طريق الشعيرات الدموية الوريدية، والمتبقي من السائل (10%) عبارة عن البروتينات ذات الوزن الجزيئي المرتفع والماء المُترشح بفعل الضغط الأسموزي الغروي الناتج عنها، وهو ذو حجم كبير لا يؤهله للعبور إلى الشعيرات الدموية الوريدية في الحال، فتمر إلى الأوعية اللمفاوية ذات الضغط المنخفض (أقل من الضغط الجوي) والتي تستوعب حجم كبير من البروتين والسائل ليمر عبر سلسلة من العقد اللمفاوية التي تقوم بترشيحه حتى الوصول إلى الدورة الدموية عن طريق الأوردة.[8]
آلية المرض
في حالة المرض تقل القدرة الاستيعابية للأوعية الليمفاوية؛ فيتخطى الحجم الطبيعي للسائل الخلالي قدرة الأوعية الليمفاوية على إعادة الليمف، وعندما يقل انسياب الليمف بنسبة 80% يتجمع في الأنسجة الخلالية، وتختلف الوذمة اللمفية عن غيرها من الوذمات في كمية البروتين؛ إذ يصل تركيزه في الوذمة اللمفية إلى 1-5,5 جم/ملل، وارتفاع الضغط الأسموزي الغروي يؤدي إلى تراكم المزيد من السائل.
تجمع الليمف يؤدي إلى تمدد الأوعية اللمفاوية الأخرى وقصور صماماتها وانعكاس سريان الليمف؛ فيمر من الأنسجة أسفل الجلد إلى الأدمة، كما تتليف الأوعية اللمفاوية وتتكون خثرات فيبرينية بداخلها مما يؤدي إلى انسدادها، وقد تنشأ تحويلات لمفاوية وريدية، وتتصلب العقد اللمفاوية وتنكمش وتتغير بنيتها.
في النسيج الخلالي يؤدي تراكم السائل والبروتينات إلى التهابات شديدة، وتنشط الأكولات الكبيرة فتتآكل الألياف المرنة وتتكون أنسجة ليفية متصلبة، وتهاجر الخلايا الليفية اليافعة إلى النسيج الخلالي مرسبة مادة الكولاجين. وبفعل الالتهابات تتحول الوذمة من منطبعة إلى لا منطبعة وهو ما يميز الوذمة اللمفية. أيضاً ينخفض الترصد المناعي (بالإنجليزية: Immunosurveillance) -أي قدرة الخلايا المناعية على التعرف على الخلايا السرطانية الناشئة- موضعياً، ومن ثم تثبيط نموها، وقد تحدث عدوى مزمنة أو يتكون ورم خبيث (ساركوما وعائية لمفية).[8]
التشخيص
تشخيص الوذمة اللمفية في المراحل المبكرة أمر صعب؛ يمكن أن يلاحظ المريض ثقلاً في الأطراف أو صعوبة في ارتداء وخلع الخواتم، ويعتمد التشخيص على:
- المعاينة: يتم فحص أطراف المريض بالعين المجردة وملاحظة لونها ووجود الشعر من عدمه (فغيابه قد يعني نقص التروية الدموية)[9] والأوردة وحجم الطرف والقرح إن وجدت، كذلك يتم ملاحظة إذا كان رفع المريض لساقه يقلل التورم أو يخفيه.
- القياس: إذ لوحظ وجود تورم في الطرف يتم قياس محيطه باستخدام شريط قياس ومقارنة النتيجة بالقياسات في المستقبل، كذلك يتم مقارنة محيط الطرف المصاب بالآخر، وحتى الآن لا يوجد معيار معين مقبول عالمياً للفرق في الحجم بين الطرفين، لكن المعيار المستخدَم غالباً هو فرق 200 ملل أو 4 سم في موضعين متقابلين.
- الجس:
- الضغط بأطراف الأصابع على الكاحل لمعرفة درجة التورم.
- جس نبض الشرايين (الشريان المأبضي، الشريان الفخذي، شريان قصبة الساق الخلفي، شريان ظهر القدم).
- جس العقد اللمفاوية الأربية؛ فتضخمها لمدة أطول من 3 أسابيع يعني الإصابة بمرض كالعدوى.[9]
- إجراء تحليل المعاوقة الكهربائية البيولوجية: استخدم حديثاً كاختبار أدق وأكثر حساسية من الطرق الأخرى[10]، يُستخدم للتشخيص والتحري عن المرض؛ حيث يتم قياس كمية السائل في الطرف، وتوجد أجهزة مصممة خصيصاً لهذا الغرض.
المراحل والدرجات

المراحل
سواء كانت الوذمة أولية أو ثانوية، تنشأ على مراحل عدة من الأقل إلى الأكثر حدة، وطرق التصنيف إلى مراحل متعددة وغير ثابتة على مستوى العالم، قد تصل من 3 إلى 8 مراحل، كتصنيف لي، مورجان وبيرجان 2007[11] الذي يقدم طريقة واضحة لتحديد مرحلة الوذمة اللمفية عن طريق الفحص الإكلينيكي والاختبارات المعملية لتشخيص الوذمة بدقة وتحديد نوع العلاج وتقييم النتائج.
تصنيف لجنة خبراء منظمة الصحة العالمية الخامسة لداء الفيل
- المرحلة 0: الأوعية اللمفاوية بها بعض الضرر، لكنه غير ظاهر، ولا تزال قادرة على نقل الليمف، لا تظهر الوذمة اللمفية هنا.
- المرحلة 1 (عكوسة تلقائياً spontaneously reversible): لا تزال الأنسجة في مرحلة الانطباع (وذمة منطبعة) عند الضغط عليها بأطراف الأصابع ثم تعود إلى وضعها الطبيعي عند رفع الإصبع، وفي الغالب عند الاستيقاظ صباحاً تكون المنطقة المصابة طبيعية أو شبه طبيعية.
- المرحلة 2 (غير عكوسة تلقائياً spontaneously irreversible): وذمة إسفنجية لا منطبعة، عند الضغط عليها بطرف الإصبع لا تترك أثراً، ويبدأ التليف في الظهور الأمر الذي يعني بداية تصلب الطرف وزيادة حجمه.
- المرحلة 3 (داء الفيلاريات): مرحلة غير عكوسة، ويكون الطرف المصاب كبيراً جداً، تتليف الأنسجة وتتصلب، بعض المرضى يلجأون إلى جراحة رأبية تدعى "عملية تصغير"، ولا يفضلها البعض؛ لأن خطورتها تفوق فائدتها؛ فمن الممكن أن تسبب المزيد من الضرر للأنسجة اللمفاوية مسببةً تفاقم الوذمة.[12][13]
الدرجات
تنقسم الوذمة اللمفية إلى درجات بحسب شدتها، كالآتي:
- الدرجة 1 (بسيطة): تصيب الوذمة الأجزاء البعيدة كالساعد واليد، أو الساق والقدم، والفرق في المحيط بين الساق المصابة والسليمة أقل من 4 سم، ولا توجد تغيرات في الأنسجة.
- الدرجة 2 (المتوسطة): تصيب الوذمة طرفاً بأكمله، وقد تمتد إلى الربع المقابل له في الجذع، والفرق في المحيط بين الطرف المصاب والسليم >4 سم و<6 سم، وتحدث تغيرات في الأنسجة كالانطباع، وقد يصاب المريض بالحمرة.
- الدرجة 3أ (شديدة): تصيب الوذمة طرفاً بأكمله، وتمتد إلى الربع المقابل له في الجذع، والفرق في المحيط بين الطرف المصاب والسليم >6 سم، وتحدث تغيرات شديدة في الجلد كالتقرن أو تكون كيسة أو ناسور، ونوبات من الحمرة
- الدرجة 3ب : كالدرجة 3أ لكن تشمل طرفين أو أكثر.
- الدرجة 4: تعرف بداء الفيل، فيها تكون الأطراف المصابة شديدة الضخامة؛ بسبب انسداد كل الأوعية اللمفاوية تقريباً، وداء الفيل يصيب الوجه والرأس أيضاً.
العلاج
يعتمد العلاج على شدة الوذمة ودرجة التليف، وأكثر العلاجات شيوعاً هي التدليك الضاغط والضمادات والجوارب الضاغطة، والعلاج الطبيعي المزيل للاحتقان يشمل العناية بالجلد والتدليك والضمادات الضاغطة سوياً، لكن يمكن اتباع أحدها بشكل منفرد.

المعالجة الكاملة المزيلة للاحتقان
هي العلاج الرئيسي للوذمة اللمفية، وتعتمد على التعامل اليدوي مع الأوعية اللمفاوية[14]، كالضمادات الضاغطة، والتمارين الرياضية، والعناية بالجلد، مبتكر هذا الإجراء هو إيميل فودر عام 1930، لعلاج التهاب الجيوب الأنفية المزمن واضطرابات المناعة، تتم المتابعة مع معالج معتمد، وعندما تقل الوذمة، يتم إشراك المريض في العلاج، مع استخدام الضمادات المطاطة وغير المطاطة.
والتدليك يتم برفق وانتظار لتحفيز مرور الليمف إلى الدورة الدموية، ليمر بالكلى ويطرد خارج الجسم مع البول، والجلسة الواحدة تستغرق 40-60 دقيقة، وهو علاج فعال في حالات الوذمة غير المتليفة.
الجوارب الضاغطة
تستخدم الجوارب المطاطة وغير المطاطة على الأطراف المصابة لتقليل الاحتقان وتخفيف الوذمة.
الضمادات الضاغطة
يتم لف المنطقة المصابة بطبقات من الضمادات المطاطة الضاغطة القصيرة، وتفضل القصيرة عن الطويلة لأن الأخيرة لا تعطي التأثير المطلوب. أثناء ممارسة الأنشطة اليومية ترفع الضمادات من قدرة الأوعية اللمفاوية على نزح الليمف.
المضخة الهوائية
يتم ارتداء كُم متصل بمضخة على الجزء المصاب، ويتم ضخ الهواء داخل الكم بشكل متقطع؛ مما يولد ضغطاً يحفز نزح الليمف، لكنها قد تسبب أيضاً وذمات في مناطق دانية، كالوذمة التناسلية عند استخدام المضخة على الطرف السفلي[15]، ويجب أن تستخدم مع المعالجة الكاملة المزيلة للاحتقان.[16]
وفي دراسة أجريت في جامعة ستانفورد وجد أن المرضى الذين يتلقون علاجاً يدوياً بالإضافة إلى المعالجة الكاملة المزيلة للاحتقان والمضخة الهوائية يلاحظون تحسناً أكبر ممن يتلقون علاجاً يدوياً إلى جانب المعالجة الكاملة المزيلة للاحتقان.[16]
الرياضة
الرياضات الخفيفة التي يتم فيها تحريك الطرف المصاب تحفز سريان ونزح الليمف، وتهيئ المريض للقيام بأنشطته اليومية، ومعظم الدراسات التي أجريت لاختبار تأثير التمارين الرياضية على المصابين أو المعرضين للإصابة بالوذمة اللمفية أجريت على الوذمة المتعلقة بسرطان الثدي، وفي هؤلاء لم تؤدي تمارين المقاومة إلى زيادة التورم بل تخفيضه في بعض المرضى، بالإضافة إلى تأثيرها الإيجابي على صحة القلب والجهاز الدوري.[17][18][19][20]
كذلك لم تؤد تمارين المقاومة وغيرها إلى رفع خطر الإصابة بالوذمة اللمفية فيمن تلقوا علاجاً لسرطان الثدي من قبل، ولكن يجب ممارسة الرياضة فقط عند ارتداء الجوارب الضاغطة (الاستثناء الوحيد هو السباحة في بعض المرضى)[21]، ويجب على المرضى استشارة الطبيب أو المعالج المختص قبل ممارسة أي نوع من الرياضة؛ فهي غير محبذة فور إجراء جراحة سرطان الثدي وإزالة العقد اللمفية الإبطية.
والدراسات التي أجريت لاختبار تأثير الرياضة على الوذمة اللمفية غير المتعلقة بالثدي قليلة جداً.
الجراحة
توجد العديد من الإجراءات الجراحية لمن يعانون من الوذمة اللمفية، لكن يجب اتباع المعالجة المحافظة أولاً كالمعالجة الكاملة المزيلة للاحتقان والضمادات الضاغطة.[22]
نقل العقد اللمفية
هي طريقة ناجحة لعلاج الوذمة في الذراع؛ حيث يتم زراعة عقد لمفية من المنطقة الأُربية مع الشريان و الوريد المتعلق بها، عن طريق جراحة مجهرية لتوصيلهما بالأوعية الدموية الموجودة في الإبط.
تعمل العقد المنقولة كقناة أو مرشح لترشيح ونقل الليمف إلى للدورة الدموية الطبيعية، وهي جراحة فعالة فيمن يقل عندهم التورم باستخدام الضمادات الضاغطة مما يشير إلى أن معظم الوذمة عبارة عن سائل. ووجد أنها تقلل حاجة المريض إلى العلاج واستخدام الجوارب الضاغطة.[23]
مفاغرة لمفية وريدية
يتم توصيل الأوعية اللمفاوية المصابة بأوردة صغيرة قريبة عن طريق جراحة مجهرية فائقة وخيوط جراحية فائقة النعومة وميكروسكوب عالي الدقة، هذه الأوعية اللمفاوية تكون دقيقة جداً (0.1 -0,8 مم). وهو حل فعال طويل المدى للمصابين بالوذمة اللمفية في الأطراف في المراحل المبكرة، ومن تجدي معهم الجوارب الضاغطة؛ مما يشير إلى أن الوذمة تتكون بشكل أساسي من سائل لا نسيج ليفي صلب أو دهني ولا تحتوي على كمية كبيرة من البروتينات، أما من لا يشهدون تحسناً بالعلاج الضاغط فمن غير المحتمل أن تجدي معهم هذه الجراحة.[23][24][25]
قُدِّم هذا الإجراء لأول مرة بواسطة الطبيب بي.إم.أوبراين وزملائه[26]، وفي 2003 الطبيب إيساو كوشيما رائد الجراحات الدقيقة وزملاؤه طور الجراحة إلى درجة كبيرة باستخدام إجراءات مجهرية فائقة.[26]
وقد أكدت العديد من الدراسات على فعالية المفاغرة اللمفية الوريدية؛ فالدراسات التي تابعت المرضى لفترة طويلة بعد الجراحة وجدت أن المرضى يشهدون تحسناً كبيراً مقارنةً بالمعالجة التحفظية باستخدام الأربطة والجوارب المطاطة والمضخة الهوائية، والدراسات التي شملت النتائج الفورية والنتائج طويلة المدى أظهرت تحسناً طويل المدى في حجم الوذمة[23][24][27]، وأكدت دراسات أخرى على فعالية الجراحة في تقليل شدة الوذمة في مرضى سرطان الثدي[28][29]، وقد أجريت دراسة على 1000 مريض تعرض للجراحة من 1973 حتى 2006 وأظهروا نتائج جيدة[29]، والتقارير الطبية من الجراحين والأطباء الذين أبلغوا عن أكثر من 1500 حالة عولجت بالجراحة الدقيقة هذه على مدار 30 عاماً أفادت أنهم شهدوا تحسناً كبيراً.[25] ويعد اختبار خضرة الإندوسيانين وسيلة نافعة قليلة الاجتياح وآمنة لتقييم نتيجة الجراحة[30]، يستخدمه الجراحون لإجراء جراحات مفاغرة لمفية وريدية ناجحة.[31]
شفط وإزالة الدهون
تستخدم في المرضى الذين لم يعد يجدي معهم العلاج التقليدي، ابتكر هذا العلاج بواسطة الطبيب هاكان برورسن بقسم الجراحة التجميلية بمستشفى جامعة سكنيا بالسويد عام 1987[4]، وفي التجارب التي أجريت من عام 1993 حتى 2014 وجد أن جراحة شفط وإزالة الدهون إلى جانب العلاج بالضغط علاج فعال بلا رجوع للوذمة[4][23][24][32][33][34][35][36] بمتابعة المرضى لمدة 11-13 عاماً[4]، فالجمع بين الطريقتين فعال أكثر من علاج الضغط وحده لتخفيف الوذمة.[37][38]
وقد تطور الإجراء في السنوات الأخيرة، فأصبح يجرى بواسطة قنية مهتزة وهي فعالة أكثر من غيرها من الوسائل، بالإضافة إلى استخدام العاصبة التي تقلل النزيف.[4][39]
يختلف هذه الإجراء عن شفط الدهون التقليدي ويحتاج إلى تدريب خاص، وينبغي أن يليها استخدام الجوارب الضاغطة لمنع رجوع الوذمة.
ترقيع الأوعية اللمفاوية
باستخدام جراحة مجهرية متطورة، يمكن استئصال الأوعية اللمفاوية واستخدامها كرقعة لجزء مسدود أو متعطل من الأوعية اللمفاوية (ينشأ غالباً بعد إزالة عقد لمفاوية)، يتم إصلاحه عن طريق مجازة باستخدام أوعية لمفاوية أخرى سليمة. يستخدم هذا الإجراء عادة لعلاج الوذمة اللمفية في الذراع التي تنشأ بعد علاج سرطان الثدي، وفي الوذمة أحادية الجهة في الساق بعد إزالة العقد اللمفاوية واستخدام المعالجة الإشعاعية.
وهو إجراء غير شائع مقارنة بغيره، غالباً ما يجرى في ألمانيا، وقد تمت تجربته في قسم الجراحة التجريبية في جامعة لودفيغ ماكسيميليان في ميونخ، وتم كعلاج عام 1980 بواسطة بروفيسور ريوديجر بومستر[40] ، وقد أكد الإجراء فعاليته[41]، وبمتابعة المرضى لوحظ انخفاض حجم الأطراف حتى بعد 10 أعوام من الجراحة.[42]
المرضى الذين اتبعوا علاج التدليك والضغط حظوا بتحسن كبير في جودة الحياة بعد جراحة ترقيع الأوعية اللمفاوية[43]، وفي اختبارات أجريت في جامعة لودفيغ ماكسيميليان في ميونخ ظهر تحسن كبير ودائم في سريان الليمف بعد هذه الجراحة.[44]
العلاج بالليزر منخفض المستوى
أعلنت عنه إدارة الغذاء والدواء لعلاج الوذمة اللمفية في نوفمبر عام 2006[45]، وتبعاً لمعهد السرطان القومي أظهر الدراسات أن العلاج بالليزر منخفض المستوى قد يكون فعالاً في تقليل حدة الوذمة اللمفية إكلينيكياً في بعض النساء؛ فدورتان من العلاج بالليزر وجد أنهما فعالتان لتقليل حجم الذراع المصابة والسائل خارج الخلوي وصلابة الأنسجة في ثلثي المصابات بالوذمة بعد جراحة استئصال الثدي تقريباً، بعد ثلاثة أشهر من العلاج.[46][47]
المضاعفات
إذا تفاقمت المشكلة وفاقت قدرة الجهاز اللمفاوي على نزح الليمف تتجمع كمية كبيرة من السائل الغني بالبروتين في الأنسجة وإذا لم يتم علاجها تتزايد في الحجم مما يعيق وصول الأكسجين للأنسجة، كما يتأخر التئام الجروح مما يجعلها عرضة للعدوى والغزو البكتيري؛ مما يؤدي إلى التهاب الهلل والتهاب الأوعية اللمفية وتضخم العقد اللمفية. وفي الحالات الشديدة تنشأ القرح، وينبغي على مرضة الوذمة اللمفية معرفة أعراض العدوى والانتباه لها عند حدوثها للتدخل الطبي المبكر؛ لأن تكرار العدوى أو التهاب الهلل يؤدي إلى أخطار عديدة كالمزيد من الضرر الحادث للجهاز اللمفي.
وفي حالات نادرة تؤدي إلى سرطان يدعى الساركومة الوعائية اللمفية بآلية غير معروفة، والساركومة الوعائية اللمفية المصحوبة بالوذمة اللمفية تدعى متلازمة ستيوارت تريفيز، وهي أحد المضاعفات التي تحدث على المدى الطويل فقط، ومعدل حدوثها يقدر ب0.45% في الخمس سنوات التالية لاستئصال الثدي الجذري[48][49]، وقد تكون الوذمة مصحوبة بورم بطاني وعائي شبكي، وهو عبارة عن ساركومة وعائية لمفية منخفضة الدرجة.[50]
ونظراً لأن الوذمة اللمفية تسبب تشوهاً وإعاقة للأنشطة اليومية؛ يمكن أن تتسبب في اضطرابات نفسية للمريض.
انظر أيضاً
المَراجع
- المُعجم الطِبي، الإصدار الثاني، تَرجمةLymphedema.
- جامعة الملك عبد العزيز نسخة محفوظة 31 مايو 2016 على موقع واي باك مشين.
- Lymphedema: Practice Essentials, Background, Pathophysiology نسخة محفوظة 17 سبتمبر 2017 على موقع واي باك مشين.
- Brorson H, Ohlin K, Olsson G, Svensson B, Svensson H (June 2008). "Controlled compression and liposuction treatment for lower extremity lymphedema". Lymphology. 41 (2): 52–63. PMID 18720912. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Lymphedema: Practice Essentials, Background, Pathophysiology نسخة محفوظة 17 سبتمبر 2017 على موقع واي باك مشين.
- مَوقع الطِبي، معنى انتفاذ (Penetrance)، تم الإطلاع عليه في 18 مايو. نسخة محفوظة 17 ديسمبر 2019 على موقع واي باك مشين.
- Lymphedema & Breast Cancer | Breastcancer.org نسخة محفوظة 25 يوليو 2017 على موقع واي باك مشين.
- Lymphedema: Practice Essentials, Background, Pathophysiology نسخة محفوظة 17 سبتمبر 2017 على موقع واي باك مشين.
- Jarvis, C. (2004). Physical Examination and Health Assessment (الطبعة 5th). Saunders Elsevier. صفحات 530–553. ISBN 1-4160-5188-0. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Ward LC (2006). "Bioelectrical Impedance Analysis: Proven Utility in Lymphedema Risk Assessment and Therapeutic Monitoring". Lymphatic Research and Biology. 4 (1): 51–6. doi:10.1089/lrb.2006.4.51. PMID 16569209. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Lawrence L Tretbar; Cheryl L. Morgan; Byung-Boong Lee; Benoit Blondeau; Simon J. Simonian (2007). Lymphedema: Diagnosis and Treatment. Springer. ISBN 1-84628-548-8. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "Lymphatic filariasis: The disease and its control. Fifth report of the WHO Expert Committee on Filariasis". World Health Organization technical report series. 821: 1–71. 1992. PMID 1441569. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Treatment and Prevention of Problems Associated with Lymphatic Filariasis" (PDF). World Health Organization. مؤرشف من الأصل (PDF) في 18 أبريل 2012. اطلع عليه بتاريخ 16 مايو 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - (PDF) https://web.archive.org/web/20170428070215/http://lymphnet.org/pdfDocs/nlntreatment.pdf. مؤرشف من الأصل (PDF) في 28 أبريل 2017. اطلع عليه بتاريخ أكتوبر 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة); مفقود أو فارغ|title=(مساعدة) - Boris M, Weindorf S, Lasinski BB (Mar 1998). "The risk of genital edema after external pump compression for lower limb lymphedema". Lymphology. 31 (1): 15–20. PMID 9561507. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Szuba A, Achalu R, Rockson SG (2002). "Decongestive lymphatic therapy for patients with breast carcinoma-associated lymphedema". Cancer. 95 (11): 2260–7. doi:10.1002/cncr.10976. PMID 12436430. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Markes M, Brockow T, Resch KL (2006). "Exercise for women receiving adjuvant therapy for breast cancer". The Cochrane database of systematic reviews (4): CD005001. doi:10.1002/14651858.CD005001.pub2. PMID 17054230. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - McKenzie DC, Kalda AL (2003). "Effect of upper extremity exercise on secondary lymphedema in breast cancer patients: A pilot study". Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 21 (3): 463–6. doi:10.1200/jco.2003.04.069. PMID 12560436. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Ahmed RL, Thomas W, Yee D, Schmitz KH (2006). "Randomized controlled trial of weight training and lymphedema in breast cancer survivors". Journal of Clinical Oncology. 24 (18): 2765–72. doi:10.1200/JCO.2005.03.6749. PMID 16702582. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Schmitz KH, Ahmed RL, Troxel A, Cheville A, Smith R, Lewis-Grant L, Bryan CJ, Williams-Smith CT, Greene QP (2009). "Weight lifting in women with breast-cancer-related lymphedema". New England Journal of Medicine. 361 (7): 664–73. doi:10.1056/NEJMoa0810118. PMID 19675330. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "Position Paper: Exercise | National Lymphedema Network". Lymphnet.org. مؤرشف من الأصل في 15 أبريل 2017. اطلع عليه بتاريخ 16 مايو 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Granzow, Jay W.; Soderberg, Julie M.; Kaji, Amy H.; Dauphine, Christine (2014). "Review of Current Surgical Treatments for Lymphedema". Annals of Surgical Oncology. 21 (4): 1195–1201. doi:10.1245/s10434-014-3518-8. ISSN 1068-9265. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Granzow, Jay W.; Soderberg, Julie M.; Kaji, Amy H.; Dauphine, Christine (2014). "An Effective System of Surgical Treatment of Lymphedema". Annals of Surgical Oncology. 21 (4): 1189–1194. doi:10.1245/s10434-014-3515-y. ISSN 1068-9265. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Granzow JW, Soderberg JM, Dauphine C. A Novel Two-Stage Surgical Approach to Treat Chronic Lymphedema. Breast J. 2014 Jun 19.
- Campisi C, Eretta C, Pertile D, Da Rin E, Campisi C, Macciò A, Campisi M, Accogli S, Bellini C, Bonioli E, Boccardo F (2007). "Microsurgery for treatment of peripheral lymphedema: long-term outcome and future perspectives". Microsurgery. 27 (4): 333–8. doi:10.1002/micr.20346. PMID 17477420. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Koshima I, Nanba Y, Tsutsui T, Takahashi Y, Itoh S (May 2003). "Long-term follow-up after lymphaticovenular anastomosis for lymphedema in the leg". J Reconstr Microsurg. 19 (4): 209–15. doi:10.1055/s-2003-40575. PMID 12858242. مؤرشف من الأصل في 11 مايو 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Campisi C, Davini D, Bellini C, Taddei G, Villa G, Fulcheri E, Zilli A, da Rin E, Eretta C, Boccardo F (2006). "Is there a role for microsurgery in the prevention of arm lymphedema secondary to breast cancer treatment?". Microsurgery. 26 (1): 70–2. doi:10.1002/micr.20215. PMID 16444710. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Chang DW (September 2010). "Lymphaticovenular bypass for lymphedema management in breast cancer patients: a prospective study". Plast. Reconstr. Surg. 126 (3): 752–8. doi:10.1097/PRS.0b013e3181e5f6a9. PMID 20811210. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Campisi C, Davini D, Bellini C, Taddei G, Villa G, Fulcheri E, Zilli A, Da Rin E, Eretta C, Boccardo F (2006). "Lymphatic microsurgery for the treatment of lymphedema". Microsurgery. 26 (1): 65–9. doi:10.1002/micr.20214. PMID 16444753. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Yamamoto T, Narushima M, Doi K, Oshima A, Ogata F, Mihara M, Koshima I, Mundinger GS (May 2011). "Characteristic indocyanine green lymphography findings in lower extremity lymphedema: the generation of a novel lymphedema severity staging system using dermal backflow patterns". Plast. Reconstr. Surg. 127 (5): 1979–86. doi:10.1097/PRS.0b013e31820cf5df. PMID 21532424. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ogata F, Narushima M, Mihara M, Azuma R, Morimoto Y, Koshima I (August 2007). "Intraoperative lymphography using indocyanine green dye for near-infrared fluorescence labeling in lymphedema". Ann Plast Surg. 59 (2): 180–4. doi:10.1097/01.sap.0000253341.70866.54. PMID 17667413. مؤرشف من الأصل في 3 أكتوبر 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Brorson, Hakan (2008). "The Facts About Liposuction As A Treatment For Lymphoedema". Journal of Lymphoedema. 3 (1): 38–47. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Brorson H, Svensson H (June 1997). "Complete reduction of lymphoedema of the arm by liposuction after breast cancer". Scand J Plast Reconstr Surg Hand Surg. 31 (2): 137–43. doi:10.3109/02844319709085480. PMID 9232698. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Brorson H (2000). "Liposuction gives complete reduction of chronic large arm lymphedema after breast cancer". Acta Oncol. 39 (3): 407–20. doi:10.1080/028418600750013195. PMID 10987239. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Brorson H (2003). "Liposuction in arm lymphedema treatment" (PDF). Scand J Surg. 92 (4): 287–95. PMID 14758919. مؤرشف من الأصل (PDF) في 2 فبراير 2020. اطلع عليه بتاريخ أكتوبر 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Brorson, H.; K. Ohlin; G. Olsson; et al. (2006). "Long term cosmetic and functional results following liposuction for arm lymphedema: An eleven year study". Lymphology. 40 (Supp): 253–255. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Brorson H, Svensson H (September 1998). "Liposuction combined with controlled compression therapy reduces arm lymphedema more effectively than controlled compression therapy alone". Plast. Reconstr. Surg. 102 (4): 1058–67, discussion 1068. doi:10.1097/00006534-199809020-00022. PMID 9734424. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Damstra RJ, Voesten HG, Klinkert P, Brorson H (August 2009). "Circumferential suction-assisted lipectomy for lymphoedema after surgery for breast cancer". Br J Surg. 96 (8): 859–64. doi:10.1002/bjs.6658. PMID 19591161. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Wojnikow S, Malm J, Brorson H (2007). "Use of a tourniquet with and without adrenaline reduces blood loss during liposuction for lymphoedema of the arm". Scandinavian Journal of Plastic and Reconstructive Surgery and Hand Surgery / Nordisk Plastikkirurgisk Forening [and] Nordisk Klubb for Handkirurgi. 41 (5): 243–9. doi:10.1080/02844310701546920. PMID 17886128. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Baumeister RG, Seifert J, Wiebecke B, Hahn D (May 1981). "Experimental basis and first application of clinical lymph vessel transplantation of secondary lymphedema". World J Surg. 5 (3): 401–7. doi:10.1007/BF01658013. PMID 7293201. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Baumeister RG, Siuda S (January 1990). "Treatment of lymphedemas by microsurgical lymphatic grafting: what is proved?". Plast. Reconstr. Surg. 85 (1): 64–74, discussion 75–6. doi:10.1097/00006534-199001000-00012. PMID 2293739. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Baumeister RG, Frick A (July 2003). "[The microsurgical lymph vessel transplantation]". Handchir Mikrochir Plast Chir (باللغة الألمانية). 35 (4): 202–9. doi:10.1055/s-2003-42131. PMID 12968216. مؤرشف من الأصل في 11 مايو 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Springer S, Koller M, Baumeister RG, Frick A (June 2011). "Changes in quality of life of patients with lymphedema after lymphatic vessel transplantation". Lymphology. 44 (2): 65–71. PMID 21949975. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Weiss M, Baumeister RG, Hahn K (November 2002). "Post-therapeutic lymphedema: scintigraphy before and after autologous lymph vessel transplantation: 8 years of long-term follow-up". Clin Nucl Med. 27 (11): 788–92. doi:10.1097/01.RLU.0000033613.05410.34. PMID 12394126. مؤرشف من الأصل في 3 أكتوبر 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - dotmed.com December 27, 2006 Low Level Laser FDA Cleared for the Treatment of Lymphedema. (accessed 9 November 09) نسخة محفوظة 17 سبتمبر 2016 على موقع واي باك مشين.
- National Cancer Institute: Low-level laser therapy accessed 9 November 09 نسخة محفوظة 06 أبريل 2015 على موقع واي باك مشين.
- Carati CJ, Anderson SN, Gannon BJ, Piller NB (2003). "Treatment of postmastectomy lymphedema with low-level laser therapy". Cancer. 98 (6): 1114–22. doi:10.1002/cncr.11641. PMID 12973834. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Martin MB, Kon ND, Kawamoto EH, Myers RT, Sterchi JM (1984). "Postmastectomy angiosarcoma". The American surgeon. 50 (10): 541–5. PMID 6541442. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Chopra S, Ors F, Bergin D (2007). "MRI of angiosarcoma associated with chronic lymphoedema: Stewart Treves syndrome". British Journal of Radiology. 80 (960): e310–3. doi:10.1259/bjr/19441948. PMID 18065640. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Requena L, Sangueza OP (1998). "Cutaneous vascular proliferations. Part III. Malignant neoplasms, other cutaneous neoplasms with significant vascular component, and disorders erroneously considered as vascular neoplasms". Journal of the American Academy of Dermatology. 38 (2): 143–75, quiz 176–8. doi:10.1016/S0190-9622(98)70237-3. PMID 9486670. الوسيط
|CitationClass=تم تجاهله (مساعدة)
مصادر خارجية
- الوذمة اللمفية على موقع Mayo clinic.
- موسوعة الملك عبد الله بن عبد العزيز العربية للمحتوى الصحي (الوذمة اللمفية)
- بوابة طب
