ساق
الساق البشرية بالمعنى العام للكلمة، هي الطرف السفلي بأكمله[1][2] من جسم الإنسان، بما في ذلك القدم والفخذ وحتى منطقة الورك أو الألوية. ومع ذلك، فإن التعريف في علم التشريح البشري يشير فقط إلى جزء من الطرف السفلي الممتد من الركبة إلى الكاحل، والمعروف أيضًا باسم الساق.[3][4][5] تُستخدم الأرجل للوقوف، وجميع أشكال الحركة بما في ذلك الترفيه مثل الرقص، وتشكل جزءًا كبيرًا من كتلة الشخص. إن للساقين لدى الإناث عموما انقلاب أمامي أكبر للورك وزوايا ظنبوبية فخذية أكبر، ولكن طول عظم الفخذ وعظم الساق لديهن أقصر من تلك الموجودة في الذكور.[6]
| ساق | |
|---|---|
 | |
| تفاصيل | |
| يتكون من | ركبة ، وربلة |
| جزء من | طرف سفلي |
| معرفات | |
| ترمينولوجيا أناتوميكا | 01.1.00.038 |
| FMA | 24979 |
| UBERON ID | 0003823 |
البناء
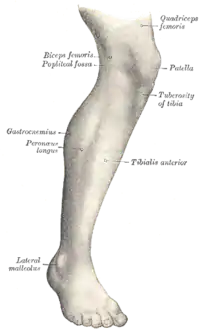
في علم التشريح البشري، الجزء السفلي من الساق هو جزء من الطرف السفلي الذي يقع بين الركبة والكاحل. يقع الفخذ بين الورك والركبة ويشكل باقي الطرف السفلي. يستخدم مصطلح "الطرف السفلي" أو "الطرف السفلي" بشكل شائع لوصف الساق بأكملها. هذه المقالة بشكل عام تتبع الاستخدام الشائع.
ويطلق على الساق من الركبة إلى الكاحل والساق أو الظنبوب /ˈniːmɪs/. الربلة هو الجزء الخلفي، والظنبوب أو عظم الساق مع الشظية الأصغر تشكل الجزء الأمامي من أسفل الساق.
تطور جسم الإنسان تميز بسمتين بارزتين ومميزتين: تخصص الطرفين العلويين للمناورة والمنابلة الموجهة بصريا ونمو الطرف السفلي مع تطور آلية مصممة خصيصا لكفاءة المشية باستخدام القدمين. في حين أن القدرة على المشي منتصبة ليست فريدة من نوعها بالنسبة للبشر، إلا أن الرئيسيات الأخرى لا يمكنها تحقيق ذلك إلا لفترات قصيرة وبإنفاق كبير للطاقة. لا يقتصر تكيف الإنسان على المشي على قدمين على الساق، ولكنه أثر أيضًا على موقع مركز ثقل الجسم، وإعادة تنظيم الأعضاء الداخلية، وشكل الجذع وآليته الحيوية. في البشر، يعمل العمود الفقري المزدوج على شكل حرف S بمثابة ممتص صدمات كبير ينقل الوزن من الجذع فوق السطح الحامل للقدم. الأرجل البشرية طويلة وقوية بشكل استثنائي نتيجة لتخصصها الحصري في الدعم والحركة - في إنسان الغاب يبلغ طول الساق 111٪ من الجذع؛ في الشمبانزي 128٪ وفي البشر 171٪. تتكيف العديد من عضلات الساق أيضًا مع المشي على قدمين، ومعظمها العضلات الألوية، والباسطات لمفصل الركبة، وعضلات الساق.[7]
الهيكل العظمي
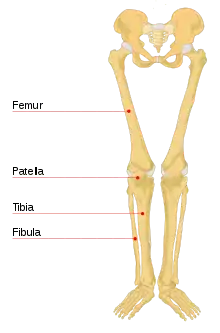
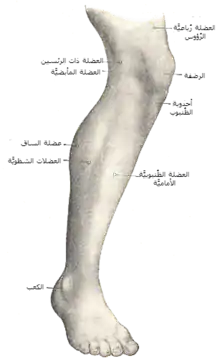
العظام الرئيسية للساق هي عظم الفخذ (عظم الفخذ)، عظم الساق، والشظية المجاورة، وجميعها عظام طويلة. الرضفة هي العظم السمسمي الموجود أمام الركبة. معظم الهيكل العظمي للساق له نتوءات وحواف عظمية يمكن ملامستها وبعضها يعمل كمعالم تشريحية تحدد امتداد الساق. هذه المعالم هي الشوكة الحرقفية العلوية الأمامية، المدور الكبير، الهامش العلوي للقمة الإنسية للظنبوب، والكعب الإنسي.[8] من الاستثناءات الملحوظة للجس مفصل الورك وعنق عظم الفخذ والجسم أو جذع عظم الفخذ.
عادة، يتم محاذاة المفاصل الكبيرة للطرف السفلي في خط مستقيم، والذي يمثل المحور الطولي الميكانيكي للساق، خط ميكوليكز Mikulicz. يمتد هذا الخط من مفصل الورك (أو على وجه التحديد أكثر من رأس عظم الفخذ)، ويمر عبر مفصل الركبة (عبر الباحة بين اللقمتين للظنبوب)، ونزولاً إلى مركز الكاحل (نقرة الكاحل، القبضة الشبيهة بالشوكة المتشكلة بين الكعب الإنسي والكعب الوحشي). في عمود قصبة الساق، تتطابق المحاور الميكانيكية والتشريحية، ولكن في العمود الفخذي تتباعدان بمقدار 6 درجات، مما ينتج عنه زاوية عظم الفخذ بمقدار 174 درجة في الساق مع محاذاة محورية طبيعية. تعتبر الساق مستقيمة عندما تتلامس القدمان معًا، حيث يتلامس كلا من الكعبين الإنسي للكاحل واللقمة الإنسية للركبة. يُطلق على الانحراف عن الزاوية الفخذية الظنبوبية الطبيعية اسم ركبة فحجاء (genu varum) إذا كان مركز مفصل الركبة جانبيًا للمحور الميكانيكي (المسافة بين الشفتين تتجاوز 3 سم)، والركبة الروحاء (genu valgum) إذا كان إنسيا إلى المحور الميكانيكي (تتجاوز المسافة بين اللقمتين 5 سم). تفرض هذه الظروف أحمالًا غير متوازنة على المفاصل وتمتيط وذلك إما باستخدام العضلات مقربات الفخذ والعضلات مبعدات الفخذ.[9]
تختلف زاوية الميل المتكونة بين عنق وجسم عظم الفخذ (الزاوية الغروانية الجسمية collodiaphysial) مع تقدم العمر - حوالي 150 درجة عند الوليد، وتنخفض تدريجيًا إلى 126-128 درجة عند البالغين، لتصل إلى 120 درجة في الشيخوخة. تؤدي التغيرات المرضية في هذه الزاوية إلى وضع غير طبيعي للساق: تنتج الزاوية الصغيرة ورك فحجاء (كوكسا فارا coxa vara) وتنتج الزاوية الكبيرة ورك روحاء (كوكسا فالغا)؛ عادة ما يتم الجمع بين الورك الروحاء مع الركبة الفحجاء ويتم بالمقابل الجمع بين الورك الفحجاء مع الركبة الروحاء. بالإضافة إلى ذلك، فإن الخط المرسوم من خلال عنق الفخذ المتراكب على خط مرسوم من خلال لقمات الفخذ يشكل زاوية، زاوية الالتواء، مما يجعل من الممكن تحويل حركات ثني مفصل الورك إلى حركات دوارة لرأس الفخذ. تؤدي زوايا الالتواء المتزايدة بشكل غير طبيعي إلى انعطاف أحد الأطراف إلى الداخل وانخفاض الزاوية في الطرف إلى الخارج؛ كلتا الحالتين مما أدى إلى انخفاض نطاق تنقل الأشخاص.[10]
الورك
وظيفة عضلات الورك [11]
| الحركة | عضلات
(في ترتيب الأهمية) |
|---|---|
| الدوران الوحشي | • العضلة الخياطية •العضلة الألوية الكبيرة
• العضلة المربعة الفخذية • العضلة السدادية الباطنة • الألوية المتوسطة والصغرى • عضلة البسواس الحرقفية (مع عضلة البسواس الكبرى ♣) • العضلة السدادية الظاهرة • جميع المقربات الوظيفية باستثناء العضلة الناحلة * و العضلة المشطية • العضلة الكمثرية |
| الدوران الأنسي | • الألوية المتوسطة والألياف الأمامية من الألوية الصغيرة
• العضلة موترة اللفافة العريضة * •المقربة الكبيرة (الألياف الأنسية الطويلة) • المشطية (مع تبعيد الساق) |
| البسط | • الألوية العظمى
• الألوية المتوسطة والألوية الصغرى (الألياف الظهرية) • المقربة الكبيرة • العضلة الكمثرية • العضلة غشائية النصف * • العضلة عضلية النصف * • العضلة ذات الرأسين الفخذية *(الرأس الطويل) |
| العطف | • عضلة البسواس الحرقفية
(مع البسواس الكبرى ♣) • العضلة موترة اللفافة العريضة * • المشطية • المقربة الطويلة • المقربة القصيرة • العضلة الناحلة * • المستقيمة الفخذية * • العضلة الخياطية * |
| التبعيد | • العضلة الألوية المتوسطة
• العضلة موترة اللفافة العريضة * • الألوية العظمى • ألياف اللفافة العريضة * • الألوية الصغرى • العضلة الكمثرية • العضلة السدادية الباطنة |
| التقريب | •المقربة الكبيرة
(مع المقربة الصغيرة) • المقربة الطويلة • المقربة القصيرة • الألوية الكبيرة (ألياف إلى حدبة الألوية) • العضلة الناحلة • العضلة المشطية • العضلة المربعة الفخذية • العضلة السدادية الظاهرة • العضلة غشائية النصف * |
| ملاحظات | ♣ يعمل أيضًا على المفاصل الفقرية.
* يعمل أيضًا على مفصل الركبة. |
هناك عدة طرق لتصنيف عضلات الورك: (1) حسب الموقع أو التعصيب (التقسيمات البطنية والظهرية لطبقة الضفيرة العصبية) ؛ (2) عن طريق التطور على أساس نقاط الارتكاز (مجموعة خلفية في طبقتين ومجموعة أمامية) ؛ و (3) حسب الوظيفة (أي الباسطات، العاطفات ، المقربات ، والمبعدات ).[12]
تعمل بعض عضلات الورك أيضًا على مفصل الركبة أو على مفاصل العمود الفقري. بالإضافة إلى ذلك، نظرًا لأن منطقة منشأ وارتكاز العديد من هذه العضلات واسعة جدًا، غالبًا ما تشارك هذه العضلات في العديد من الحركات المختلفة جدًا. في مفصل الورك، يحدث الدوران الوحشي والأنسي على طول محور الطرف ؛ البسط (يسمى أيضًا عطف ظهري أو ارتداد) والعطف (انعكاس أو انعكاس) يحدثان على طول محور عرضي ؛ ويحدث التبعيد والتقريب حول محور سهمي.[11]
عضلات الورك الظهرية الأمامية هي عضلة البسواس الحرقفية ، وهي مجموعة من عضلتين أو ثلاث مع ارتكاز مشترك على المدور الأصغر لعظم الفخذ. تنشأ عضلة البسواس الكبيرة من آخر فقرة وعلى طول العمود الفقري القطني لتمتد إلى أسفل الحوض. و الحرقفية تنشأ على الحفرة الحرقفية على الجانب الداخلي من عظم الحوض. تتحد العضلتان لتشكيل عضلة البسواس الحرقفية التي يتم إدخالها على المدور الأصغر لعظم الفخذ. تنشأ عضلة البسواس الصغرى ، الموجودة فقط في حوالي 50 في المائة من الأشخاص، فوق عضلة البسواس الحرقفية الرئيسية لتمتد بشكل مائل إلى أسفل إلى الجانب الداخلي للعضلة الرئيسية.[13]
يتم ارتكاز عضلات الورك الظهرية الخلفية فوق المدور الكبير لعظم الفخذ أو تحته مباشرة. تمتد عضلة موترة للفافة العريضة ، الممتدة من الشوكة الحرقفية الأمامية العلوية إلى أسفل إلى السبيل الحرقفي الظنبوبي ، وتضغط على رأس عظم الفخذ باتجاه جوف الحُق ولكن أيضًا تقوم بوظيفة العطف، والتدوير نحو الأنسي، وتبعيد مفصل الورك. تنشأ العضلة الكمثرية على السطح الأمامي للحوض من العجز ، ويمر عبر الثقبة الوركية الكبرى ، وتدخل على الجانب الخلفي من طرف المدور الكبير . في وضعية الوقوف تعمل على التدوير الوحشي، لكنها تساعد أيضًا في بسط الفخذ. تنشأ العضلة الألوية العظمى بين (وحول) العرف الحرقفي والعصعص حيث يشع جزء منها في القناة الحرقفية ويمتد الجزء الآخر إلى الأحدوبة الألوية تحت المدور الكبير . إن العضلة الألوية الكبيرة هي في المقام الأول الباسطة والمسؤولة عن الدوارن الوحشي لمفصل الورك، وهي تعمل عند صعود السلالم أو الارتفاع من الجلوس إلى وضعية الوقوف. علاوة على ذلك، فإن الجزء الذي يتم إرتكازه في اللفافة العريضة يبعد الورك والجزء الذي يتم إرتكازه في الحدبة الألوية يقرب الورك. العضلات الألوية العميقة، الألوية المتوسطة والصغرى ، تنشأ على الجانب الوحشي من الحوض. العضلة الوسطى على شكل غطاء. تعمل أليافها الأمامية كمدور نحو الأنسي ومثني؛ الألياف الخلفية كمدور وحشي وباسطة ؛ والعضلة كلها تبعد الورك. وللعضلات الصغرى وظائف متشابهة ويتم ارتكاز كلا العضلتين في المدور الكبير .[14]
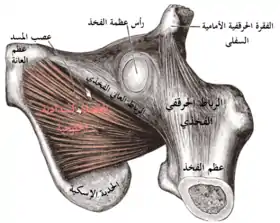
تقوم عضلات الفخذ البطنية بوظيفة الدوران الوحشي وتلعب دورًا مهمًا في التحكم في توازن الجسم. نظرًا لأنها أقوى من العضلات المسؤولة عن وظيفة الدوران الإنسي، في الوضع الطبيعي للساق، فإن قمة القدم تشير إلى الخارج لتحقيق دعم أفضل. إن العضلة المسدة الباطنة تنشأ في الحوض على الثقبة المسدة ولها غشاء ، وتمر من خلال الثقبة الوركية الصغيرة ، ويتم ارتكازها على الحفرة المدورية من عظم الفخذ. "الانحناء" فوق الشق الوركي الأصغر ، والذي يعمل كنقطة ارتكاز، تشكل العضلات أقوى دوارات وحشية للورك مع الألوية الكبيرة والفخذية الرباعية. عند الجلوس مع ثني الركبتين، فإنها تعمل كمبعدة. العضلة السدادية الخارجية لها مسار موازٍ يقع أصله على الحد الخلفي لثقب السد. وهي مغطاة بعدة عضلات وتعمل كمدورة وحشية ومثنية ضعيفة. تمثل العضلات التؤامية السفلية والعلوية الرؤوس الهامشية للعضلة المسدة الباطنة وتساعد هذه العضلة. تشكل هذه العضلات الثلاثة عضلة ثلاثية الرؤوس (مثلثة الرؤوس ) تُعرف باسم العضلة ثلاثية الرؤوس .[15] ينشأ العضلة المربعة الفخذية عند الحدبة الإسكية ويتم إرتكازها على القمة بين المدور. تعمل هذه العضلة المسطحة كمدورة وحشية قوية ومقربة للفخذ.[16]
يتم تعصب عضلات الفخذ المقربة بواسطة العصب السدادي ، باستثناء العضلة العانية التي تستقبل الألياف من العصب الفخذي ، والعصب المقرب الذي يستقبل الألياف من العصب الظنبوبي . تنشأ العضلة الناحلة بالقرب من الارتفاق العاني وهي فريد من نوعها بين المقربات من حيث أنها تصل إلى ما بعد الركبة لترتكز على الجانب الإنسي من جسم عظم الظنبوب ، وبالتالي تعمل على مفصلين. يتشارك إرتكازها البعيد مع العضلة الخياطية ووترية النصف ، وجميع العضلات الثلاثة التي تشكل مرتكز قدم الإوزة pes anserinus . إنها العضلة الأكثر وسطية من العضلة المقربة، ومع تبعيد الفخذ يمكن رؤية مصدرها بوضوح تحت الجلد. مع بسط الركبة، فإنها تقرب الفخذ وتثني الورك. تنشأ العضلة العاانية من البارزة الحرقفية العانية إلى الوحشي من العضلة الناحلة، وهي مربعة الشكل وتمتد بشكل مائل لترتكز مباشرة خلف المدور الأصغر وأسفل الخط العاني لعظم الفخذ والجزء القريب من الخط الفخذي الخشن على عظم الفخذ. وهي مثنية لمفصل الورك، ومُقَرِّبة ومدورة أنسية ضعيفة للفخذ. تنشأ المقرّبة القصيرة على الفرع السفلي من العانة أسفل النتوء وتمتد بشكل مائل أسفل العضلة العانية نزولاً إلى الثلث العلوي من الخط الفخذي الخشن. باستثناء كونها مقربة، فهي مدورة وحشية ضعيفة لمفصل الورك.[17]
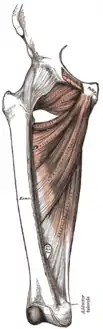
يعود أصل المقربة الطويلة إلى الفرع العلوي للعانة ويتم إدراجها في الوسط على الثلث الأوسط من الخط الفخذي الخشن . في المقام الأول مقربة، وهو مسؤولة أيضًا عن بعض العطف . يعود أصل المقربة الكبيرة إلى الوراء مباشرة وتقع في عمقها. ينقسم بطنها العريض إلى جزأين: يتم ارتكاز أحدهما في الخط الفخذي الخشن ويصل الوتر الآخر إلى أسفل إلى حدبة المقربة على الجانب الإنسي من الطرف البعيد لعظم الفخذ حيث يشكل حاجزًا بين العضلات يفصل العاطفات عن الباسطات. إن العضلة المقربة العظمى هي مقربة قوية، وتنشط بشكل خاص عند تقاطع الساقين. الجزء العلوي منها عبارة عن مدورة خارجية، لكن الجزء السفلي يعمل كمدورة أنسية على الساق المثنية عند تدويرها للخارج وكذلك تبسط مفصل الورك. إن العضلة المقربة الصغرى عبارة عن تقسيم فرعي منفصل بشكل غير كامل من المقربة الكبيرة. يشكل أصلها جزءًا أماميًا من المقربة العظمى ويتم ارتكازها بعيدًا على الخط الفخذي الخشن فوق المقربة العظمى. تعمل على التقريب والتدوير الوحشي لعظم الفخذ.[18]
الفخذ
وظيفة عضلات الركبة [19]
| الحركة | عضلات
(الترتيب حسب الأهمية في تنفيذ الحركة) |
|---|---|
| البسط | • العضلة رباعية الرؤوس الفخذية
• العضلة موترة اللفافة العريضة * |
| العطف | • العضلة غشائية النصف
• العضلة وترية النصف • العضلة ذات الرأسين الفخذية • العضلة الناحلة • العضلة الخياطية • العضلة العانية • عضلة الساق |
| الدوران الأنسي | • العضلة غشائية النصف
• العضلة وترية النصف • العضلة الناحلة • العضلة الخياطية • العضلة العانية |
| الدوران الوحشي | • العضلة ذات الرأسين الفخذية
• العضلة موترة اللفافة العريضة * |
| * مساعدة ضئيلة. | |
يمكن تصنيف عضلات الفخذ إلى ثلاث مجموعات حسب موقعها: العضلات الأمامية والخلفية والعضلات المقربة (على الجانب الإنسي). يتم ارتكاز جميع المقاربات باستثناء الناحلة على عظم الفخذ وتعمل على مفصل الورك، وبالتالي فهي مؤهلة وظيفيًا كعضلات الورك. يتم ارتكاز غالبية عضلات الفخذ، وهي عضلات الفخذ "الحقيقية" ، على الساق (إما الظنبوب أو الشظية) وتعمل بشكل أساسي على مفصل الركبة. بشكل عام، تقع الباسطات على الجزء الأمامي من الفخذ وتقع العاطفات على الجزء الخلفي. على الرغم من أن العضلة الخياطية يثني الركبة، إلا أنه يعتبر من الناحية الجينية من الباسطات نظرًا لأن إزاحتها ثانوية.[12]
من بين عضلات الفخذ الأمامية نجد أكبر العضلات هي عضلات أربعة تشكل العضلة رباعية الرؤوس الفخذية : المركزية الفخذية المستقيمة ، التي تحيط بها العضلات المتسعات الثلاث وهي المتسعة المتوسطة ، والمتسعة الإنسية ، و المتسعة الوحشية . يتم توصيل العضلة المستقيمة الفخذية بالحوض بواسطة وترين، بينما يتم ارتكاز العضلة المتسعة في عظم الفخذ. تتحد العضلات الأربعة في وتر مشترك يتم إرتكازه في الرضفة حيث يمتد الرباط الرضفي إلى أسفل إلى حدبة الظنبوب . الألياف من المتسعة الأنسية والمتسعة الوحشية تشكيل القيدين الجانبيين retinacula الذين يمتدان عابرين الرضفة على كلا الجانبين وصولا إلى حدبة الظنبوب. عضلات الفخذ هي الباسطة في الركبة، ولكن الفخذية المستقيمة بالإضافة إلى تنثني مفصل الورك، وعضلة مفصل الركبة يحمي المحفظة المفصلية لمفصل الركبة من التعرض للقرض خلال البسط. تمتد العضلة الخياطية بشكل سطحي ومائل لأسفل على الجانب الأمامي من الفخذ، من الشوكة الحرقفية الأمامية العلوية إلى قدم الإوزة على الجانب الإنسي للركبة، حيث يمتد إلى اللفافة المغبنية . تعمل العضلة الخياطية كمثنية على كل من الورك والركبة، ولكن بسبب مسارها المائل، تساهم أيضًا في الدوران الإنسي للساق كواحدة من عضلات قدم الأوزة (مع ثني الركبة) ، وفي الدوران الوحشي لمفصل الورك.[20]
هناك أربع عضلات فخذية خلفية. العضلة ذات الرأسين الفخذية لها رأسان: الرأس الطويل له أصله على الحدبة الإسكية مع نصف الوترية ويعمل على مفصلين. ينشأ الرأس القصير من الثلث الأوسط لخط الفخذ الخشن على جذع عظم الفخذ والحاجز العضلي الوحشي للفخذ ، ويعمل على مفصل واحد فقط. يتحد هذان الرأسان لتشكيل العضلة ذات الرأسين التي ترتكز على رأس الشظية . تعمل العضلة ذات الرأسين على ثني مفصل الركبة وتدوير الساق المنثنية جانبياً - فهي المحرك الوحشي الوحيد للركبة وبالتالي يجب عليها أن تعارض كل العضلات المدورة للأنسي. بالإضافة إلى ذلك، فإن الرأس الطويل يمتد إلى مفصل الورك. يشترك كل من نصف الوترية وشبه الغشائي في أصلهما مع الرأس الطويل للعضلة ذات الرأسين، وكلاهما يرتكز على الجانب الإنسي من الرأس القريب للظنبوب مع الناحلة والعضلة الخياطية لتشكيل مرتكز قدم الأوزة. تعمل نصف الوترية على مفصلتين ؛ بسط الورك، وثني الركبة، والدوران الإنسي للساق. من الناحية البعيدة، ينقسم وتر العضلة غشائية النصف إلى ثلاثة أجزاء يشار إليها باسم قدم الأوزة العميق pes anserinus profondus . وظيفيًا، تشبه العضلة غشائية النصف العضلة وترية النصف، وبالتالي يسببان بسطا لمفصل الورك مع العطف والدوران الإنسي في مفصل الركبة.[21] في الجزء الخلفي من مفصل الركبة، تمتد العضلة المأبضية بشكل مائل من اللقيمة الفخذية الوحشية إلى السطح الخلفي للظنبوب. يقع الجراب تحت السطح في عمق العضلات. تثني العضلة المأبضية مفصل الركبة وتدور الساق نحو الأنسي.[22]
الساق والقدم
وظيفة عضلات القدم [23]
| الحركة | عضلات
(الترتيب حسب الأهمية في تنفيذ الحركة) |
|---|---|
| العطف الظهري | • العضلة الظنبوبية الأمامية
• العضلة باسطة الأصابع الطويلة • العضلة باسطة الإبهام الطويلة |
| العطف الاخمصي | • العضلة ثلاثية الرؤوس النعلية
• العضلة الشظوية الطويلة • العضلة الشظوية القصيرة • العضلة عاطفة الأصابع الطويلة • العضلة الظنبوبية الخلفية |
| الانقلاب للخارج | • العضلة الشظوية الطويلة
• العضلة الشظوية القصيرة • العضلة باسطة الأصابع الطويلة |
| الانقلاب للداخل | • العضلة ثلاثية الرؤوس النعلية
• العضلة الظنبوبية الخلفية • العضلة مثنية الإبهام الطويلة • العضلة عاطفة الأصابع الطويلة • العضلة الظنبوبية الأمامية |
مع العضلة المأبضية (انظر أعلاه) باعتبارها الاستثناء الوحيد، يتم ربط جميع عضلات الساق بالقدم، وبناءً على الموقع، يمكن تصنيفها إلى مجموعة أمامية وخلفية مفصولة عن بعضها البعض بواسطة قصبة الساق والشظية و الغشاء بين العظام . في المقابل، يمكن تقسيم هاتين المجموعتين إلى مجموعات فرعية أو طبقات - تتكون المجموعة الأمامية من الباسطة والشظية، والمجموعة الخلفية من الطبقة السطحية والعميقة. من الناحية الوظيفية، تكون عضلات الساق إما عضلات الباسطة، مسؤولة عن ثني ظهري القدم، أو عضلات الثني ، المسؤولة عن انثناء أخمصي . يمكن تصنيف هذه العضلات أيضًا عن طريق التعصيب، والعضلات التي يوفرها التقسيم الأمامي للضفيرة وتلك التي يوفرها التقسيم الخلفي .[24] تسمى عضلات الساق التي تعمل على القدم عضلات القدم الخارجية extrinsic بينما تسمى عضلات القدم الموجودة في القدم داخلية intrinsic.
يحدث عطف ظهري (بسط) وعطف أخمصي (ثني) حول المحور العرضي الذي يمر عبر مفصل الكاحل من طرف الكعب الإنسي إلى طرف الكعب الوحشي. يحدث الانقلاب (الانقلاب للخارج) والاستلقاء (الانقلاب للداخل) على طول المحور المائل لمفصل الكاحل.[23]
عضلات القدم الخارجية (إي التي يكون منشأوها خارج القدم)

ثلاث من العضلات الأمامية للساق هي عضلات باسطة. من مرتكزها على السطح الوحشي للظنبوب والغشاء بين العظام، تمتد البطون الجانبية الثلاث للعضلة الظنبوبة الأمامية إلى أسفل القيد العلوي والقيد السفلي لباسطات القدم إلى إرتكازها على الجانب الأخمصي من العظم المسماري الإنسي وعظم المشط الأول. في الساق غير الحاملة للوزن، تثني العضلة الظنبوبية الأمامية الظهري القدم وترفع الحافة الوسطى للقدم. في الساق الحاملة للوزن، تسحب الساق نحو القدم. إن العضلة باسطة الأصابع الطويلة لها منشأ واسع يمتد من اللقمة الجانبية للظنبوب إلى الأسفل على طول الجانب الأمامي من الشظية والغشاء بين العظام. عند الكاحل، ينقسم وترها إلى أربعة أوتار تمتد عبر القدم إلى اللفافة الظهرية للسلاميات الأخيرة من أصابع القدم الوحشية الأربعة. في الساق غير الحاملة للوزن، تبسط العضلة الأصابع وتعطف ظهريا القدم، وفي الساق الحاملة للوزن تعمل بشكل مشابه للعضلة الظنبوبية الأمامية ة. يعود منشأ العضلة باسطة إبهام القدم الطويلة إلى الشظية والغشاء بين العظميين بين الباسطتين الأخريين ويتم إرتكازها، على غرار العضلة الباسطة، على السلاميات الأخيرة من إصبع القدم الكبير ("إبهام القدم"). تعمل العضلة الظهرية على إبهام القدم وتعمل بشكل مشابه لعظم العضلة الظنبوبية الأمامية في الساق الحاملة للوزن.[25] عضلتان على الجانب الوحشي من الساق تشكلان المجموعة الشظوية. يعود منشأ كل من العضلة الشظوية الطويلة والعضلة الشظوية القصيرة إلى الشظية ويمر كلاهما خلف الكعب الوحشي حيث تمر أوتارهما تحت القيد الشظوي . تحت القدم، يمتد وتر الشظوية الطويلة من الجانب الوحشي إلى الجانب الإنسي في أخدود، وبالتالي يدعم القوس المستعرض للقدم . يتم إرتكاز العضلة الشظوية القصيرة على الجانب الوحشي لأحدبة مشط القدم الخامس. يشكل كلا العضلتين الشظويتين معًا أقوى مكبات للقدم.[26] تتباين العضلات الشظوية بدرجة كبيرة ويمكن أن توجد عدة متغيرات في بعض الأحيان.[27]
من العضلات الخلفية ثلاثة في الطبقة السطحية. إن عضلات العطف الأخمصي الكبري، التي يشار إليها عادة باسم العضلة مثلثة الرؤوس الساقية ، هي النعلية ، التي تنشأ على الجانب الأقرب من كل من عظام الساق، و الضلة توأمية الساق ، ولها اثنين من الرؤوس واللذين ينشأان في النهاية البعيدة للعظم الفخذ. تتحد هذه العضلات في وتر طرفي كبير، وهو وتر العرقوب ، والذي يرتبط بالحديبة الخلفية للعقدة . يتبع الأخمص عن كثب الرأس الوحشي لعضلة الساق. يمتد الوتر بين تلك الموجودة في النعل وعضلة الساق وهو جزء لا يتجزأ من الطرف الإنسي لوتر العقبي.[28]
في الطبقة العميقة، يعود مرتكز العضلة الظنبوبية الخلفية إلى الغشاء بين العظام ومناطق العظام المجاورة ويمتد خلف الكعب الإنسي . تحت القدم ينقسم إلى جزء إنسي سميك متصل بالعظم الزورقي وجزء وحشي أضعف قليلاً يتم إرتكازه في العظام المسمارية الثلاثة. تنتج العضلة ثنيًا أخمصيًا واستلقاء متزامنًا في الساق غير الحاملة للوزن، وتقريب الكعب إلى ربلة الساق. تنشأ العضلة مثنية الإبهام الطويلة بشكل بعيد على الشظية وعلى الغشاء بين العظام حيث تمتد عضلات البطن السميكة نسبيًا بعيدًا. يمتد الوتر أسفل القيد المثني إلى أخمص القدم ويرتكز أخيرًا على قاعدة السلاميات الأخيرة من إبهام القدم. ينثني إبهام القدم الأخمصي ويساعد في الاستلقاء. أخيرًا، يعود أصل العضلة المثنية الطويلة إلى الجزء العلوي من قصبة الساق. يمتد الوتر إلى نعل القدم حيث يتشعب إلى أربعة أوتار نهائية متصلة بالسلاميات الأخيرة للأصابع الجانبية الأربعة. يعبر وتر العضلة الظنبوبية الخلفية بعيدًا على القصبة، ووتر العضلة المثنية الطويلة في النعل. بعيدًا عن انقسامه، يشع رباعي الفصيلة فيه وبالقرب من السلاميات الوسطى تخترق أوتارها أوتار العضلة المثنية القصيرة . في الساق غير الحاملة للوزن، يثني الأخمص أصابع القدم والقدم ويستلقي. في الساق الحاملة للوزن، تدعم القوس الأخمصي .[22] (للحصول على العضلة المأبضية ، انظر أعلاه. )
عضلات القدم الداخلية (إي التي يكون منشأوها وإرتكازها داخل القدم)
العضلات الجوهرية للقدم، وهي العضلات التي تقع بطونها في القدم الصحيحة، إما أن تكون ظهرية (أعلى) أو أخمصية (نعل). على الجانب الظهري، توجد عضلتان باسطتان طويلتان خارجيتان هما يتوضعان سطحيا بالنسبة للعضلات الداخلية، وتشكل أوتارهما الصفاق الظهري لأصابع القدم. إن العضلات باسطات الأصابع القصيرة الداخلية والعضلات بين العظام الأخمصية والظهرية تنتشر بشكل شعاعي داخل هذه الصفق. إن الباسطة الأصابع القصيرة وباسطة الإبهام القصيرة لهما أصل مشترك على الجانب الأمامي من العقب، حيث تمتد أوتارهما إلى الصفيحة الظهرية للأباخس 1-4. تعمل على ثني هذه الاباخس .[29]
يمكن تقسيم العضلات الأخمصية إلى ثلاث مجموعات مرتبطة بثلاث مناطق: تلك الخاصة بالإصبع الكبير والإصبع الصغير والمنطقة الواقعة بينهما. كل هذه العضلات مغطاة بلفافة أخمصية سميكة وكثيفت، والتي، مع اثنين من الحاجزين الصلبين ، يشكلان فراغات الحجرات الثلاث. تعمل هذه العضلات وأنسجتها الدهنية كوسائد تنقل وزن الجسم إلى أسفل. ككل ، القدم هي كيان وظيفي.[30]
تمتد مبعدة الإبهام على طول الحافة الوسطى للقدم ، من العقب إلى قاعدة السلاميات الأولى من الأبخس الأول والعظم السمسمي الإنسي. إنها مبعدة ومثنية ضعيفة ، وتساعد أيضًا في الحفاظ على قوس القدم. إلى الوحشي من العضلة مبعدة الإبهام نجد العضلة مثنية الإبهام القصيرة، والتي تنشأ من العظم المسماري الإنسي ومن وتر العضلة الظنبوبية الخلفية . إن العضلة مثنية الإبهام لها رأس أنسي ووحشي يتم إدخالها بشكل وحشي إلى مبعدة الإبهام. إنه ثني أخمصي مهم يستخدم بشكل بارز في الباليه الكلاسيكي (أي لعمل البوانت ).[30] إن العضلة مقربة الإبهام لها رأسان. رأس مائل أقوى ينشأ من العظام المسمارية المكعبة والجانبية وقواعد المشط الثاني والثالث ؛ ورأس عرضي ينشأ من الأطراف البعيدة للمشط الثالث الخامس. يتم ارتكاز كلا الرأسين على العظم السمسمي الوحشي للرقم الأول. تعمل العضلة كموتر لأقواس القدم ، ولكن يمكنها أيضًا إضافة الأبخس الأول وثني السلاميات الأخمصية الأولى.[31]
تنشأ عضلة مقابلة للخنصر من الرباط الأخمصي الطويل والغمد الوتر الأخمصي من العظمة الطويلة ويتم إرتكازه في مشط القدم الخامس. عند وجوده ، يعمل على ثني الأبخس الخامس الأخمصي ويدعم القوس الأخمصي. ينشأ المثني الأصبعي الصغير من منطقة قاعدة مشط القدم الخامس ويتم إرتكازه في قاعدة السلاميات الأولى من الأبخس الخامس حيث يتم دمجه عادةً مع مبعدة الأبخس الأول. إنه يعمل على ثني أخمصي الأبخس الأخير. أكبر وأطول عضلات إصبع القدم الصغير هي عضلة مبعدة لخنصر القدم . تمتد من العملية الجانبية للعظم ، مع مرفق ثانٍ على قاعدة مشط القدم الخامس ، إلى قاعدة السلاميات الأولى للإصبع الخامس ، تشكل العضلة الحافة الجانبية للنعل. باستثناء دعم القوس ، فإنه يثني إصبع القدم الصغير ويعمل أيضًا كمختطف.[31]
يعود منشأ العضلات الخراطينية في القدم الأربعة إلى أوتار العضلة المثنية الطويلة ، حيث تمتد إلى الجانب الإنسي من قواعد الكتيبة الأولى المكونة من اثنين إلى خمسة. باستثناء تقوية القوس الأخمصي ، فإنها تساهم في ثني أخمص القدم وتحريك الاباخس الأربعة نحو إصبع القدم الكبير. هم ، على عكس العضلات الخراطينية لليد ، متغير نوعًا ما ، وغائبًا في بعض الأحيان وأحيانًا أكثر من أربعة. تنشأ العضلة المربعة الأخمصية مع زلتين من حواف السطح الأخمصي للعظم ويتم إرتكازه في وتر (أوتار) العضلة المثنية الطويلة ، ويُعرف باسم "الرأس الأخمصي" لهذه العضلة الأخيرة. تنشأ العضلات الأخمصية بين العظام الثلاثة الأخمصية برؤوس فردية على الجانب الإنسي من المشط الخامس الخامس ويتم إدخالها على قواعد السلاميات الأولى من هذه الاباخس . ينشأ رأسان من أربعة عظام ظهرية على مشطتين متجاورتين وتندمجان في المساحات الوسيطة. يقع ارتباطهم البعيد على قواعد السلاميات القريبة للأباخس من الثاني إلى الرابع الخارجية. يتم تنظيم العضلات بين العظام بالأبخس الثاني كمحور طولي ؛ تعمل الأخمصة كمقرب وتسحب الاباخس من 3-5 نحو الأبخس الثاني ؛ بينما تعمل الظهرية كمبعد. بالإضافة إلى ذلك ، تعمل العضلات بين العظام كمثبطات أخمصية في المفاصل المشطية السلامية . أخيرًا ، تنشأ العضلة المثنية القصيرة من أسفل العقب لارتكاز أوتارها على السلاميات الوسطى من الأبخس 2-4. نظرًا لأن أوتار العضلة المثنية الطويلة تمتد بين هذه الأوتار ، يُطلق على هذه الأوتار أحيانًا اسم الأوتار الثاقبة perforatus . الأوتار في هاتين العضلتين محاطة بغمد وتر. يعمل القصيرة على ثني السلاميات الوسطى.[32]
المرونة
يمكن تعريف المرونة ببساطة على أنها النطاق المتاح للحركة (ROM) الذي يوفره مفصل معين أو مجموعة من المفاصل.[33] بالنسبة للجزء الأكبر ، يتم إجراء التمارين التي تزيد من المرونة بهدف زيادة الطول الكلي للعضلات وتقليل مخاطر الإصابة وتحسين الأداء العضلي في النشاط البدني .[34] تمتد يمكن العضلات بعد الانخراط في أي نشاط بدني تحسين قوة العضلات، وزيادة المرونة، والحد من وجع العضلات .[35] في حالة وجود حركة محدودة داخل المفصل ، فإن "البسط غير الكافي" للعضلة ، أو مجموعة العضلات ، يمكن أن يقيد نشاط المفصل المصاب.[36]
التمطيط
يُعتقد أن البسط قبل ممارسة النشاط البدني الشاق يزيد من الأداء العضلي عن طريق بسط الأنسجة الرخوة إلى ما بعد طولها الممكن من أجل زيادة نطاق الحركة.[33] يمارس العديد من الأفراد النشطين بدنيًا هذه التقنيات " كإحماء " من أجل تحقيق مستوى معين من الاستعداد العضلي لحركات تمرين معينة. عند البسط ، يجب أن تشعر العضلات بعدم الراحة إلى حد ما ولكن لا تتألم جسديًا. ثني أخمص القدمين: من أشهر تمديدات عضلات أسفل الساق هو رفع كعب الوقوف ، والذي يتضمن بشكل أساسي عضلة الساق والنعل وأوتار العرقوب .[37] يسمح رفع الكعب القائم للفرد بتنشيط عضلات ربلة الساق من خلال الوقوف على سلم مع أصابع القدم ومقدمة القدم ، وترك الكعب متدليًا من الدرجة ، وثني أخمصي مفصل الكاحل عن طريق رفع الكعب. يمكن تعديل هذا التمرين بسهولة عن طريق التمسك بقضيب قريب لتحقيق التوازن ويتكرر عمومًا من 5 إلى 10 مرات.
- عطف ظهري: من أجل شد العضلات الأمامية من أسفل الساق ، تمتد الساق المتقاطعة بشكل جيد.[38] ستعمل هذه الحركة على شد عضلات العطف الظهري ، وخاصة العضلة الظنبوبية الأمامية، والعضلة باسطة الإبهام الطويلة، والعضلات الطويلة الباسطة ، عن طريق التسبب ببطء في إطالة العضلات حيث ينحني وزن الجسم على مفصل الكاحل باستخدام الأرضية كمقاومة ضد الجزء العلوي من القدم.[38] يمكن أن تختلف تمتيد الساق المتقاطعة بشكل جيد في شدتها اعتمادًا على مقدار وزن الجسم المطبق على مفصل الكاحل حيث ينحني الفرد عند الركبة . يستمر هذا الامتداد عادة لمدة 15-30 ثانية.
- انقلاب للخارج والانقلاب للداخل: إن تمتيط العضلات بالانقلاب للخارج والانقلاب للداخل يسمح بمجموعة أفضل من الحركة لمفصل الكاحل.[34] ستعمل ارتفاعات الكاحل والانخفاضات أثناء الجلوس على شد عضلات الشظية وعضلات الظنبوب المرتبطة بهذه الحركات كلما تطول. يتم شد عضلات الانقلاب عندما يصبح الكاحل مضغوطًا من وضع البداية. خلال هذا البسط أثناء الجلوس ، يجب أن يظل مفصل الكاحل مدعومًا أثناء الضغط عليه ورفعه باستخدام اليد في الجهة الموافقة (نفس الجانب) من أجل الحفاظ على البسط لمدة 10-15 ثانية. سيزيد هذا البسط من الانقلاب الكلي وطول مجموعة العضلات المنعكسة ويوفر المزيد من المرونة لمفصل الكاحل لنطاق أكبر من الحركة أثناء النشاط.[33][34]
التروية الدموية للقدم
تنقسم شرايين الساق إلى سلسلة من الأجزاء.
في منطقة الحوض ، على مستوى الفقرة القطنية الأخيرة ، ينقسم الشريان الأورطي البطني ، وهو استمرار للشريان الأورطي النازل ، إلى زوج من الشرايين الحرقفية المشتركة . تنقسم هذه على الفور إلى الشرايين الحرقفية الداخلية والخارجية ، والتي تنحدر الأخيرة منها على طول الحدود الإنسية للعضلة القطنية الكبيرة لتخرج من منطقة الحوض من خلال فجوة الأوعية الدموية تحت الرباط الأربي .[39]
يدخل الشريان إلى الفخذ باعتباره الشريان الفخذي الذي ينزل من الجانب الإنسي من الفخذ إلى القناة المقربة . تمر القناة من الجانب الأمامي إلى الجانب الخلفي للطرف حيث يغادر الشريان من خلال فجوة المقرب ويصبح الشريان المأبضي . في الجزء الخلفي من الركبة ، يمر الشريان المأبضي عبر الحفرة المأبضية إلى العضلة المأبضية حيث ينقسم إلى شرايين ظنبوبية أمامية وخلفية .[39]
في الجزء السفلي من الساق ، يدخل العضلة الظنبوبية الأمامية إلى الحجرة الباسطة بالقرب من الحد العلوي للغشاء بين العظم لينزل بين العضلة الظنبوبية الأمامية والعضلة باسطة الإبهام الطويلة. يصبح الشريان الظهري للقدم بعيدًا عن القيد العلوي والباسط للقدم . يشكل العضلة الظنبوبية الخلفية استمرارًا مباشرًا للشريان المأبضي الذي يدخل الحيز المثني للساق السفلية لينزل خلف الكعب الإنسي حيث ينقسم إلى الشرايين الأخمصية الإنسي والوحشي ، والتي يؤدي الفرع الخلفي منها إلى ظهور الشريان الشظوي .[39]
لأسباب عملية ، ينقسم الطرف السفلي إلى مناطق اعتباطية إلى حد ما:[40] تقع مناطق الورك جميعها في الفخذ: من الأمام ، يحد المنطقة تحت اللسان من الرباط الإربي ، والعضلة الخياطية ، والكتين وتشكل جزءًا من المثلث الفخذي الذي يمتد بشكل بعيد إلى العضلة المقربة الطويلة. في الخلف ، تتوافق منطقة الألوية مع الألوية الكبرى. تمتد المنطقة الأمامية من الفخذ بعيدًا من المثلث الفخذي إلى منطقة الركبة وبشكل وحشي إلى اللفافة المتوترة العريضة. تنتهي المنطقة الخلفية تمامًا قبل الحفرة المأبضية. تمتد المناطق الأمامية والخلفية للركبة من المناطق القريبة وصولاً إلى مستوى حدبة الظنبوب. في الجزء السفلي من الساق تمتد المناطق الأمامية والخلفية نزولاً إلى الكعبين. خلف الكاليولي توجد المناطق الجانبية والوسطى خلف الظهر وخلفها منطقة الكعب. أخيرًا ، تنقسم القدم إلى منطقة ظهرية بشكل ممتاز ومنطقة أخمصية دون المستوى.[40]
الأوردة
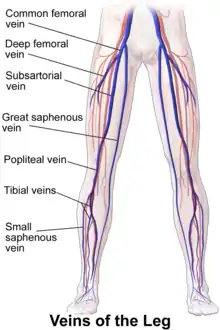
الأوردة مقسمة إلى ثلاثة أنظمة. ترجع الأوردة العميقة حوالي 85 بالمائة من الدم والأوردة السطحية حوالي 15 بالمائة. تربط سلسلة من الأوردة الثاقبة بين الأنظمة السطحية والعميقة. في وضعية الوقوف ، يجب أن تتحمل أوردة الساق عبءًا استثنائيًا لأنها تعمل ضد الجاذبية عندما تعيد الدم إلى القلب. تساعد الصمامات الوريدية في الحفاظ على الاتجاه السطحي إلى العميق لتدفق الدم .[41]
الأوردة السطحية:
الأوردة العميقة:
- الوريد الفخذي ، أجزائه هي الوريد الفخذي الشائع والوريد الجزئي .
- الوريد المأبضي
- الوريد الظنبوبي الأمامي
- الوريد الظنبوبي الخلفي
- الوريد الشظوي
التعصيب
يتم توفير التعصيب الحسي والحركي للطرف السفلي عن طريق الضفيرة القطنية العجزية ، والتي تتكون من الرامي البطني للأعصاب القطنية والعجزية مع مساهمات إضافية من العصب تحت الضلع (T12) والعصب العصعصي (Co1). بناءً على التوزيع والتضاريس ، تنقسم الضفيرة القطنية العجزية إلى الضفيرة القطنية (T12-L4) والضفيرة العجزية (L5-S4) ؛ وغالبا ما تنقسم هذه الأخيرة إلى مزيد من الوركي والضفائر الفرجية :[42]
تتشكل الضفيرة القطنية بشكل وحشي إلى الثقبة الفقرية عن طريق الرامي البطني للأعصاب القطنية الأربعة الأولى (L1-L4) ، والتي تمر جميعها عبر الثقب القطني الرئيسي . تخرج الفروع الأكبر للضفيرة من العضلة لتمريرها بحدة إلى أسفل لتصل إلى جدار البطن والفخذ (تحت الرباط الأربي ) ؛ باستثناء العصب السدّي الذي يمر عبر الحوض الأصغر للوصول إلى الجزء الإنسي من الفخذ من خلال الثقبة السدّية . تمر أعصاب الضفيرة القطنية أمام مفصل الورك وتدعم بشكل أساسي الجزء الأمامي من الفخذ.[42]
ينبثق العصب الحرقفي المعدي (T12-L1) والأعصاب الحرقفية (L1) من عضلة البسواس الحرقفية الكبيرة بالقرب من أصل العضلة ، حيث يركضان بشكل وحشي إلى أسفل ليمروا من الأمام فوق القمة الحرقفية بين البطن المستعرضة والبطنية المائلة الداخلية ، ثم يجريون فوق الرباط الأربي: هو رباط يمتد من الحدبة العانية إلى الشوكة الحرقفية الأمامية العلوية. كلا الأعصاب تعطي فروعًا عضلية لكل من هذه العضلات. يزود العصب الحرقفي الخثلي الفروع الحسية لجلد منطقة الورك الجانبية ، ويخترق فرعها النهائي أخيرًا صفاق مائل البطن الخارجي فوق الحلقة الأربية لتزويد الفروع الحسية للجلد هناك. يخرج العصب للحرقفي الإربي من خلال الحلقة الأربية ويمد الفروع الحسية للجلد فوق الارتفاق العاني والجزء الوحشي من كيس الصفن .[43]
يترك العصب الفخذي الوراثي (L1 ، L2) القطنية الكبيرة أسفل العصبين السابقين ، وينقسم على الفور إلى فرعين ينزلان على طول الجانب الأمامي للعضلة. يزود الفرع الفخذي الحسي الجلد الموجود أسفل الرباط الأربي ، بينما يمد الفرع التناسلي المختلط الجلد والعضلات حول العضو الجنسي. يترك العصب الجلدي الفخذي الوحشي (L2، L3) القطنية الكبيرة جانبياً أسفل العصب السابق ، ويمتد بشكل مائل وأفقياً إلى أسفل فوق الحرقفي ، ويخرج من منطقة الحوض بالقرب من العمود الفقري الحرقفي ، ويمد جلد الفخذ الأمامي.[43]
يمر العصب السدادي (L2-L4) في الوسط خلف عضلة البسواس الحرقفية الكبرى ليخرج من الحوض عبر القناة السدادة ، وبعد ذلك يعطي فروعًا إلى العضلة السدادية الظاهرة وينقسم إلى فرعين يمران خلف وأمام المقرب القصير لتزويد التعصيب الحركي للجميع عضلات المقرب الأخرى. يوفر الفرع الأمامي أيضًا الأعصاب الحسية للجلد في منطقة صغيرة على الجانب الإنسي البعيد من الفخذ.[44] العصب الفخذي (L2-L4) هو أكبر وأطول أعصاب في الضفيرة القطنية. فإنه يوفر تعصيب السيارات ل عضلة البسواس الحرقفية ، المشطية ، العضلة الخياطية ، و عضلات الفخذ . والفروع الحسية إلى الفخذ الأمامي والساق الإنسي والقدم الخلفية.[44] تمر أعصاب الضفيرة العجزية خلف مفصل الورك لتعصب الجزء الخلفي من الفخذ ، ومعظم الجزء السفلي من الساق ، والقدم.[42] الأعصاب الألوية العليا (L4-S1) والأعصاب الألوية السفلية (L5-S2) تعصب عضلات الألوية واللفافة الموترية لاتايه . يساهم العصب الجلدي الخلفي الفخذي (S1-S3) في تفرعات حسية للجلد على الفخذ الخلفي.[45] العصب الوركي (L4-S3) ، وهو أكبر وأطول عصب في جسم الإنسان ، يترك الحوض من خلال الثقبة الوركية الأكبر . في الفخذ الخلفي ، يعطي أولاً فروعًا للرأس القصير للعضلة ذات الرأسين الفخذية ثم ينقسم إلى قصبة الساق (L4-S3) والأعصاب الشظوية الشائعة (L4-S2). يستمر العصب الشظوي لأسفل على الجانب الإنسي من العضلة ذات الرأسين الفخذية ، ويلتف حول الرقبة الشظوية ويدخل الجزء الأمامي من أسفل الساق. هناك ينقسم إلى فرع طرفي عميق وسطحي . يزود الفرع السطحي عضلات الشظية ويدخل الفرع العميق إلى حجرة الباسطة ؛ كلا الفرعين يصل إلى القدم الظهرية. في الفخذ ، يعطي العصب الظنبوبي فروعًا لشبه الوترية ، وشبه الغشائي ، والمقرب الكبير ، والرأس الطويل للعضلة ذات الرأسين الفخذية. ثم يمتد العصب مباشرة إلى أسفل الجزء الخلفي من الساق ، من خلال الحفرة المأبضية لتزويد ثنيات الكاحل في الجزء الخلفي من أسفل الساق ثم يستمر لأسفل لتزويد جميع العضلات الموجودة في نعل القدم.[46] يقوم العصب الفرجي (S2-S4) والأعصاب العصعصية (S5-Co2) بتزويد عضلات قاع الحوض والجلد المحيط به.[47]
الجذع القطني العجزي هو فرع متصل يمر بين الضفائر العجزية والقطنية التي تحتوي على ألياف بطنية من L4. العصب العصعصي ، آخر عصب فقري ، ينبثق من الفجوة العجزية ، ويتحد مع الرامي البطني للعصبين العجزيين الأخيرين ، ويشكل الضفيرة العصعصية .[42]
أسفل الساق والقدم
يحتاج الجزء السفلي من الساق والكاحل إلى الاستمرار في ممارسة الرياضة والتحرك بشكل جيد لأنهما يمثلان قاعدة الجسم كله. يجب أن تكون الأطراف السفلية قوية من أجل موازنة وزن باقي الجسم، وتشارك عضلات الساق في معظم الدورة الدموية.
تمارين قياسية وتمارين متساوية القياس
هناك عدد من التمارين القياسية التي يمكن القيام بها لتقوية أسفل الساق. على سبيل المثال، من أجل تنشيط العاطفات الأخمصية في العاطفات الأخمصية العميقة، يمكن للمرء أن يجلس على الأرض مع ثني الوركين، والكاحل محايد مع ركبتيه ممدودتين تمامًا بينما يتناوبان على دفع قدمهما ضد الجدار أو المنصة. هذا النوع من التمارين مفيد لأنه لا يسبب أي إرهاق.[48] شكل آخر من أشكال التمرين متساوي القياس Isometric لعضلة الساق تتمثل في رفع الساق الذي يمكن القيام به مع أو بدون معدات. يمكن للمرء أن يجلس على طاولة وأقدامه مسطحة على الأرض، ثم يثني كاحليه الأخمصية بحيث يتم رفع الكعبين عن الأرض وثني عضلة الساق.[49] يمكن أن تكون الحركة البديلة عبارة عن تمارين إسقاط الكعب مع دعم أصابع القدم على سطح مرتفع - كحركة معاكسة، فهذا من شأنه تحسين نطاق الحركة.[50] يمكن إجراء تمرين رفع إصبع القدم الواحد لعضلة الساق عن طريق حمل دمبل في يد واحدة أثناء استخدام الأخرى لتحقيق التوازن، ثم الوقوف بقدم واحدة على لوحة. ستكون الخطوة التالية هي ثني أخمصي والحفاظ على استقامة مفصل الركبة أو ثنيه قليلاً. يتم تقلص العضلة ثلاثية الرؤوس الساقية أثناء هذا التمرين.[51] تمارين الاستقرار مثل تمرين القرفصاء الكروية (BOSU) مهمة أيضًا خاصةً لأنها تساعد في اضطرار الكاحل إلى التكيف مع شكل الكرة من أجل تحقيق التوازن.[52]
الأهمية السريرية
.jpg.webp)
إصابة أسفل الساق
تعد إصابات أسفل الساق شائعة أثناء الجري أو ممارسة الرياضة. حوالي 10٪ من إجمالي الإصابات تصيب الأطراف السفلية عند الرياضيين.[53] يلتوي غالبية الرياضيين في كاحليهم، والذي ينتج بشكل رئيسي عن زيادة الأحمال على القدمين عندما يتحركون في القدم لأسفل أو في وضع الكاحل الخارجي. تمتص جميع مناطق القدم ، وهي مقدمة القدم ووسط القدم والقدم الخلفية، قوى مختلفة أثناء الجري ويمكن أن تؤدي إلى حدوث إصابات أيضًا.[54] يمكن أن يتسبب الجري والأنشطة المختلفة في حدوث كسور إجهاد أو التهاب في الأوتار أو إصابات عضلية أو أي ألم مزمن في الأطراف السفلية مثل قصبة الساق.[53]
أنواع الأنشطة
تحدث إصابات عضلات الفخذ الرباعية أو أوتار الركبة بسبب تأثير الأحمال المستمرة على الساقين أثناء الأنشطة، مثل ركل الكرة. أثناء القيام بهذا النوع من الحركة، يتم امتصاص 85٪ من تلك الصدمة لأوتار الركبة مما قد يؤدي إلى إجهاد تلك العضلات.[54]
- القفز - هو خطر آخر لأنه إذا لم تهبط الأرجل بشكل صحيح بعد القفزة الأولية، فقد يكون هناك تلف في الغضروف المفصلي في الركبتين، أو التواء في الكاحل عن طريق قلب القدم أو قلبها، أو تلف في وتر العرقوب والعضلات التوأمية إذا كان هناك الكثير من القوة أثناء الثني الأخمصي.[54]
- رفع الأثقال - مثل القرفصاء العميق الذي يتم إجراؤه بشكل غير صحيح، يعد أيضًا خطيرًا على الأطراف السفلية، لأن التمرين يمكن أن يؤدي إلى تمدد مفرط أو تمدد لأربطة الركبة ويمكن أن يسبب الألم بمرور الوقت.[54]
- الجري - النشاط الأكثر شيوعًا المرتبط بإصابة أسفل الساق. يوجد ضغط وتوتر مستمر يتم وضعه على القدمين والركبتين والساقين أثناء الجري بفعل قوة الجاذبية. يمكن أن يكون تمزق عضلات الساقين أو الألم في مناطق مختلفة من القدمين نتيجة للميكانيكا الحيوية الضعيفة للجري.
الجري
تشمل الإصابات الأكثر شيوعًا في الجري الركبتين والقدمين. ركزت دراسات مختلفة على السبب الأولي لهذه الإصابات المرتبطة بالجري ووجدت أن هناك العديد من العوامل التي ترتبط بهذه الإصابات. عداءات المسافات اللواتي لديهن تاريخ من إصابات الكسور الإجهادية كان لديهن قوى تأثير عمودية أعلى من غير المصابات.[55] كانت القوى الكبيرة الواقعة على أسفل الساقين مرتبطة بقوى الجاذبية، وهذا مرتبط بألم الفخذ الرضفي أو إصابات الركبة المحتملة.[55] وجد الباحثون أيضًا أن هذه الإصابات المرتبطة بالجري تؤثر على القدمين أيضًا لأن المتسابقين الذين يعانون من إصابات سابقة أظهروا مزيدًا من انقلاب القدم والكب أثناء الجري مقارنة بالعدائين غير المصابين.[56] يتسبب هذا في مزيد من الأحمال والقوى على الجانب الإنسي للقدم، مما يتسبب في مزيد من الضغط على أوتار القدم والكاحل (الأوتار الشظوية).[56] معظم إصابات الجري هذه ناتجة عن الإفراط في الاستخدام وأن الجري لمسافات أطول أسبوعيًا لفترة طويلة يمثل خطرًا لإصابة أسفل الساقين.[57]
أدوات الوقاية
تمتد الإرادية إلى الساقين، مثل تمدد الجدار، وتكييف أوتار الركبة وعضلة الساق إلى حركات مختلفة قبل العمل بقوة.[58] يمكن أن تتسبب البيئة والمناطق المحيطة، مثل التضاريس غير المستوية، في وضع القدمين بطريقة غير طبيعية، لذا فإن ارتداء الأحذية التي يمكن أن تمتص القوى من تأثير الأرض وتسمح بتثبيت القدمين يمكن أن يمنع بعض الإصابات أثناء الجري أيضًا. يجب تصميم الأحذية للسماح بالاحتكاك والجر على سطح الحذاء، ومساحة لضغوط مختلفة للقدم، أو لأقواس مريحة ومنتظمة للقدم.[54]
ملخص
سيتم تقليل فرص إلحاق الضرر بأطرافنا السفلية من خلال معرفة بعض الأنشطة المرتبطة بإصابة أسفل الساق وتطوير الشكل الصحيح للركض، مثل عدم كبح القدم أو الإفراط في استخدام الساقين. ستعمل التدابير الوقائية، مثل تمارين الإطالة المختلفة وارتداء الأحذية المناسبة، على تقليل الإصابات الناتجة أيضًا.
الكسور
يمكن تصنيف كسر الساق وفقًا للعظم المصاب إلى:
- كسر عظم الفخذ (في أعلى الساق)
- الكسر الصليبي (في أسفل الساق)
تدبير الألم
تعتبر إدارة آلام أسفل الساق والقدم أمرًا بالغ الأهمية في الحد من تطور المزيد من الإصابات والأحاسيس غير المريحة والحد من التغييرات أثناء المشي والجري. يعاني معظم الأفراد من آلام مختلفة في أسفل الساق والقدم بسبب عوامل مختلفة. التهاب العضلات، والشد ، والحنان، والتورم، وتمزق العضلات من الإفراط في استخدام العضلات أو الحركة غير الصحيحة هي العديد من الحالات التي غالبًا ما يعاني منها الرياضيون وعامة الناس أثناء وبعد الأنشطة البدنية عالية التأثير. لذلك، يتم توفير آليات إدارة الألم المقترحة لتقليل الألم ومنع تطور الإصابة.
التهاب اللفافة الأخمصية
التهاب اللفافة الأخمصية: إن تمطيط القدم هي واحدة من الأساليب الموصى بها للحد من الألم الناجم عن التهاب اللفافة الأخمصية. للقيام ببسط اللفافة الأخمصية، أثناء الجلوس على كرسي، ضع الكاحل على الركبة المقابلة وامسك أصابع القدم الضعيفة، واسحب ببطء للخلف. يجب أن تستمر هذه الإطالة لمدة عشر ثوانٍ تقريبًا، ثلاث مرات يوميًا.[59]
متلازمة إجهاد الظنبوب الإنسي (جبيرة الظنبوب)
يمكن استخدام عدة طرق للمساعدة في السيطرة على الألم الناجم عن جبائر قصبة الساق. يساعد وضع الثلج على المنطقة المصابة قبل الجري وبعده في تقليل الألم. بالإضافة إلى ذلك، يمكن أن يساعد ارتداء أجهزة تقويم العظام بما في ذلك غلاف النيوبرين، وارتداء الأحذية المناسبة مثل قوس القدم في القضاء على الحالة. يمكن أن يساعد أيضًا تمدد وتقوية العضلة الظنبوبية الأمامية أو الظنبوب الإنسي عن طريق أداء تمارين العاطفات الأخمصية والظهرية مثل تمدد الساق في تخفيف الألم.[60]
اعتلال وتر العرقوب
هناك العديد من الطرق المناسبة للتعامل مع الألم الناتج عن التهاب وتر العرقوب. العمل الأساسي هو الراحة. يوصى أيضًا بالأنشطة التي لا توفر ضغطًا إضافيًا على الوتر المصاب. سيوفر ارتداء تقويم العظام أو الأطراف الاصطناعية وسادة ويمنع وتر العرقوب المصاب من التعرض لمزيد من الإجهاد عند المشي وإجراء تمارين الإطالة العلاجية. وهناك عدد قليل طرائق تمتد أو تمارين غريب الأطوار مثل اصبع القدم بسط وثني والساق وتمتد كعب هي مفيدة في خفض الألم مع المرضى المصابين باعتلال وتر آخيل[61]
المجتمع والثقافة
غالبًا ما تقوم المراهقات والبالغات في العديد من الثقافات الغربية بإزالة شعر الساقين. أحيانًا يُنظر إلى الأرجل المتناسقة والمسمرة والحليقة على أنها علامة على الشباب وغالبًا ما تعتبر جذابة في هذه الثقافات.
الرجال عمومًا لا يحلقون أرجلهم في أي ثقافة. ومع ذلك، فإن حلق الساق هو ممارسة مقبولة بشكل عام في النمذجة. كما أنه شائع إلى حد ما في الألعاب الرياضية حيث تجعل إزالة الشعر الرياضي أسرع بشكل ملحوظ عن طريق تقليل السحب؛ الحالة الأكثر شيوعًا لهذا هي السباحة التنافسية. كما يُمارس في رياضات أخرى مثل ركوب الدراجات، حيث تشيع إصابات الجلد: فغياب الشعر الناضج يجعل النكات والخدوش والكدمات تلتئم بشكل أسرع بسبب انخفاض عدد الميكروبات على الجلد المحلوق.[بحاجة لمصدر]
معرض الصور
 تشريح سطح ساق الإنسان
تشريح سطح ساق الإنسان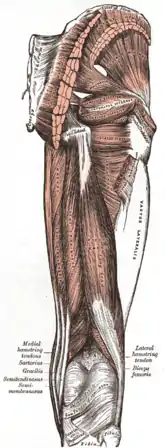 عضلات منطقة الألوية والفخذ الخلفي
عضلات منطقة الألوية والفخذ الخلفي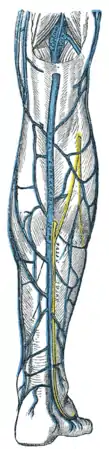 الوريد الصافن الصغير وروافده
الوريد الصافن الصغير وروافده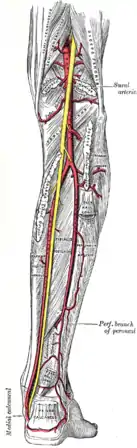 الشرايين المأبضية والظنبوبية الخلفية والشظية
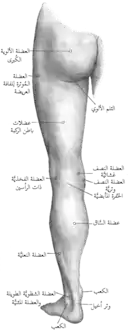
الشرايين المأبضية والظنبوبية الخلفية والشظية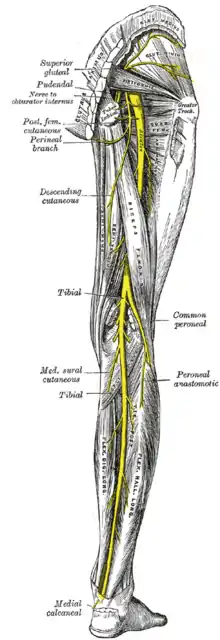 أعصاب الطرف الأيمن السفلي، منظر خلفي
أعصاب الطرف الأيمن السفلي، منظر خلفي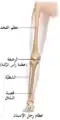 عظام الساق
عظام الساق
 عظام الساق.
عظام الساق.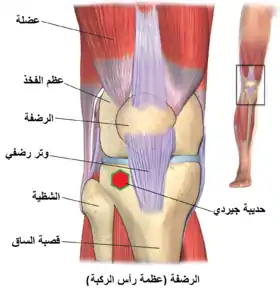 مفصل الركبة بالساق.
مفصل الركبة بالساق.
انظر أيضًا
- تشتيت العظام (إطالة الساق)
- فخذ
- ركبة
- قدم
روابط خارجية
المراجع
- "Lower Extremity". Medical Subject Headings (MeSH). National Library of Medicine. مؤرشف من الأصل في 22 ديسمبر 2015. اطلع عليه بتاريخ 18 أبريل 2009. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Lower limb". Dorland's Medical Dictionary for Healthcare Consumers. Elsevier. اطلع عليه بتاريخ 18 أبريل 2009. الوسيط
|CitationClass=تم تجاهله (مساعدة)[وصلة مكسورة] - "Leg". Medical Subject Headings (MeSH). National Library of Medicine. مؤرشف من الأصل في 22 ديسمبر 2015. اطلع عليه بتاريخ 18 أبريل 2009. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "leg". Dorland's Medical Dictionary for Healthcare Consumers. Elsevier. مؤرشف من الأصل في 14 أكتوبر 2011. اطلع عليه بتاريخ 18 أبريل 2009. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "leg". Merriam-Webster Dictionary. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Differences in lower extremity anatomical and postural characteristics in males and females between maturation groups". J Orthop Sports Phys Ther. 38 (3): 137–49. 2008. doi:10.2519/jospt.2008.2645. PMID 18383647. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Thieme Atlas of Anatomy (2006), p. 360
- Thieme Atlas of Anatomy (2006), p. 361
- Thieme Atlas of Anatomy (2006), p. 362
- Platzer (2004), p. 196
- Platzer (2004), pp. 244–47
- Platzer, (2004), p. 232
- Platzer (2004), p. 234
- Platzer (2004), p. 236
- Moore, Keith L. (2018). Clinically oriented anatomy (الطبعة Eighth). Philadelphia. صفحة 728. ISBN 9781496347213. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Platzer (2004), p. 238
- Platzer (2004), p. 240
- Platzer (2004), p. 242
- Platzer (2004), p. 252
- Platzer (2004), p. 248
- Platzer (2004), p. 250
- Platzer (2004), p. 264
- Platzer (2004), p. 266
- Platzer (2004), p. 256
- Platzer (2004), p. 258
- Platzer (2004), p. 260
- Chaitow (2000), p. 554
- Platzer (2004), p. 262
- Platzer (2004), p. 268
- Platzer (2004), p. 270
- Platzer (2004), p. 272
- Platzer (2004), p. 274
- Alter, M. J. (2004). Science of Flexibility (3rd ed., pp. 1–6). Champaign, IL: Human Kinetics.
- Lower Extremity Stretching Home Exercise Program (April 2010). In Aurora Healthcare.
- Nelson, A. G., & Kokkonen, J. (2007). Stretching Anatomy. Champaign, IL: Human Kinetics.
- Weppler, C. H., & Magnusson, S. P. (March 2010). Increasing Muscle Extensibility: A Matter of Increasing Length or Modifying Sensation. Physical Therapy, 90, 438–49.
- Roth, E. Step Stretch for the Foot. AZ Central. http://healthyliving.azcentral.com/step-stretch-foot-18206.html نسخة محفوظة 5 أغسطس 2016 على موقع واي باك مشين.
- Shea, K. (12 August 2013). Shin Stretches for Runners. Livestrong. http://www.livestrong.com/article/353394-shin-stretches-for-runners/ نسخة محفوظة 2019-10-11 على موقع واي باك مشين.
- Thieme Atlas of Anatomy (2006), p. 464
- Platzer (2004), p. 412
- Thieme Atlas of Anatomy (2006), pp. 466–67
- Thieme Atlas of anatomy (2006), pp. 470–71
- Thieme Atlas of anatomy (2006), pp. 472–73
- Thieme Atlas of anatomy (2006), pp. 474–75
- Thieme Atlas of Anatomy (2006), p. 476
- Thieme Atlas of Anatomy (2006), pp. 480–81
- Thieme Atlas of Anatomy (2006), pp. 482–83
- Masood, Tahir; Bojsen-Møller, Jens; Kalliokoski, Kari K.; Kirjavainen, Anna; Äärimaa, Ville; Peter Magnusson, S.; Finni, Taija (2014). "Differential contributions of ankle plantarflexors during submaximal isometric muscle action: A PET and EMG study" (PDF). Journal of Electromyography and Kinesiology. 24 (3): 367–74. doi:10.1016/j.jelekin.2014.03.002. PMID 24717406. مؤرشف من الأصل (PDF) في 28 أبريل 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Jeong, Siwoo; Lee, Dae-Yeon; Choi, Dong-Sung; Lee, Hae-Dong (2014). "Acute effect of heel-drop exercise with varying ranges of motion on the gastrocnemius aponeurosis-tendon's mechanical properties". Journal of Electromyography and Kinesiology. 24 (3): 375–79. doi:10.1016/j.jelekin.2014.03.004. PMID 24717405. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Starrett, Kelly; Cordoza, Glen (2013). Becoming a Supple Leopard: The Ultimate Guide to Resolving Pain, Preventing Injury, and Optimizing Athletic Performance. Las Vegas: Victory Belt. صفحة 391. ISBN 978-1-936608-58-4. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Delavier, Frédéric (2010). "One-Leg Toe Raises". Strength Training Anatomy. صفحات 150–51. ISBN 978-0-7360-9226-5. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Clark, Micheal A.; Lucett, Scott C.; Corn, Rodney J., المحررون (2008). "Ball Squat, Curl to Press". NASM Essentials of Personal Fitness Training. صفحة 286. ISBN 978-0-7817-8291-3. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Kjaer, M., Krogsgaard, M., & Magnusson, P. (Eds.). (2008). Textbook of Sports Medicine Basic Science and Clinical Aspects of Sports Injury and Physical Activity. Chichester, GBR: John Wiley & Sons.[بحاجة لرقم الصفحة]
- Bartlett, R. (1999). Sports Biomechanics: Preventing Injury and Improving Performance. London, GBR: Spon Press.[بحاجة لرقم الصفحة]
- Hreljac, Alan; Ferber, Reed (2006). "A biomechanical perspective of predicting injury risk in running: review article". International Sportmed Journal. 7 (2): 98–108. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Willems, T.M.; De Clercq, D.; Delbaere, K.; Vanderstraeten, G.; De Cock, A.; Witvrouw, E. (2006). "A prospective study of gait related risk factors for exercise-related lower leg pain". Gait & Posture. 23 (1): 91–98. doi:10.1016/j.gaitpost.2004.12.004. PMID 16311200. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Malisoux, Laurent; Nielsen, Rasmus Oestergaard; Urhausen, Axel; Theisen, Daniel (2014). "A step towards understanding the mechanisms of running-related injuries". Journal of Science and Medicine in Sport. 18 (5): 523–28. doi:10.1016/j.jsams.2014.07.014. PMID 25174773. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Spiker, Ted (7 March 2007). "Build Stronger Lower Legs". Runner's World. مؤرشف من الأصل في 24 مايو 2015. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Easing the pain of plantar fasciitis. To relieve heel pain, simple therapies may be all you need". Harvard Women's Health Watch. 14 (12): 4–5. 2007. PMID 17722355. الوسيط
|CitationClass=تم تجاهله (مساعدة)[وصلة مكسورة] - Garl, Tim (2004). "Lower Leg Pain in Basketball Players". FIBA Assist Magazine: 61–62. مؤرشف من الأصل في 4 مارس 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Knobloch, Karsten; Schreibmueller, Louisa; Longo, Umile Giuseppe; Vogt, Peter M. (2008). "Eccentric exercises for the management of tendinopathy of the main body of the Achilles tendon with or without the AirHeel Brace. A randomized controlled trial. A: Effects on pain and microcirculation". Disability & Rehabilitation. 30 (20–22): 1685–91. doi:10.1080/09638280701786658. PMID 18720121. الوسيط
|CitationClass=تم تجاهله (مساعدة)
- بوابة طب
- بوابة تشريح
