ندبة (طب)
الندبة (بالإنجليزية: Scar) هي منطقة من الأنسجة الليفية تحل محل الجلد الطبيعي بعد إصابة. وتنتج الندبة من عملية بيولوجية لإصلاح جروح في الجلد وأنسجة أخرى من الجسد. وهكذا، يعتبر التندب عملية طبيعية من عملية الالتئام. وينتج من كل جرح (مثال بعد حادث، أو مرض، أو عملية) نوع من أنواع الندوب مع استثناء الإصابات الصغيرة جدا. ولا يحدث ذلك مع الحيوانات، حيث تتجدد الأنسجة بالكامل دون ندوب.
| ندبة | |
|---|---|
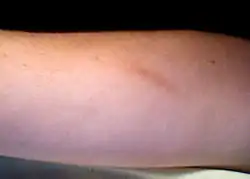 ندبة صغيرة من جرح في الساعد، بعد عام تقريبا من الجرح. ندبة صغيرة من جرح في الساعد، بعد عام تقريبا من الجرح. | |
| معلومات عامة | |
| الاختصاص | الأمراض الجلدية، والجراحة التجميلية |
| من أنواع | نسيج حيوي |
| التاريخ | |
| وصفها المصدر | قاموس بروكهاوس وإفرون الموسوعي |
يتكوّن الندب من نفس البروتين (الكولاجين) الموجود بالأنسجة القديمة التي حل محلها مع اختلاف تكوين ألياف هذا البروتين؛ فبدلا من تشكيل شبكة نسج عشوائية من ألياف الكولاجين الموجودة في الأنسجة الطبيعية، تتقاطع الروابط الكولاجينية وتشكل محاذاة واضحة في اتجاه واحد.[1] وتكون الكفاءة الوظيفية لذلك الكولاجين الموجود في الندبة عادة أدنى من الكولاجين المرتب عشوائيا الطبيعي. على سبيل المثال، الندوب في الجلد هي أقل مقاومة للأشعة فوق البنفسجية، ولا تنمو الغدد العرقية وبصيلات الشعر مرة أخرى داخل أنسجة الندبة.[2] ويسبب احتشاء عضلة القلب، والمعروف باسم نوبة قلبية، تشكيل ندبة في عضلة القلب، مما يؤدي إلى فقدان القوة العضلية وربما فشل القلب. ورغم ذلك هناك بعض الأنسجة (مثل العظام) التي يمكن أن تلتئم دون أي تدهور هيكلي أو وظيفي.
الأنواع
.jpg.webp)
يتكون كل تندب من نفس الكولاجين كتلك الأنسجة التي حل محلها، ولكنه يختلف كتكوين نسيج ندبي مقارنة مع الأنسجة الطبيعية.[1] ويفتقر النسيج الندبي أيضًا إلى المرونة[3] على عكس الأنسجة الطبيعية التي تتضمن مرونة بالألياف، وتختلف الندوب في كميات الكولاجين المفترضة، وتم تطبيق التصنيفات على الاختلافات في الإفراط في نسيج الندوب،[4] واثنان من الأنواع الأكثر شيوعًا هما الندبة الضخامية وندب الجدرة، وكلاهما يحوي الكولاجين الصلب المفرط الذي ينمو نموًا مفرطًا، مما يحد من تجدد الأنسجة. وهناك شكل آخر وهو التندب الضامر (ندبات غائرة)، والتي لديها أيضا فرط في حصر تجديد الكولاجين. كما تعتبر علامات التمدد بمثابة ندوب من قِبَل البعض.
إن مستويات الميلانين العالية وإن كان أصل الإنسان أفريقي أو آسيوي قد يجعل التندب أكثر وضوحا.[5]
الندبة الضخامية
 مقالة مفصلة: ندبة ضخامية
مقالة مفصلة: ندبة ضخامية
تحدث الندبات الضخامية عندما يولد الجسم الكولاجين بإفراط، مما يسبب ندبة مرتفعة فوق الجلد المحيطة بها. وتأخذ الندوب الضخامية شكل كتل حمراء مرتفعة على الجلد. وعادة ما تحدث في غضون 4-8 أسابيع بعد عدوى الجرح أو إغلاق الجرح بتوتر زائد و/أو غيرها من إصابات الجلد المؤلمة.[4]
الجدرة
 مقالة مفصلة: جدرة
مقالة مفصلة: جدرة
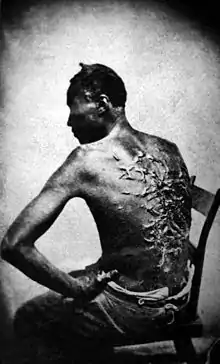
ندبات الجدرة هي الشكل الأكثر خطورة من التندب المفرط؛ لأنها يمكن أن تنمو إلى أجل غير مسمى إلى أورام كبيرة(حميدة).[4]
وغالبا ما تتميز الندوب الضخامية عن ندبات الجدرة بسبب عدم نموها خارج منطقة الجرح الأصلي، ولكن عادة ما يؤدي هذا التمييز عند الدراسة إلى الارتباك.[6]
يمكن أن تحدث ندبات الجدرة على أي شخص، لكنها الأكثر شيوعا في الأشخاص ذوي البشرة الداكنة.[7] ويمكن أن تسببها الجراحة والحوادث، أو حب الشباب، أو أحيانا ثقب الجسد، وفي بعض الناس، تتشكل ندوب الجدرة بشكل عفوي. وعلى الرغم من أنها يمكن أن تكون مشكلة تجميلية، فالجدرة هي فقط كتل خاملة من الكولاجين، وبالتالي فهي غير مؤذية تماما وغير سرطانية. ومع ذلك، فإنها يمكن أن تؤدي إلى حكة أو تكون مؤلمة لبعض الأفراد، وتميل إلى أن تكون أكثر شيوعا على الكتفين والصدر. وتميل الجدرة والندبات الضخامية إلى أن تكون أكثر شيوعا في الجروح التي أُغلِقت بنية الثانوية.[8] الاستئصال الجراحي للجدرة محفوف بالمخاطر، وقد يؤدي إلى تفاقم الحالة.
الندبة الضامرة
تأخذ الندبة الضامرة شكل تجويف غارق في الجلد، وسببها فقدان الهياكل الاساسية الداعمة للجلد، مثل الدهون أو العضلات. وكثيرا ما يرتبط هذا النوع من الندب مع حب الشباب، [9][10] وجدري الماء، وأمراض أخرى (ولا سيما عدوى المكورات العنقودية)، والجراحة، وعضات بعض الحشرات والعناكب، والحوادث. كما يمكن أن تحدث بسبب اضطراب النسيج الضام الوراثي، مثل متلازمة إهلرز - دانلوس.[11]
علامات التمدد
 مقالة مفصلة: تجعدات صغيرة
مقالة مفصلة: تجعدات صغيرة
علامات تمدد الجلد (أو سترايا) هي أيضا شكل من أشكال التندب سببه تمدد الجلد بسرعة (على سبيل المثال أثناء الحمل،[12] وزيادة الوزن بشكل ملحوظ، وطفرات نمو المراهقين)،[13] أو عندما يتم وضع الجلد تحت التوتر أثناء عملية الالتئام، (عادة بالقرب من المفاصل). وعادة ما يتحسن مظهر هذا النوع من الندوب بعد بضع سنوات.[12]
ويتورط ارتفاع مستويات الكورتيكوستيرويدات في تطور السترايا.[14]
ندبة السرة
لدى البشر وغيرهم من الثدييات المشيمية ندبة السُرة (يشار إليها عادة باسم السرة) والتي تبدأ بالالتئام عند قطع الحبل السري بعد الولادة، وبالإضافة إلى الثدييات المشيمية، تحتوي الحيوانات الواضعة للبيض على ندبة سُرية تختفي عادة خلال بضعة أيام بعد الولادة أو تظل مرئية مدى الحياة تبعا للأنواع.[15][16]
الفيزيولوجيا المرضيّة
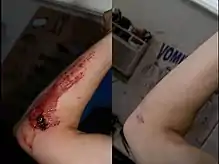
إذا أصبح الجرح مغطا بالأنسجة الطلائية في غضون أسبوعين، سيتم إيداع الحد الأدنى من الكولاجين ولن يتشكل أي ندبة.[17] وعموما، إذا استغرق الجرح وقتا أطول من 3-4 أسابيع ليلتئم، ستتشكل ندبة،[17] كما أن الحروق العميقة من الدرجة الثانية تشفى مع تندب وفقدان للشعر.[2] ولا تتشكل الندوب عند الغدد العرقية، لأنها قد تعوق تنظيم درجة حرارة الجسم.[18] ولا يتم الكشف عن الألياف المرنة بشكل عام في الأنسجة الندبية الأقل من 3 أشهر في العمر.[19] وفي الندوب تُفقد الأوتاد الشبكية،[20] ومن خلال عدم وجود تلك الأوتاد تميل الندبات إلى الانفصال أسهل من الأنسجة الطبيعية.[20]
بطانة الرحم هو النسيج البالغ الوحيد الذي يخضع للسقوط الدوري السريع والتجدد بدون تندب، فيُذرَف ويُستعاد لمدة ما يقارب 7 أيام شهريا.[21] بينما تتندب جميع الأنسجة البالغة.
يمكن أن يحدث التهاب مطول مع تكاثر الخلايا الليفية،[22] ولا يعتبر الاحمرار الذي يتبع إصابة الجلد ندبة، وهو غير دائم بشكل عام (انظر التئام الجروح). ومع ذلك، فإن الوقت الذي يستغرقه هذا الاحمرار لليختفي قد يتراوح بين بضعة أيام إلى بضع سنوات في بعض الحالات الخطيرة والنادرة.
تتشكل الندوب بشكل مختلف بناءً على موقع الإصابة على الجسم وعمر الشخص الذي أصيب. وكلما كان الضرر الأولي أسوأ، كلما كانت الندبة أكثر سوءًا، وتحدث ندبات الجلد عند تلف الأدمة (الطبقة العميقة السميكة من الجلد)، ومعظم الندوب الجلدية مسطحة، وتترك أثرًا للإصابة الأصلية التي تسببت بها. وتميل الجروح الالتي تلتئم بإنغلاق ثانوي إلى التندب بشكل أسوأ من الجروح الناجمة عن الإغلاق الأولي.[8]
تصنيع الكولاجين
لا تصبح أي إصابة ندبة حتى يلتئم الجرح تماما، وقد يستغرق ذلك عدة أشهر أو سنوات في أسوأ الحالات المرضية، مثل الجدرة. وللبدء في تصحيح الضرر، يتم إنشاء جلطة.، التي تكون بداية إنتاج مصفوفة مؤقتة. وفي هذه العملية، الطبقة الأولى هي مصفوفة مؤقتة وليست ندبة. ومع مرور الوقت، يعبر الكولاجين داخل المصفوفة المؤقتة لإنشاء مصفوفة الكولاجين، ويستمر الكولاجين في النمو والارتباط، مما يجعل الكولاجين كثيف. هذا يجعله مكتظ، ويتحول إلى اللون الأبيض.[22] ليحدد جدار الندبة، ويحد من تواصل الخلايا وتجديدها. ونتيجة لذلك، فإن الأنسجة الجديدة يكون لديها نسج مختلف عن الأنسجة المحيطة المعافة.
الخلايا الليفية
يتم إنشاء التندب بواسطة انتشار الخلايا الليفية، [22] وهي عملية تبدأ مع رد فعل على التجلط.[23]
ولإصلاح الضرر، تشكل الخلايا الليفية ندبة الكولاجين ببطء، ويكون انتشار الخلايا الليفية بشكل دائري[24] ودوريا، ويضع انتشار الخلايا الليفية الكولاجين الأبيض الخامل[22] داخل المصفوفة المؤقتة للكولاجين، مما يؤدى إلى الإنتاج الوفير للكولاجين على الألياف[22][23][25] لإعطاء الندوب نسيجها المتفاوت. ومع مرور الوقت، تستمر الخلايا الليفية بالزحف نحو المصفوفة، وضبط المزيد من الألياف، وفي هذه العملية يستقر التندب ويصبح قاسيا.[26] وفي الأنسجة المعافة، لا يتم التعبير عن هذه الألياف بالكولاجين السميك، كما أنها لا تنكمش.
الخلايا الليفية العضلية اليافعة
تسمى الخلايا الليفية التي تشارك في التندب والانكماش بالأرومة الليفية العضلية،[24][27] وهي خلايا ليفية يافعة متخصصة.[28] وتُظهِر هذه الخلايا أكتين العضلات الملساء.[29]
وتكون الخلايا الليفية اليافعة العضلية غائبة في الأشهر الثلاثة الأولى في المرحلة الجنينية، ثم يشفى الضرر من دون ندبة،[30] وتُشفى الجروح الصغيرة الأقل من 2 ملم أيضا بدون تندب.[30]
وتشكل تلك الخلايا نسبة عالية من الخلايا الليفية المنتشرة في الجرح في المرحلة الجنينية في بداية الالتئام. وفي نموذج الفئران، يمكن أن تشكل ما يصل إلى 70٪ من الخلايا الليفية،[28] وأن تكون مسؤولة عن تليف الأنسجة.[31] وبشكل عام، فإنها تختفي من الجرح في غضون 30 يوما،[32] ولكن يمكنها البقاء حوله في الحالات المرضية المتضخمة، مثل الجدرة.[33][32]
العلاجات
يمكن أن يمنع العلاج المبكر والفعال لندبات حب الشباب حب الشباب الحاد والتندب الذي غالبا ما يليه.[34] وحتى 2014 لم تكن هناك عقاقير طبية متاحة لعلاج أو الوقاية من الندبات.[35]
التقشير الكيميائي
التقشير الكيميائي هي مواد كيميائية تدمر البشرة بطريقة يمكن التحكم بها، مما يؤدي إلى التقشير والتخفيف من حدة أمراض جلدية معينة، بما في ذلك ندبات حب الشباب السطحية.[36] ويمكن استخدام مواد كيميائية مختلفة، حيث يتوقف ذلك على عمق التقشير، وينبغي توخي الحذر وخاصة بالنسبة للأفراد ذوي البشرة الداكنة وأولئك الذين يكونون عرضة لتشكيل الجدرة أو الالتهابات النشطة.[37]
حقن الحشو
يمكن استخدام حقن حشو الكولاجين لرفع الندبات الضامرة إلى مستوى الجلد المحيط.[38] وتختلف المخاطر استنادا إلى الحشو المستخدم، ويمكن أن يشمل مزيدا من التشويه والحساسية.[39]
العلاج بالليزر
تستخدم أنواع من الليزر الغير استئصالي، مثل ليزر الصبغة النبضي 585 نانومتر، و1064 نانومتر، و1320 نانومتر Nd: YAG كعلاج للندوب الضخامية والجدرة،[40] كما أنها تحسن من مظهر ندوب الحروق.[41]
بينما يقدم الليزر الاستئصالي، مثل ليزر ثاني أكسيد الكربون أو Er:YAG أفضل النتائج للندوب الضامرة وحب الشباب.[42] ويعمل الليزر على تدمير البشرة إلى عمق معين، وتكون أوقات الالتئام للعلاج بالليزر الاستئصالي أطول بكثير وخصائص المخاطر أكبر مقارنة بالعلاج غير الاستئصالي، إلا أن العلاج غير الاستئصالي يقدم تحسينات طفيفة في المظهر الجمالي لندوب حب الشباب والندوب الضامرة.[40]
العلاج الإشعاعي
في بعض الأحيان، يتم استخدام جرعة صغيرة من العلاج الإشعاعي السطحي للوقاية من تكرار الندبات الشديدة والندوب الضخامية. ويُعتقد أنه فعال على الرغم من نقص التجارب السريرية، ولكنه يستخدم فقط في الحالات القصوى بسبب الخطر المتصور من الآثار الجانبية طويلة الأمد.[43]
الضماد
عادة ما تستخدم علاجات السيليكون في منع تشكل الندبة وتحسين مظهر الندبة الموجودة.[44] ووجدت دراسة من قِبَل مؤسسة كوكرين أدلة ضعيفة على أن صفائح هلام السيليكون تساعد على منع التندب.[45] ولكن الدراسات التي اختبرتها ذات نوعية رديئة وقابلة للتحيز.[45]
وتُستخدم ضمادات الضغط بشكل شائع في إدارة الندوب الناتجة عن الحروق والندوب الضخامية، على الرغم من عدم وجود أدلة داعمة.[46] ويشير مقدمو الرعاية بشكل عام إلى وجود تحسنات، كما أن العلاج بالضغط فعال في علاج جدرة الأذن.[46]
الستيرويدات
قد تساعد الدورة الطويلة الأمد لحقن الكورتيكوستيرويد في الندبة على تسطيح وتخفيف مظهر الجدرة أو الندوب الضخامية.[47]
بينما الستيرويدات الموضعية غير فعالة.[48]
الجراحة
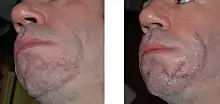
مراجعة الندبة هي عملية قطع نسيج الندبة. وعادة ما يتم غلق الجرح الجديد بعد الاستئصال للسماح بالالتئام عن طريق الالتئام الأولي، بدلا من الالتئام الثانوي. وتحتاج الجروح العميقة إلى إغلاق متعدد الطبقات للشفاء على النحو الأمثل، وإلا يمكن أن تتسبب الندوب المنخفضة.[49]
الفيتامينات
تظهر الأبحاث أن استخدام فيتامين E ومستخلص البصل لعلاج للندوب غير فعال،[46] حيث يتسبب فيتامين E في حدوث التهاب في الجلد في ما يصل إلى 33٪ من المستخدمين، وفي بعض الحالات قد يؤدي إلى تفاقم ظهور الندبة، وقد يسبب تهيجًا طفيفًا في الجلد،[48] ولكن فيتامين سي وبعض من إستراته يلاشي الصبغة الداكنة المرتبطة ببعض الندوب.[50]
أخرى
- مستحضرات التجميل، حيث يمكن لمستحضرات التجميل الطبية إخفاء الندبات مؤقتًا،[51] وهو الأكثر شيوعا لندبات الوجه.
- إزالة سطح الجلد بمعدات خاصة، وعادة ما ينطوي على مخدر موضعي.
- التدليك لديه دليل ضعيف على فعاليته في علاج الندبة، ويظهر تأثيره المفيد مع الجروح الناتجة عن شق جراحي أكثر من الجروح الالناتجة عن رضة أو حرق.[52]
- الإبرة المجهرية.[53]
الثقافة والمجتمع
التندب المقصود
قد أدى استمرار التندب إلى استخدامه عن قصد كشكل من أشكال فن الجسد في بعض الثقافات والثقافات الفرعية. ويمكن العثور على هذه الأشكال من ممارسات الندب الطقسي وغير الطقسي في العديد من المجموعات والثقافات حول العالم.
أصل الكلمة
تم توثيقها في اللغة الإنجليزية لأول مرة في أواخر القرن الرابع عشر، وتستمد كلمة scar من كلمة eschare الفرنسية القديمة من eschara اللاتينية المتأخرة،[54] التي تعني "الموقد"، ولكن في الطب تعني "قشرة على جرح ناجم عن حرق أو غير ذلك".[55][56]
البحوث
يجري اختبار حقن عامل النمو المتحول بيتا 3 (TGFβ3) داخل الأدمة، ونشرت نتائج ثلاث تجارب تم الانتهاء منها بالفعل في مجلة لانسيت جنباً إلى جنب مع تعليق تحريري.[57]
وأشارت إحدى الدراسات إلى وجود بروتين ريبوزومي s6 كيناز في تكوين النسيج الندبي، ووجدت أن إدخال مادة كيميائية لمواجهته يمكن أن يوقف تشكيل تليف الكبد، كما أن هذا العلاج لديه القدرة على تقليل أو حتى منع أنواع أخرى من الندبات.[58]
مراجع
- Sherratt, Jonathan A. (2010). "Mathematical Modelling of Scar Tissue Formation". Department of Mathematics, Heriot-Watt University. مؤرشف من الأصل في 16 يوليو 2012. اطلع عليه بتاريخ 20 أغسطس 2010.
This is composed of the same main protein (collagen) as normal skin, but with differences in details of composition. Most crucially, the protein fibres in normal tissue have a random (basketweave) appearance, while those in scar tissue have pronounced alignment in a single direction.
الوسيط|CitationClass=تم تجاهله (مساعدة) - John Kraft; Charles Lynde, MD, FRCPC. "Giving Burns the First, Second and Third Degree - Classification of burns". skincareguide.ca. مؤرشف من الأصل في 06 أبريل 2018. اطلع عليه بتاريخ 31 يناير 2012.
Formation of a thick eschar, slow healing (>1month), Obvious scarring, hair loss.
الوسيط|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ أرشيف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - A. Bernard Ackerman, MD, Almut Böer, MD, Bruce Bennin, MD, Geoffrey J. Gottlieb, MD (January 2005). Histologic Diagnosis of Inflammatory Skin Diseases An Algorithmic Method Based on Pattern Analysis: Embryologic, Histologic, and Anatomic Aspects: Elastic Fibers (باللغة الإنجليزية) (الطبعة Third). Ardor Scribendi. صفحة 522. ISBN 9781893357259. مؤرشف من الأصل في 18 سبتمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Gauglitz GG, Korting HC, Pavicic T, Ruzicka T, Jeschke MG (January–February 2011). "Hypertrophic Scarring and Keloids: Pathomechanisms and Current and Emerging Treatment Strategies". Mol Med. 17 (1–2): 113–125. doi:10.2119/molmed.2009.00153. PMC 3022978. PMID 20927486. مؤرشف من الأصل في 11 مايو 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Kelly AP (2009). "Update on the Management of Keloids". Seminars in Cutaneous Medicine and Surgery. 28 (2): 71–76. doi:10.1016/j.sder.2009.04.002. PMID 19608056. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Roseborough IE, Grevious MA, Lee RC (January 2004). "Prevention and treatment of excessive dermal scarring". J Natl Med Assoc. 96 (1): 108–16. PMC 2594768. PMID 14746360. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Martini, Frederic H. (2006). Fundamentals of Anatomy & Physiology, Seventh Edition, p. 171. Benjamin Cummings, San Francisco.
- "Practical Plastic Surgery for Nonsurgeons - Secondary Wound Closure - Scarring" (PDF). مؤرشف من الأصل (PDF) في 26 أغسطس 2016. اطلع عليه بتاريخ 11 يناير 2017.
Wounds that are allowed to heal secondarily tend to have larger and more noticeable scars than the scars that results from primary closure. Secondary healing also has a greater tendency for hypertrophic scar/keloid formation. (page 86)
الوسيط|CitationClass=تم تجاهله (مساعدة) - Goodman GJ (2000). "Postacne scarring: A review of its pathophysiology and treatment". Dermatologic Surgery. 26 (9): 857–871. doi:10.1046/j.1524-4725.2000.99232.x. PMID 10971560. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Fabbrocini G, Annunziata MC, D'Arco V, De Vita V, Lodi G, Mauriello MC, Pastore F, Monfrecola G (2010). "Acne Scars: Pathogenesis, Classification and Treatment". Dermatology Research and Practice. 2010: 1–13. doi:10.1155/2010/893080. PMC 2958495. PMID 20981308. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Clinical manifestations and diagnosis of Ehlers-Danlos syndromes". www.uptodate.com. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 15 يونيو 2017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Young, G.; Jewell, D. (1996). Young, Gavin (المحرر). "Cochrane Database of Systematic Reviews". doi:10.1002/14651858.CD000066. الوسيط
|CitationClass=تم تجاهله (مساعدة); Cite journal requires|journal=(مساعدة);|chapter=تم تجاهله (مساعدة) - Elsaie ML, Baumann LS, Elsaaiee LT (2009). "Striae Distensae (Stretch Marks) and Different Modalities of Therapy: An Update". Dermatologic Surgery. 35 (4): 563–573. doi:10.1111/j.1524-4725.2009.01094.x. PMID 19400881. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Hengge UR, Ruzicka T, Schwartz RA, Cork MJ (2006). "Adverse effects of topical glucocorticosteroids". Journal of the American Academy of Dermatology. 54 (1): 1–15. doi:10.1016/j.jaad.2005.01.010. PMID 16384751. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "What Types of Animals Have Been to Space and More Questions From our Readers", Smithsonian Magazine May 2012, https://www.smithsonianmag.com/arts-culture/what-types-of-animals-have-been-to-space-and-more-questions-from-our-readers-63029589/ Retrieved 25 November 2017
- Flat-tailed horned lizard (Phrynosoma mcallii), US Fish & Wildlife Service https://www.fws.gov/southwest/es/arizona/Documents/Redbook/Flat-Tailed%20Horned%20Lizard%20RB.pdf Retrieved 25 November 2017
- "POST BURN SCAR RELATIVE TO RE-EPITHELIALIZATION" (PDF). eplasty.com. 2011. مؤرشف من الأصل (PDF) في 05 أكتوبر 2016. اطلع عليه بتاريخ 06 فبراير 2016.
Healing in 2 weeks – minimal to no scar; Healing in 3 weeks – minimal to no scar except in high risk scar formers;Healing in 4 weeks or more – hypertrophic in more than 50% of patients
الوسيط|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ أرشيف=(مساعدة) - Fu XB, Sun TZ, Li XK, Sheng ZY (February 2005). "Morphological and distribution characteristics of sweat glands in hypertrophic scar and their possible effects on sweat gland regeneration". Chinese Medical Journal. 118 (3): 186–91. PMID 15740645. مؤرشف من الأصل في 20 يونيو 2018.
In hypertrophic scar tissue, no sweet gland and hair follicle exist usually because of the dermal and epidermal damage in extensive thermal skin injury, thus impairing regulation of body temperature
الوسيط|CitationClass=تم تجاهله (مساعدة) - Roten SV1, Bhat S, Bhawan J. (February 1996). "Elastic fibers in scar tissue". J Cutan Pathol. 23: 37–42. doi:10.1111/j.1600-0560.1996.tb00775.x. PMID 8720985. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ira D. Papel (2011). Facial Plastic and Reconstructive Surgery (باللغة الإنجليزية) (الطبعة Third). USA: Thieme Medical Publishers. صفحة 7. ISBN 9781588905154. مؤرشف من الأصل في 24 أبريل 2017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Endometrial repair". princehenrys.org. 18 September 2012. مؤرشف من الأصل في 21 مارس 2012. اطلع عليه بتاريخ 30 يونيو 2013.
Importantly, the endometrium is the only adult tissue to undergo rapid cyclic repair without scarring.
الوسيط|CitationClass=تم تجاهله (مساعدة) - "Facts about fibroblast: scar tissue formation,". Britannica.com. مؤرشف من الأصل في 18 أبريل 2020. اطلع عليه بتاريخ 19 أبريل 2010.
As part of the healing process, specialized cells called fibroblasts in adjacent areas of skin produce a fibrous connective tissue made up of collagen. The bundles formed by these whitish, rather inelastic fibres make up the bulk of the scar tissue...
الوسيط|CitationClass=تم تجاهله (مساعدة) - Parlange, Mary (17 December 2007). "New mechanical insights into wound healing and scar tissue formation". École Polytechnique Fédérale de Lausanne. eurekalert.org. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 28 أغسطس 2010.
The body launches a complex rescue operation. Specialized cells called fibroblasts lurking just beneath the surface of the skin jump into action, enter the provisional wound matrix (the clot) and start secreting collagen to close the wound as fast as possible.
الوسيط|CitationClass=تم تجاهله (مساعدة) - Parlange, Mary (17 December 2007). "New mechanical insights into wound healing and scar tissue formation". École Polytechnique Fédérale de Lausanne. eurekalert.org. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 28 أغسطس 2010.
In the process, it liberates yet more growth factor that in turn stimulates other fibroblasts to become contractile…
الوسيط|CitationClass=تم تجاهله (مساعدة) - Chen J, Jia-Han W, Hong-Xing Z (September 2005). "Inhibitory effects of local pretreated epidermis on wound scarring: a feasible method to minimize surgical scars". Burns. 31 (6): 758–64. doi:10.1016/j.burns.2005.04.002. PMID 16006045. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Wipff PJ, Rifkin DB, Meister JJ, Hinz B (December 2007). "Myofibroblast contraction activates latent TGF-beta1 from the extracellular matrix". The Journal of Cell Biology. 179 (6): 1311–23. doi:10.1083/jcb.200704042. PMC 2140013. PMID 18086923. ضع ملخصا – École Polytechnique Fédérale de Lausanne (December 17, 2007). الوسيط
|CitationClass=تم تجاهله (مساعدة) - Parlange, Mary (17 December 2007). "New mechanical insights into wound healing and scar tissue formation". École Polytechnique Fédérale de Lausanne. eurekalert.org. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 28 أغسطس 2010.
The matrix grows stiffer and, at a certain point, the fibroblasts stop migrating and, like Popeye, change into powerful contractile cells, anchoring themselves to the matrix and pulling the edges of the wound together.
الوسيط|CitationClass=تم تجاهله (مساعدة) - Linge, Claire (Harrow, GB), Mackie, Ian Paul (Sheffield, GB). "Method of preventing or reducing scarring of human skin". freepatentsonline.com. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 26 مارس 2010.
myofibroblasts become differentiated from other cells in the wound within a few days after the onset of healing, and in the rat model can reach a peak where about 70% of the fibroblastic cells present are of the myofibroblast phenotype.
الوسيط|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Traci A. Wilgus (9 March 2008). "Regenerative Healing in Fetal Skin: A Review of the Literature". o-wm.com. مؤرشف من الأصل في 24 يوليو 2018. اطلع عليه بتاريخ 26 مارس 2011.
Aside from normal fibroblasts, myofibroblasts, specialized contractile fibroblasts, also can contribute to wound repair. These cells express a-smooth muscle actin (a-SMA) and are characterized using transmission electron microscopy by a well-developed rough endoplasmic reticulum, nuclei with irregular borders, secretory vesicles denoting active collagen synthesis, and organized microfilament bundles.
الوسيط|CitationClass=تم تجاهله (مساعدة) - Traci A. Wilgus (9 March 2008). "Regenerative Healing in Fetal Skin: A Review of the Literature". o-wm.com. مؤرشف من الأصل في 24 يوليو 2018. اطلع عليه بتاريخ 26 مارس 2011.
Studies in sheep have indicated that myofibroblasts are absent in early scarless fetal wounds but are present during healing at later stages when prominent scarring occurs. In addition, incisional or small excisional wounds (2 mm) heal without a scar and do not contain myofibroblasts. In contrast, larger excisional wounds that heal with a scar contain strong a-SMA staining, with the number of myofibroblasts correlating with the size of the wound and amount of scarring.
الوسيط|CitationClass=تم تجاهله (مساعدة) - Leask, Andrew (23 September 2008). "When Healing Turns To Scarring: Research Reveals Why It Happens And How To Stop It". the Canadian Foundation for Innovation, CIHR, the Arthritis Research Campaign, the Reynaud's and Scleroderma Foundation, and the Scleroderma Society.: sciencedaily.com. مؤرشف من الأصل في 28 أبريل 2019. اطلع عليه بتاريخ 26 فبراير 2011.
During tissue repair, specialized cells called myofibroblasts migrate to the wound where they generate the adhesive and tensile forces required for wound closure. Normally, these myofibroblasts then disappear from the wound. But if they persist and continue to make connective tissue, it can become too thick, preventing the organ from functioning properly.
الوسيط|CitationClass=تم تجاهله (مساعدة) - Linge, Claire (Harrow, GB), Mackie, Ian Paul (Sheffield, GB). "Method of preventing or reducing scarring of human skin". freepatentsonline.com. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 26 مارس 2010.
the number of myofibroblasts present in the forming scar tissue begins to reduce via apoptosis, until by about 30 days no myofibroblasts are obvious within the scar.
الوسيط|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Linge, Claire (Harrow, GB), Mackie, Ian Paul (Sheffield, GB). "Method of preventing or reducing scarring of human skin". freepatentsonline.com. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 26 مارس 2010.
These cells, which differentiate from the unwounded tissue cell type (fibroblasts), are responsible for laying down scar tissue. Indeed myofibroblasts remain present in hypertrophic scars up to four years after the original wounding event. An in vitro assay was accordingly developed to identify actives which prevent or reduce myofibroblast formation and thus identify actives which are effective in reducing and/or preventing scar tissue formation.
الوسيط|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "What is a Scar". American Academy of Dermatology. 2011. مؤرشف من الأصل في 12 فبراير 2011. اطلع عليه بتاريخ 25 أغسطس 2011.
Early and effective acne treatment can prevent severe acne and the scarring that often follows
الوسيط|CitationClass=تم تجاهله (مساعدة) - Ferguson MW, O'Kane S (May 2004). "Scar-free healing: from embryonic mechanisms to adult therapeutic intervention". Philos. Trans. R. Soc. Lond., B, Biol. Sci. 359 (1445): 839–50. doi:10.1098/rstb.2004.1475. PMC 1693363. PMID 15293811. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Khunger N (January 2008). "Standard guidelines of care for acne surgery". Indian Journal of Dermatology, Venereology and Leprology. 74 Suppl: S28–36. PMID 18688101. مؤرشف من الأصل في 20 يونيو 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Khunger N (January 2008). "Standard guidelines of care for chemical peels". Indian Journal of Dermatology, Venereology and Leprology. 74 Suppl: S5–12. PMID 18688104. مؤرشف من الأصل في 20 يونيو 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Cooper JS, Lee BT (December 2009). "Treatment of facial scarring: lasers, filler, and nonoperative techniques". Facial Plastic Surgery. 25 (5): 311–5. doi:10.1055/s-0029-1243079. PMID 20024872. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Lemperle G, Rullan PP, Gauthier-Hazan N (September 2006). "Avoiding and treating dermal filler complications". Plastic and Reconstructive Surgery. 118 (3 Suppl): 92S–107S. doi:10.1097/01.prs.0000234672.69287.77. PMID 16936549. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Elsaie ML, Choudhary S (November 2010). "Lasers for scars: a review and evidence-based appraisal". Journal of Drugs in Dermatology. 9 (11): 1355–62. PMID 21061757. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Willows, BM; Ilyas, M; Sharma, A (4 August 2017). "Laser in the management of burn scars". Burns. 43: 1379–1389. doi:10.1016/j.burns.2017.07.001. PMID 28784339. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Khatri KA, Mahoney DL, McCartney MJ (April 2011). "Laser scar revision: A review". Journal of Cosmetic and Laser Therapy. 13 (2): 54–62. doi:10.3109/14764172.2011.564625. PMID 21401378. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Ogawa R, Yoshitatsu S, Yoshida K, Miyashita T (October 2009). "Is radiation therapy for keloids acceptable? The risk of radiation-induced carcinogenesis". Plastic and Reconstructive Surgery. 124 (4): 1196–201. doi:10.1097/PRS.0b013e3181b5a3ae. PMID 19935303. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Stavrou D, Weissman O, Winkler E, Yankelson L, Millet E, Mushin OP, Liran A, Haik J (October 2010). "Silicone-based scar therapy: a review of the literature". Aesthetic Plastic Surgery. 34 (5): 646–51. doi:10.1007/s00266-010-9496-8. PMID 20354695. الوسيط
|CitationClass=تم تجاهله (مساعدة) - O'Brien, L; Jones, DJ (12 September 2013). "Silicone gel sheeting for preventing and treating hypertrophic and keloid scars". The Cochrane Database of Systematic Reviews. 9: CD003826. doi:10.1002/14651858.CD003826.pub3. PMID 24030657. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Shih R, Waltzman J, Evans GR (March 2007). "Review of over-the-counter topical scar treatment products". Plastic and Reconstructive Surgery. 119 (3): 1091–5. doi:10.1097/01.prs.0000255814.75012.35. PMID 17312518. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Roques C, Téot L (2008). "The Use of Corticosteroids to Treat Keloids: A Review". The International Journal of Lower Extremity Wounds. 7 (3): 137–145. doi:10.1177/1534734608320786. PMID 18611924. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Jenkins M, Alexander JW, MacMillan BG, Waymack JP, Kopcha R. Failure of topical steroids and vitamin E to reduce postoperative scar formation following reconstructive surgery. J Burn Care Rehabil. 1986 Jul–Aug;7(4):309–312.
- "Scar revisions". مؤرشف من الأصل في 02 يناير 2013. اطلع عليه بتاريخ 16 أكتوبر 2010.
Deep cuts need multi-layered closure to heal optimally; otherwise, depressed or dented scars can result
الوسيط|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ أرشيف=(مساعدة) - Farris PK. Topical vitamin C: a useful agent for treating photoaging and other dermatologic conditions. Although many people claim that vitamin therapy does in fact help. Dermatol Surg 2005;31:814-818.
- Mee, Donna; Wong, Brian (2012-10-01). "Medical Makeup for Concealing Facial Scars" (PDF). Facial Plastic Surgery (باللغة الإنجليزية). 28 (05): 536–540. doi:10.1055/s-0032-1325647. PMID 23027221. مؤرشف من الأصل (PDF) في 5 أكتوبر 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Shin, Thuzar M.; Bordeaux, Jeremy S. (2012). "The Role of Massage in Scar Management: A Literature Review". Dermatologic Surgery. 38 (3): 414–423. doi:10.1111/j.1524-4725.2011.02201.x. ISSN 1076-0512. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Cohen, BE; Elbuluk, N (February 2016). "Microneedling in skin of color: A review of uses and efficacy". Journal of the American Academy of Dermatology. 74 (2): 348–55. doi:10.1016/j.jaad.2015.09.024. PMID 26549251. الوسيط
|CitationClass=تم تجاهله (مساعدة) - eschara, Charlton T. Lewis, Charles Short, A Latin Dictionary, on Perseus نسخة محفوظة 09 فبراير 2017 على موقع واي باك مشين.
- ἐσχάρα, Henry George Liddell, Robert Scott, A Greek-English Lexicon, on perseus نسخة محفوظة 09 فبراير 2017 على موقع واي باك مشين.
- Online Etymology Dictionary نسخة محفوظة 02 يوليو 2017 على موقع واي باك مشين.
- Renovo. . Lancet trials in: 11 April 2009 (vol. 373, pages 1264-1274). Lancet commentary by Edward Tredget in: vol 373, pages 1226-1228 نسخة محفوظة 20 يونيو 2018 على موقع واي باك مشين.
- "Liver damage 'could be reversed'". BBC News. 27 December 2007. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 01 يناير 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - 'Molecular mechanisms linking wound inflammation and fibrosis: knockdown of osteopontin leads to rapid repair and reduced scarring' نسخة محفوظة 01 سبتمبر 2009 على موقع واي باك مشين.
- "Gel 'to speed up wound healing'". BBC News. 22 January 2008. مؤرشف من الأصل في 20 يونيو 2018. اطلع عليه بتاريخ 23 مايو 2010. الوسيط
|CitationClass=تم تجاهله (مساعدة)
روابط خارجية
- بوابة طب
