تعجر الأصابع
تعجر الأصابع (بالإنجليزية: Nail clubbing) هو زيادة في سماكة الجلد تحت أظافر اليدين أو القدمين، وغالبًا ما يكون مصاحب لعدد من الامراض وجد ان معظمها تكون فيها نسبة الأكسجين في الدم غير طبيعية كأمراض القلب وامراض الرئة ومن الممكن ان توجد في امراض أخرى مثل امراض الكبد والجهاز الهضمي وقد تكون حالة تعجر الاصابع متوارثة من الآباء للأبناء عندها لا يمكن تصنيفها على انها نتيجة مرض معين وتصنف على انها حالة وراثية.
| تعجر الاصابع | |
|---|---|
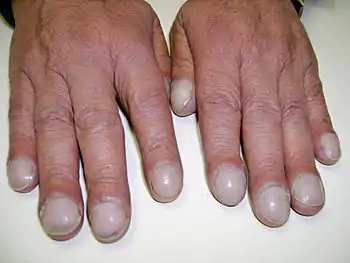 تعجر الاصابع تعجر الاصابع | |
| تسميات أخرى | Drumstick fingers, watch-glass nails[1] |
| معلومات عامة | |
| الاختصاص | طب الرئة |
| الموقع التشريحي | إصبع اليد |
في الطب، تعجر الأظافر [2] (المعروف أيضًا باسم "أصابع عود الطبل" و"الأصابع الأبقراطية" و"أظافر زجاجة الساعة"[1]) هو تشوه الإصبع والظفر المصاحب للإصابة بعدد من الأمراض، وفي الأغلب بأمراض القلب والرئتين.[3]:656 كان أبقراط أول من سجل تعجر الأظافر على أنه علامة على الإصابة بمرض. لذا، أصبحت هذه الظاهرة تعرف بين الفينة والأخرى باسم الأصابع الأبقراطية .
قد يحدث تعجر مجهول السبب أيضًا، ففي 60% من الحالات، لا يكون هناك مرض كامن مرتبط بالإصابة بالتعجر.[4]
أهم أسباب تعجر الأصابع
أسباب لها علاقة بالجهاز التنفسي
- سرطان الرئة.
- توسع القصبات.
- خراج رئوي.
- دبيلة.
- التليف الرئوي.
العلامات والأعراض
يمر التعجر بخمس مراحل للتطور:[5]
- تموج وضعف بطانة الظفر (تزايد الاستجابة للنهز)
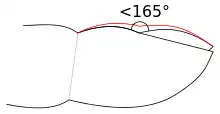
- تغير قياس الزاوية العادي الموجود بين بطانة الظفر وطية الظفر (الجليدة ) (والمعروف باسم زاوية لوفيبوند)، والتي تبلغ 165 درجة
- زيادة تحدب طية الظفر
- زيادة سمك الطرف القاصي (نهاية الإصبع) بأكمله (محاكيًا شكل عود الطبل)
- لمعان وتشقق الظفر والجلد
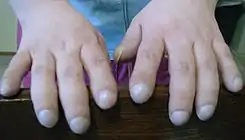
يعتبر اختبار شامراث أو اختبار نافذة شامراث (الذي أجراه لأول مرة طبيب القلب الجنوب إفريقي ليو شامراث على نفسه[6]) اختبارًا شائعًا لتحديد وجود إصابة بمرض تعجر الأظافر من عدمه. فعند وضع سلاميات الأصابع الأخيرة (أقرب العظام إلى أطراف الأصابع) الخاصة بالأصابع المتماثلة في اليدين في وضع تقابل مباشر (بحيث يكون ظفر أحد أصابع اليدين متقابل مع نظيره في اليد الأخرى)، عادةً ما تظهر "نافذة" صغيرة على شكل معين بين بطانتي الظفرين. فإذا لم تظهر هذه النافذة، تكون نتيجة الاختبار إيجابية وتكون هناك إصابة بتعجر الأظافر.
التشخيص
عند اكتشاف حالات إصابة بتعجر الأظافر، يسعى الأطباء إلى تحديد سببها. وعادةً ما يقومون بذلك عن طريق الحصول على التاريخ الطبي للحالة - على أن يتم توجيه اهتمام خاص للحالة الصحية للرئتين والقلب والجهاز الهضمي - وإجراء فحص إكلينيكي، وقد يكشف هذا الفحص عن مظاهر أخرى ذات صلة بالتشخيص. وقد يتم إجراء فحوصات إضافية مثل فحص الصدر باستخدام أشعة إكس وكذلك باستخدام الأشعة المقطعية.[5]
ارتباط تعجر الأظافر بأمراض أخرى
على الرغم من أن هناك العديد من الأمراض المرتبطة بتعجر الأظافر (وعلى وجه الخصوص أمراض الرئتين)، فإنه يمكن اعتبار التقارير المتوافرة حاليًا على أنها سرد لحالات فردية. لم يتم بعد إجراء دراسات على المرضى الذين لديهم أعراض مرض تعجر الأظافر لتحديد ما إذا كان هذا المرض مرتبطًا بأمراض أخرى أم لا، ومن ثم، لا يوجد دليل حاسم على وجود هذا الارتباط.
ارتباط تعجر الأطافر بأنواع معينة من الأمراض
يرتبط تعجر الأظافر بالأمراض التالية:
- أمراض الرئة:
- سرطان الرئة، وفي المقام الأول سرطان الرئة ذو الخلايا الكبيرة (وتصاب نسبة 35% من إجمالي الحالات بمرض تعجر الأظافر)، ونادرًا ما يتم اكتشاف حالات إصابة بمرض تعجر الأظافر لدى المرضى المصابين بسرطان الرئة ذي الخلايا الصغيرة.[7]
- الداء الرئوي الخلالي
- السل
- مرض الرئة القيحي: خراج الرئة، والصديد البللوري، وتوسع القصبات، وتليف الرئة الكيسي
- مرض الميزوثيليوما الرئوي
- الناسور الشرياني الوريدي
- أمراض القلب:
- أي مرض يميزه نقص الأكسجين المزمن
- مرض الزرقة القلبي الخلقي (أكثر أمراض القلب شيوعًا)
- التهاب الشغاف (بطانة القلب) البكتيري تحت الحاد
- الورم الليفي المخاطي الأذيني (ورم حميد)
- الأمراض الهضمية والكبدية:
- سوء الامتصاص
- مرض كرون والتهاب القولون التقرحي
- التليف الكبدي، خاصةً في حالة الإصابة بمرض التليف الكبدي الصفراوي الأولي[8]
- المتلازمة الكبدية الرئوية، إحدى مضاعفات تليف الكبد[9]
- سوء استخدام الملينات
- الزوائد اللحمية
- سرطان المريء
- أمراض أخرى:
- فرط نشاط الغدة الدرقية (تعجر الأصابع الدرقي )[10]
- التعجر الوراثي العائلي والتعجر الوراثي السلالي و"التعجر الكاذب" (الشعوب ذات الأصول الإفريقية عادةً ما تظهر بمظهر يوحي بأنها مصابة بمرض التعجر)
- تشوه الأوعية الدموية في الذراع المصاب بتعجر الأظافر، مثل التمدد الوعائي بالشريان الإبطي (في التعجر وحيد الجانب)
- ورم التوتة
- أنيميا البحر المتوسط
متلازمة الاعتلال العظمي المفصلي الرئوي الضخامي (HPOA)
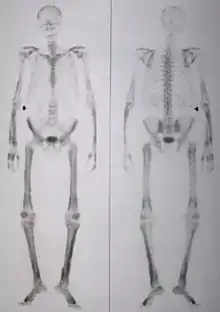
هناك شكل خاص من أشكال التعجر وهو الاعتلال العظمي المفصلي الرئوي الضخامي ، المعروف في قارة أوروبا باسم متلازمة بيير - ماري بامبيرجر (Pierre Marie-Bamberger).
(في الكلاب، تعرف هذه الحالة المرضية باسم الاعتلال العظمي الضخامي). وتعد هذه الحالة مزيجاً من التعجر وزيادة سمك السمحاق (نسيج ضام مبطن للعظام) والغشاء الزلالي (غشاء مبطن للمفاصل)، وفي المعتاد يتم تشخيصها في البداية على أنها حالة التهاب مفاصل. وعادةً ما يرتبط ذلك بالإصابة بمرض سرطان الرئة.
متلازمة الاعتلال العظمي المفصلي الضخامي الأولي
متلازمة الاعتلال العظمي المفصلي الضخامي الأولي هي نفس المتلازمة السابقة (HPOA)، ولكن دون وجود علامات تشير إلى إصابة الرئتين. وينطوي هذا النوع من الاعتلال على عنصر وراثي، مع أنه أحيانًا ما يصاحب وجود عيوب وتشوهات خطيرة في القلب. وتعرف هذه المتلازمة باسم متلازمة تورين-سولانت-جوليه (Touraine-Solente-Golé )، وهو الاسم المشتق من أسماء الأطباء الفرنسيين الثلاثة مكتشفي هذه الحالة المرضية وهم: ألبرت تورين وجابرييل سولانت ولوران جوليه. وقد تم ربط هذه الحالة المرضية بالطفرة التي تحدث في الجينات في شفرة الكروموزوم الرابع (4q33-q34) والخاصة بالإنزيم 15-hydroxyprostaglandin dehydrogenase المعروف بالاختصار HPGD. ويؤدي هذا إلى تحلل بسيط لمادة البروستاجلاندين إي 2، مما يؤدي إلى زيادة نسبة هذه المادة.[11]
الفيزيولوجيا المرضية
إن السبب الحقيقي للتعجر المتفرق غير معروف، وهناك عدة نظريات تحاول تحديد سبب لهذا المرض. فقد اقترحت بعض النظريات أن هذا المرض يظهر نتيجة توسع الأوعية (تمدد الأوعية الدموية، إفراز عامل نمو (مثل عامل النمو المشتق من الصفيحات الدموية وعامل نمو الخلايا الكبدية) من الرئتين. كذلك، تم افتراض وجود آليات أخرى لحدوث هذا الأمر. لقد أدى اكتشاف الخلل في أيض البروستاجلاندين في متلازمة الاعتلال العظمي المفصلي الأولي إلى وجود آراء تقترح أن إفراز أنسجة أخرى لمادة البروستاجلاندين إي 2 - الذي تتم الإشارة إليه اختصارًا باسم PGE2 - بشكل مفرط ربما يكون عاملاً مسببًا للإصابة بالتعجر.[11]
معدلات انتشار المرض
لا يمكن تحديد نسبة انتشار مرض التعجر بين سكان مجتمع ما على وجه التحديد. وقد كشفت دراسة تم إجراؤها في عام 2008 عن أعراض إصابة بمرض تعجر الأظافر لدى 1% من إجمالي الحالات المرضية بقسم الأمراض الباطنة في إحدى المستشفيات. وقد تبين أن 40% من إجمالي هذه الحالات مصابون بمرض كامن ناجم عن أسباب عدة. أما 60% من هذه الحالات، فلم تكن لديهم أية مشكلات صحية وفقًا لنتائج المزيد من الأبحاث التي تم إجراؤها على هؤلاء المرضى، وظلوا أصحاءً على مدار العام التالي.[4]
معرض صور
انظر أيضًا
- رد الفعل السمحاقي
- إبهام مصاب بالتعجر (عيب خلقي غير ذي صلة)
- قائمة بحالات مرضية جلدية
مراجع
- Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Freedberg, et al. (2003). Fitzpatrick's Dermatology in General Medicine . (6th ed.). McGraw-Hill. ISBN 0-07-138076-0.
- Vandemergel X, Renneboog B (2008). "Prevalence, aetiologies and significance of clubbing in a department of general internal medicine". Eur. J. Intern. Med. 19 (5): 325–9. doi:10.1016/j.ejim.2007.05.015. PMID 18549933. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Myers KA, Farquhar DR (2001). "The rational clinical examination: does this patient have clubbing?". JAMA. 286: 341–7. doi:10.1001/jama.286.3.341. PMID 11466101. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Schamroth L (1976). "Personal experience". S. Afr. Med. J. 50 (9): 297–300. PMID 1265563. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Sridhar KS, Lobo CF, Altman RD (1998). "Digital clubbing and lung cancer". Chest. 114: 1535–37. doi:10.1378/chest.114.6.1535. PMID 9872183. مؤرشف من الأصل (PDF) في 07 ديسمبر 2008. اطلع عليه بتاريخ أغسطس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Epstein O, Dick R, Sherlock S (1981). "Prospective study of periostitis and finger clubbing in primary biliary cirrhosis and other forms of chronic liver disease". Gut. 22 (3): 203–6. doi:10.1136/gut.22.3.203. PMID 7227854. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Naeije R. Hepatopulmonary syndrome and portopulmonary hypertension. Swiss Med Wkly. 2003;133:163-9. ببمد 12715285.
- -724565997 في مفكرة المُمارِس العام
- Uppal S, Diggle CP, Carr IM; et al. (2008). "Mutations in 15-hydroxyprostaglandin dehydrogenase cause primary hypertrophic osteoarthropathy". Nat. Genet. 40 (6): 789–93. doi:10.1038/ng.153. PMID 18500342. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|المؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link)
- بوابة طب
- موقع الطبي للمعلومات الطبية والصحية | أمراض وعلاج وأدوية نسخة محفوظة 24 يناير 2018 على موقع واي باك مشين.




