خراج مجاورات اللوزة
خُرَاجُ مُجَاوِرَاتِ اللَّوزَة أو عاذُور هو تقيح بسبب وجود عدوى خلف اللوزتين.[2] تشمل الأعراض الحمى، آلام الحلق، عدم القدرة على فتح الفم وتغير في الصوت.[1] الألم عادةً ما يكون أسوأ في جانب واحد. قد تشمل المضاعفات انسداد في مجرى الهواء أو الإصابة بذات الرئة الشفطي.[1]
| خراج مجاورات اللوزة | |
|---|---|
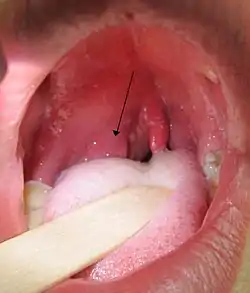 خراج حول اللوزة في الجهة اليمنى خراج حول اللوزة في الجهة اليمنى | |
| تسميات أخرى | عاذور، خراج حول اللوزة |
| معلومات عامة | |
| الاختصاص | طب الأنف والأذن والحنجرة |
| من أنواع | خراج |
| الأسباب | |
| الأسباب | أنواع متعددة من البكتيريا [1] |
| عوامل الخطر | التهاب البلعوم العقدي[1] |
| المظهر السريري | |
| الأعراض | حمى، ألم الحلق، عدم القدرة على فتح الفم، تغير في الصوت.[1] |
| المضاعفات | انسداد المجرى التنفسي، ذات الرئة الشفطي.[1] |
| الإدارة | |
| التشخيص | يعتمد على الأعراض [1] |
| العلاج | استخراج القيح، مضاد حيوي، سوائل، مسكنات الألم المسكنات الستيرودية[1] |
| حالات مشابهة | خراج خلف البلعوم، كثرة الوحيدات العدوائية، التهاب لسان المزمار، سرطان. [1] |
| الوبائيات | |
| انتشار المرض | حوالي 3 أشخاص لكل 10,000 شخص (في الولايات المتحدة) [1] |
يحدث الخراج عادةً بسبب العدوى بعدد من البكتيريات[1]، غالباً ما بعد التهاب البلعوم العقدي.[1] لا تحدث عادة في أولئك الذين خضعوا لعملية استئصال اللوزتين.[1] يعتمد التشخيص عادةً على الأعراض.[1] قد يتم إجراء بعض الصور الاشعاعية الطبية لاستبعاد حدوث اي مضاعفات.[1]
يتم العلاج عن طريق إزالة القيح، و المضادات الحيوية، والسوائل الكافية، و مسكنات الألم.[1] وليس هنالك حاجة للتنويم في المستشفى.[1] يصاب في الولايات المتحدة حوالي 3 لكل 10,000 سنوياً بخراج مجاورات اللوزة[1]، معظم المصابين به هم الشباب.[1]
الأعراض
على عكس التهاب اللوزتين، والذي هو أكثر شيوعًا لدى الأطفال، فإن خراج مجاورات اللوزة لها انتشار عُمري أكبر؛ من الأطفال إلى البالغين. تبدأ الأعراض في الظهور من يومين إلى ثمانية أيام قبل تكوّن الخراج. تشمل الأعراض الأولية التهاب حلق حاد على جانب واحد وألم أثناء البلع. مع تطور الخراج، قد يظهر الألم المستمر في منطقة حول اللوزة، حمى، وشعور عام بالتوعك، وصداع وتشوه في نطق الحروف المتحركة والمعروفة بشكل غير رسمي بإسم "صوت البطاطس الساخن". آلام في الرقبة مرتبط بتضخم العقد اللمفية الرقبية وألم في الأذن ورائحة فم كريهة أيضاً. في حين أن نفس هذه العلامات قد تكون موجودة في التهاب اللوزتين، إلا أن عدم القدرة على فتح الفم (كزاز الفك) تُعتبر علامة فارقة لخراج حول اللوزة.
العلامات الظاهرية لخراج حول اللوزة الاحمرار، و الانتفاخ في الجهة المصابة، وانتفاخ العقدة اللمفية الوداجية ذات البطنين. قد تنزاح اللهاة نحو الجهة الغير مصُصابة.
الأسباب
عادة ما يظهر خراج حول اللوزة كمضاعفات لالتهاب اللوزتين الحاد الغير معالجة أو المعالجة جزئياً. العدوى في هذه الحالات تنتشر إلى المنطقة المحيطة باللوزة (التهاب ما حول اللوزة). تحتوي هذه المنطقة على نسيج ضام لين، وبالتالي فهي عُرضَة لتشكّل الخراجات. وقد تعود مرة اخرى. تسبب كل من البكتيريا الهوائية واللاهوائية خراج حول اللوزة. تعد كلاً من البكتيريا العقدية، العنقودية، و البكتيريا المستدمية من أشهر البكتيريات الهوائية التي قد تسبب خراج حول اللوزة. بينما أشيع البكتيريات اللاهوائية المسببة لخراج حول اللوزة هي مغزلية ناخرة، هضمونية عقدية، بريفوتيلا و العصوانية.[3][4][5][6][7][8]
التشخيص
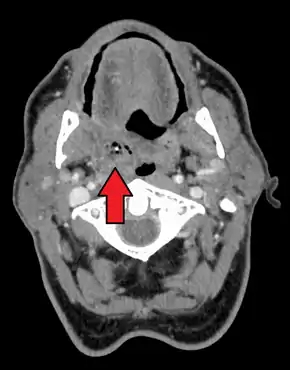
يعتمد التشخيص عادةً على الأعراض.[1] قد يتم اخذ بعض الصور الطبية لاستبعاد اي مضاعفات.[1] الصور الطبية تتضمن تصوير مقطعي، تصوير بالرنين المغناطيسي، أو التصوير بالموجات الفوق الصوتية قد يساعد أيضاً في التشخيص.[1]
العلاج
يُعالج خراج مجاورات اللوزة بإستخراج القيح، ومن ثم إعطاء المضاد الحيوي المناسب و المسكنات[1]؛ المسكنات الستيرودية مفيدة أيضاً.[1] ولا داعي لتنويم المريض في المستشفى.[1]
الأدوية
العدوى غالباً ما تكون مقاومة للبنسلين.[1] هنالك العديد من الخيارات للمضادات الحيوية بما في ذلك أموكسيسيلين/حمض الكلافولانيك، كليندامايسين، أو مترونيدازول مع بنزيل بنسيلين أو مع فينوكسي ميثيل بنسيلين.[1][9][1] وقد يُستخدم أيضاً بيبراسيلين/تازوباكتام.[1]
الجراحة
يمكن إزالة القيح بعدة طرق مثل خزعة بالإبرة، الشق والصرف و استئصال اللوزتين.[1]
يمكن إعطاء العلاج أثناء خضوع المريض للتخدير، ولكن هذا عادة ما يكون مخصصًا للأطفال أو المرضى القلقين. يمكن اجراء استئصال اللوزتين إذا كان المريض يعاني من خراجات مجاورة للوزتين متكررة أو تاريخ متكرر من التهاب اللوزتين. بالنسبة للمرضى الذين يعانون من خراج مجاورات اللوزة لأول مرة، فإن معظم جراحي الأنف والأذن والحنجرة يفضلّون "الانتظار والمراقبة" قبل التوصية باستئصال اللوزتين.[10]
المضاعفات
- خراج خلف البلعوم
- تمدد الخراج إلى أماكن أخرى عميقة في الرقبة مما يؤدي إلى ضعف ي المجاري التنفسية ( ذباح لودفيغ).
- إنتان.
- التهاب كبيبات الكلى والحمى الروماتيزمية (المضاعفات الحلقية المزمنة في الحلق)
- قلة التناول عن طريق الفم والجفاف.
الانتشار
هي أكثر حالات طوارئ الأنف والأذن والحنجرة شيوعاً.[10] وقد تم تقدير عدد الحالات الجديدة لخراج مجاورات اللوزة بحوالي 30 حالة لكل 100,000 شخص سنوياً في الولايات المتحدة.[11] في دراسة أجريت في أيرلندا الشمالية، بلغ عدد الحالات الجديدة 10 حالات لكل 100 ألف شخص سنويًا.[12]
في الدنمارك، ارتفع العدد الجديد للحالات الجديدة ليصل إلى 41 حالة لكل 100,000 شخص في السنة.[13] عادة ما يكون الأطفال الأصغر سناً والذين ظهر لديهم خراج حول اللوزة منقوصي المناعة، ويمكن أن تسبب العدوى لهم انسداد في المجرى التنفسي.[14]
حالات ملحوظة
- علاء الدين تكش.[15]
- أوسيولا.[16]
- ميشيل دي مونتين.[17]
- أدريان الرابع
- كان يعتقد أن جورج واشنطن قد مات بسبب مضاعفات ناجمة عن العذار، لكن يُعتقد الآن أنه مات بسبب التهاب لسان المزمار.[18]
- جيمس غريغوري من فرقة The Ordinary Boys توفي تقريباً بسبب العذار لأنه تُرِك دون علاج لمدة طويلة قبل بدء العلاج الطارئ.[19]
- أُدخل إييتشيرو أودا - مؤلف كتاب "ون بيس مانغا" الأكثر مبيعاً- إلى المستشفى بسبب مضاعفاته.[20]
- توفي إيان ماكلارين بسبب مضاعفات خراج حول اللوزة بينما كان في جولة محاضرات في الولايات المتحدة.[21]
المراجع
- Galioto, NJ (15 April 2017). "Peritonsillar Abscess". American Family Physician. 95 (8): 501–506. PMID 28409615. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Tonsillar Cellulitis and Tonsillar Abscess - Ear, Nose, and Throat Disorders - Merck Manuals Consumer Version". Merck Manuals Consumer Version. مؤرشف من الأصل في 25 أكتوبر 2017. اطلع عليه بتاريخ 24 أكتوبر 2017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Brook I, Frazier EH, Thompson DH (March 1991). "Aerobic and anaerobic microbiology of peritonsillar abscess". Laryngoscope. 101 (3): 289–92. doi:10.1288/00005537-199103000-00012. PMID 2000017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Sakae FA, Imamura R, Sennes LU, Araújo Filho BC, Tsuji DH (2006). "Microbiology of peritonsillar abscesses". Braz J Otorhinolaryngol. 72 (2): 247–51. PMID 16951860. مؤرشف من الأصل في 14 يوليو 2014. اطلع عليه بتاريخ 12 يونيو 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Gavriel H, Lazarovitch T, Pomortsev A, Eviatar E (January 2009). "Variations in the microbiology of peritonsillar abscess". Eur. J. Clin. Microbiol. Infect. Dis. 28 (1): 27–31. doi:10.1007/s10096-008-0583-6. PMID 18612664. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Sunnergren O, Swanberg J, Mölstad S (2008). "Incidence, microbiology and clinical history of peritonsillar abscesses". Scand. J. Infect. Dis. 40 (9): 752–5. doi:10.1080/00365540802040562. PMID 19086341. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Klug TE, Henriksen JJ, Fuursted K, Ovesen T (May 2011). "Significant pathogens in peritonsillar abscesses". Eur. J. Clin. Microbiol. Infect. Dis. 30 (5): 619–27. doi:10.1007/s10096-010-1130-9. PMID 21181222. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Powell EL, Powell J, Samuel JR, Wilson JA (September 2013). "A review of the pathogenesis of adult peritonsillar abscess: time for a re-evaluation". J. Antimicrob. Chemother. 68 (9): 1941–50. doi:10.1093/jac/dkt128. PMID 23612569. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Visvanathan V, Nix P (April 2010). "National UK survey of antibiotics prescribed for acute tonsillitis and peritonsillar abscess". J Laryngol Otol. 124 (4): 420–3. doi:10.1017/S0022215109991939. PMID 19930783. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Raut, VV (2000). "Management of peritonsillitis/peritonsillar". Revue de laryngologie - otologie - rhinologie. 121 (2): 107–10. PMID 10997070. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Johnson RF, Stewart MG (June 2005). "The contemporary approach to diagnosis and management of peritonsillar abscess". Curr Opin Otolaryngol Head Neck Surg. 13 (3): 157–60. PMID 15908813. مؤرشف من الأصل في 2 أكتوبر 2018. اطلع عليه بتاريخ 12 يونيو 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Hanna BC, McMullan R, Gallagher G, Hedderwick S (April 2006). "The epidemiology of peritonsillar abscess disease in Northern Ireland". J. Infect. 52 (4): 247–53. doi:10.1016/j.jinf.2005.07.002. PMID 16125782. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Ehlers Klug T, Rusan M, Fuursted K, Ovesen T (November 2009). "Fusobacterium necrophorum: most prevalent pathogen in peritonsillar abscess in Denmark". Clin. Infect. Dis. 49 (10): 1467–72. doi:10.1086/644616. PMID 19842975. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Hardingham M (May 1987). "Peritonsillar infections". Otolaryngol. Clin. North Am. 20 (2): 273–8. PMID 3474580. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Juvaini, Ala-ad-Din Ata-Malik (1997). History of the World Conqueror. Manchester U.K.: Manchester University Press. صفحة 314. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Wickman, Patricia Riles (2006). Osceola's Legacy. University of Alabama Press. صفحة 144. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Montaigne, Michel de, Essays of Michel de Montaigne, tr. Charles Cotton, ed. William Carew Hazlitt, 1877, "The Life of Montaigne" in v. 1. n.p., Kindle edition.
- Mount Vernon Plantation (2006). "Part 4. President and Back Home". Meet George Washington. Mount Vernon Ladies Association. مؤرشف من الأصل في 19 يناير 2005. اطلع عليه بتاريخ 2006. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - "Ordinary Boys reveal illness that caused V cancellation". August 21, 2006. مؤرشف من الأصل في 22 يوليو 2010. اطلع عليه بتاريخ August 7, 2010. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "NEWS: One Piece on Break". فيز ميديا. مؤرشف من الأصل في 07 يونيو 2013. اطلع عليه بتاريخ 21 مايو 2013. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Nicoll, W. Robertson (1908). ‘Ian Maclaren’: Life of the Rev. John Watson, D.D. London: Hodder and Stoughton. صفحة 379. اطلع عليه بتاريخ 18 ديسمبر 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: التاريخ والسنة (link)