وحمة خلل التنسج
وحمة خلل التنسج أو وحمة غير نمطية هي وحمة (أو شامة أو خلد) التي يختلف ظهورها عن الوحمات الشائعة، ففي عام 1992 أوصت معاهد الصحة الوطنية الأمريكية بأن يتم تجنب استخدام مصطلح وحمة خلل التنسج لصالح مصطلح " وحمة غير نمطية".[1] وقد يشار إلى الوحمة غير النمطية بأسماء أخرى كالوحمة غير النمطية ميلانينية الخلايا،[2] أو الوحمة غير نمطية أو وحمة B-K أو وحمة كلارك أو وحمة خلل التنسج ميلانينية الخلايا أو الوحمة ذات الخلل البنائي.[3]
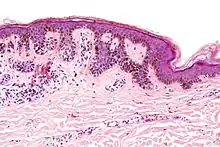
غالبا ما ينمو خلل التنسج إلى حجم أكبر من الوحمات الطبيعية وقد يكون له حدود غير منتظمة أو غير واضحة وقد لا يكون لها لوناً محدداً بل قد يتراوح بين الوردي الفاتح والبني الداكن جداً. عادة تبدأ بالظهور مسطحة ولكن قد ترتفع الأجزاء فوق سطح الجلد. انظر في خصائص ABCDE و البطة القبيحة.
يمكن إيجاد خلل التنسج في أي مكان في الجسم ولكن تعد منطقة الجذع عند الرجال ومنطقة الساق عند النساء هما الأكثر شيوعاً.
هناك بعض الجدل في مجتمع الأمراض الجلدية بشأن ما إذا كان هناك وحمة خلل التنسج أو وحمة شاذة أو لم يكن. وقد جادل البعض بأن كلاً من المصطلحين " خلل التنسج" و"شاذة " تشير فقط إلى عدم اليقين التشخيصي، بدلا من اليقين البيولوجي، وأن هذه الآفة أما تكون عبارة عن وحمة أو الميلانوما من البداية، بدلا من "مرحلة ما قبل الخبيثة أي المرحلة الأولية ";وفي هذه المرحلة يكون الطبيب غير متأكد. وقد جادل البعض أيضا بأنه حتى لو كانت هذه الحالة موجودة، فقد أظهرت الدراسات أن الأطباء السريريين غير قادرين على التعرف عليها بشكل موثوق به على أي حال، مما يعني أنه لا جدوى من استخدام هذا المفهوم.[4][5][6]
السرطان
وفقا للمعهد الوطني للسرطان، اظهر الباحثون أن الشامات غير النمطية هي أكثر عرضه من الشامات العادية لتتطور إلى نوع من سرطان الجلد يسمي الميلانوما. ومن الجدير بالذكر أن الغالبية العظمى من الشامات الشاذة لن تصبح خبيثة أبداً. ومع ذلك؛ تشير العديد من الدراسات إلى أن حوالي نصف الأورام الميلانينية تنشا من الشامات غير النمطية. وأن الأدلة الداعمة لهذا الاتصال تنشا من الصور السريرية-توثيق الآفات المتطورة، وتقارير المريض الذاتية من آلافات المتغيرة، ودراسات علم الأمراض التي تبين خلل تنسج في التواصل النسيجي مع سرطان الجلد، ودراسات علم الأوبئة تشير إلى أن حوالي نصف الأفراد المصابين بسرطان الجلد لديهم أيضا الشامات غير نمطية. وقد أظهرت دراسات علم الأوبئة أيضا أن الأفراد الذين يعانون من خلل التنسج المتعددة هم في خطر أكثر لتطور الأورام الميلانينيه. وبسبب هذا يجب فحص الشامات بانتظام بواسطة طبيب أو أخصائي ممرض، وخاصة إذا كانت تبدو معقدة أو تنمو بشكل أكبر أو عند حدوث تغيير في اللون أو الشكل؛ أو إذا حدثت أي تغييرات، مثل الحكة أو التقشر أو النزيف.
الاحتياطات الخاصة بالأفراد الذين يعانون من خلل التنسج
على الرغم من أن هناك بيانات محدودة لدعم فعالية الاحتياطات إلا أنه ينصح بالفحص الذاتي للبشرة بشكل متكرر وذلك للوقاية من الميلانوما (عن طريق تحديد الشامات الشاذة التي يمكن إزالتها) أو للكشف المبكر عن الأورام الموجودة. وتَبين أن فحص طبيب الأمراض الجلدية مفيد للكشف المبكر عن سرطان الجلد.
يوصي بعض أطباء الجلد بأن يفحص الفرد المصاب بالتشخيص النسيجي لوحمة ديسبلاستيك أو الشامات غير النمطية الظاهرة سريريا من قبل أخصائي أمراض جلدية ذو خبرة مع تنظير الجلد مرة واحدة في السنة (أو بشكل متكرر).
وقد كان اختصار ABCDE مفيد لمساعدة مقدمي الرعاية الصحية والأشخاص العاديين في تذكر الخصائص الرئيسية للميلانوما (انظر "ABCDE" أدناه).

ويجب على طبيب الأمراض الجلدية أن يأخذ بعين الاعتبار التغييرات (في الشكل، والحجم، واللون، والحكة أو النزيف).[7]
هناك طريقة شائعة لتذكر علامات وأعراض سرطان الجلد هي "abcde ":
A. آفة جلدية غير متناظرة.
B. حدود آلافه غير منتظمة.
C. اللون: عادة ما تكون الأورام الميلانينيه متعددة ألوان.
D. القطر: الشامات أكبر من 6 ملم هي أكثر عرضه لان تكون أورام ميلانينيه من الشامات الصغيرة.
E. التطور: قد يكون التطور (أي تغيير) الشامة أو آلافه تلميحا إلى أن آلافه أصبحت خبيثة.
تحذف [E] أحيانا من [ABCD]الإرشادية. ويعتبر الضعف في هذا النظام هو D. وأن العديد من الأورام الميلانينية تقدم نفسها كآفات أصغر من 6 ملم في القطر. سيقوم الطبيب الفطن بفحص جميع الشامات غير الطبيعية ، بما فيها تلك التي يقل قطرها عن 6 ملم. ولسوء الحظ بالنسبة للشخص العادي ، فإن العديد من التقرن الدهني وبعض النمش وحتى الثآليل قد يكون لها خصائص ABCD ، ولا يمكن تمييزها عن سرطان الجلد إلا بالعين المدربة أو تنظير الجلد.
وهناك طريقه حديثة وجديدة للكشف عن سرطان الجلد هي " علامة البطة القبيحة ".[8][9] وهي بسيطة وسهلة التعليم وفعاله للغاية في الكشف عن الميلانوما. يتم إجراء الربط بين الخصائص المشتركة لافه جلد الشخص. توصف الآفات التي تحيد كثيرا عن الخصائص المشتركة بأنها "البطة القبيحة "، ويتطلب فحص الأمراض الجلدية.
وتشير علامة "little Red Riding Hood "[9] إلى أن الأفراد ذوي البشرة الفاتحة والشعر ذو الألوان الفاتحة قد يكون أكثر تحديا. وأن الأفراد ذوي البشرة الفاتحة غالبا ما يكون المصطبغة طفيفة أو الأورام الميلانينيه والتي لن يكون ظهورها سهلاً، حيث يصعب مراقبة تغيرات اللون واختلافه. وغالبا ما تكون حدودها غير واضحة مما يصعب التعرف البصري عليها بدون أداة التصوير الجلدي المجهري. يجب استخدام أداة التصوير الجلدي المجهري للكشف عن ugly ducklings بين أولئك الذين يعانون من البشرة الفاتحة أو الشعر الأشقر/الأحمر.
يجب على الأشخاص الذين لديهم تاريخ شخصي أو عائلي للإصابة بسرطان الجلد أو متلازمة الشريان التنسج (الشامات الشاذة المتعددة) مراجعة طبيب الأمراض الجلدية مرة واحدة على الأقل في السنة للتأكد من أنهم لا يصابون بالورم الميلاني.
خزعة
عندما يتم التعرف على شامة غير نمطية، يتم إجراء خزعة الجلد من أجل تشخيصها على أفضل وجه. يتم استخدام مخدر موضعي لتخدير المنطقة ، ثم يتم فحص الخلد. ثم يتم إرسال مادة الخزعة إلى المختبر لتقييمها من قبل أخصائي الأمراض. يمكن أن تكون خزعة الجلد ثقب أو كشط أو استئصال كامل. الاستئصال الكامل هو الطريقة المفضلة، ولكن يمكن أن تكفي خزعة ثقب إذا كان المريض لديه مخاوف تجميلية (أي المريض لا يريد ندبة) وإذا كانت آلافة صغيرة. غالبًا ما يتم استدعاء خزعة أو حلاقة عميقة ، ولكن ينبغي تجنبها بسبب خطر حدوث حمى متكررة ، والتي يمكن أن تعقد التشخيص المستقبلي للورم الميلانيني ، واحتمال أن يحتمل أنسجة الندبة الناتجة تحجب عمق الورم في حالة وجود سرطان الجلد. وإعادة رفعه.
يستخدم معظم أطباء الأمراض الجلدية والتناسلية الجلدية نظامًا ابتكرته المعاهد الوطنية للصحة لتصنيف الآفات الحبيبية. في هذا التصنيف ، يمكن تعريف الحمى بأنها حميدة ، أو وجود نقص ، أو سرطان الجلد. تتم قراءة وحمة حميدة على أنها (أو يُفهم على أنها) لا تحتوي على أي نمط سيتولوجي أو معماري. تتم قراءة الخلد غير الشائع على أنه يحتوي على انمطة معمارية، ووجود خلل خلوي (خفيف أو معتدل أو حاد).[10] من ناحية الاهتمام السريري عادة ما تكون الحالة السيتولوجية اللانمطية أكثر أهمية من خلل بنية الخلايا. عادةً ، سيتطلب أنسجة خلوية معتدلة إلى حادة المزيد من الختان للتأكد من أن الهامش الجراحي خالياً تمامًا من الآفات.
يتمثل الجانب الأكثر أهمية في تقرير الخزعة في أن أخصائي علم الأمراض يشير إلى ما إذا كان الهامش واضحًا (سلبيًا أو خاليًا من الوحمة الصباغية) ، أو إذا كانت هناك حاجة إلى مزيد من الأنسجة (جراحة ثانية). إذا لم يتم ذكر ذلك ، فعادة ما يحتاج طبيب الأمراض الجلدية أو الطبيب الجراحي إلى إجراء مزيد من العمليات الجراحية في حالة وجود حالة سيتولوجية لانمطية معتدلة إلى حادة - وإذا كانت الوحمة المتبقية موجودة على الهامش الجراحي.
متلازمة خلل التنسج
متلازمة خلل التنسج "تشير إلى الأفراد الذين لديهم إعداد كبيره من الشامات حميدة وأيضا الذين لديهم خلل nevi. وهناك نسبة قليلة منهم لديهم أقرباء مصابون بورم ميلاني.[11] متلازمة خلل التنسج الموروثة هي حالة وراثية مهيمنة. ومن المرجح أن تمر الاضطرابات الخبيثة عند حدوثها بين أفراد عائلات الميلانوما. وتشير دراسة واحدة على الأقل إلى أن خطر العمر التراكمي - مما يقارب من 100 ٪- في الأفراد الذين لديهم وحمة خلل التنسج والاقرباء المصابون بورم ميلاني. [عدل] تنشا تقريبا 70 ٪ من الأورام الميلانينيه "دي نوفو " على نمو الجلد بشمل واضح، في حين أن البقية تنشأ داخل الشامات غير نمطيه.[12] أولئك الذين يعانون من خلل التنسج الخبيث لديهم خطر مرتفع من الميلانوما [13][14]ويحتاج هؤلاء الأشخاص إلى الفحص بانتظام لأي تغييرات في الشامات ولملاحظة أي تغيرات جديدة. في 40-50 ٪ من الحالات، تم ربط الاضطراب مع طفرات جرثومية في الجينات CDKN2A ، والتي يرمز لها p16 (منظم للتقسيم الخلية).
صور إضافية
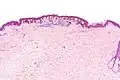 تكبير منخفض
تكبير منخفض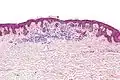 تكبير متوسط
تكبير متوسط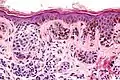 تكبير عالي جداً
تكبير عالي جداً
المراجع
- Goldsmith, Lowell A. (1992-09-09). "Diagnosis and Treatment of Early Melanoma". JAMA. 268 (10): 1314. doi:10.1001/jama.1992.03490100112037. ISSN 0098-7484. مؤرشف من الأصل في 14 أبريل 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Dysplastic nevus". SpringerReference. Berlin/Heidelberg: Springer-Verlag. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Dermatology (الطبعة 2nd ed). [St. Louis, Mo.]: Mosby/Elsevier. 2008. ISBN 9781416029991. OCLC 212399895. مؤرشف من الأصل في 13 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: نص إضافي (link) - Harald Kittler - Il mito della "displasia". Parte 1/3 - YouTube نسخة محفوظة 16 ديسمبر 2019 على موقع واي باك مشين.
- {{استشهاد ويب| مسار = https://www.youtube.com/watch?v=db65kKIegeY| عنوان =|مسار أرشيف= https://web.archive.org/web/20200103174113/https://www.youtube.com/watch?v=db65kKIegeY|تاريخ أرشيف=2020-01-03}}
- Harald Kittler - Il mito della "displasia". Parte 3/3 - YouTube نسخة محفوظة 16 ديسمبر 2019 على موقع واي باك مشين.
- Friedman, R. J.; Rigel, D. S.; Kopf, A. W. (1985-05-01). "Early Detection of Malignant Melanoma: The Role of Physician Examination and Self-Examination of the Skin". CA: A Cancer Journal for Clinicians (باللغة الإنجليزية). 35 (3): 130–151. doi:10.3322/canjclin.35.3.130. ISSN 0007-9235. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - JANCIN, BRUCE (2008-06). "'Ugly Duckling' Sign Could Aid Detection of Melanoma". Internal Medicine News. 41 (12): 14. doi:10.1016/s1097-8690(08)70672-3. ISSN 1097-8690. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ=(مساعدة) - Mascaro, J. M. (1998-11-01). "The Dermatologist's Position Concerning Nevi: A Vision Ranging From "The Ugly Duckling" to "Little Red Riding Hood"". Archives of Dermatology. 134 (11): 1484–1485. doi:10.1001/archderm.134.11.1484. مؤرشف من الأصل في 28 يناير 2020. اطلع عليه بتاريخ أكتوبر 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - What you need to know about moles and dysplastic nevi. National Institutes of Health, National Cancer Institute. 1999. OCLC 42796967. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - A Population at high risk for melanoma : hereditary melanoma and the dysplastic nevus syndrome. National Cancer Institute, Office of Cancer Communications. 1985. OCLC 12123814. مؤرشف من الأصل في 16 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Pampena, Riccardo; Kyrgidis, Athanassios; Lallas, Aimilios; Moscarella, Elvira; Argenziano, Giuseppe; Longo, Caterina (2017-11). "A meta-analysis of nevus-associated melanoma: Prevalence and practical implications". Journal of the American Academy of Dermatology (باللغة الإنجليزية). 77 (5): 938–945.e4. doi:10.1016/j.jaad.2017.06.149. مؤرشف من الأصل في 29 يوليو 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ=(مساعدة) - Pope, D. J. (1992-09-01). "Benign pigmented nevi in children. Prevalence and associated factors: the West Midlands, United Kingdom Mole Study". Archives of Dermatology. 128 (9): 1201–1206. doi:10.1001/archderm.128.9.1201. مؤرشف من الأصل في 28 يناير 2020. اطلع عليه بتاريخ أكتوبر 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Goldgar, D. E.; Cannon-Albright, L. A.; Meyer, L. J.; Pipekorn, M. W.; Zone, J. J.; Skolnick, M. H. (1991-12-04). "Inheritance of Nevus Number and Size in Melanoma and Dysplastic Nevus Syndrome Kindreds". JNCI Journal of the National Cancer Institute (باللغة الإنجليزية). 83 (23): 1726–1733. doi:10.1093/jnci/83.23.1726. ISSN 0027-8874. مؤرشف من الأصل في 28 يناير 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة)
 صور وملفات صوتية من كومنز
صور وملفات صوتية من كومنز
- بوابة طب
