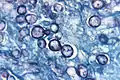
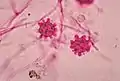
داء النوسجات
داء النوسجات (بالإنجليزية: Histoplasmosis) (ويعرف أيضاَ ب "داء الكهف"[1] ، "داء دارلنج"[1]،"داء وادي اهايو"[1]،"شباك بطاني"[1] ،"داء مستكشف الكهوف"[1]،"داء سبيلانكير"[1]) هو مرض يسببه فطر النوسجة المغمدة. أعراض المرض تختلف بشكل كبير، لكن المرض يصيب الرئتين بشكل أساسي.[2] أحياناَ وقد يصيب أعضاء أخرى أحيانا، في هذه الحالة يسمى بداء النوسجات المنتثر، وهو مرض قاتل إذا لم يعالج.
- تسميات أخرى
| داء النوسجات Histoplasmosis | |
|---|---|
| معلومات عامة | |
| الاختصاص | أمراض معدية |
| من أنواع | عدوى فطرية جهازية أساسية ، واضطراب جيني |
| الأسباب | |
| الأسباب | عدوى |
| الإدارة | |
| أدوية | |
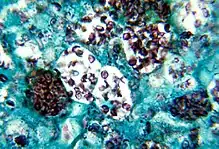
من التسميات الأخرى لداء النوسجات:
- الشباك البطاني (بالإنجليزية: Reticuloendotheliosis)[1]
- داء الكهف (بالإنجليزية: cave disease)[1]
- داء دارلنغ (بالإنجليزية: Darling's disease)[1]
- داء وادي أوهايو (بالإنجليزية: Ohio valley disease)[1]
- داء مستكشف الكهوف (بالإنجليزية: caver's disease)
- داء استكشاف الكهوف (بالإنجليزية: spelunker’s lung)
يشيع داء النوسجات عند مرضى متلازمة العوز المناعي المكتسب بسبب انخفاض مناعتهم.[3] أما الأشخاص ذوي المناعة والمصابون سابقا فإنهم يحصلون على مناعة جزئية تجاه المرض في حال إصابتهم مرة ثانية.
يتم العثور على النوسجة المغمدة في التربة، وغالبا ما ترتبط مع وجود فضلات متحللة للخفافيش أو ذرق الطيور. ويؤدي تمزيق التربة عن طريق الحفر أو البناء إلى اطلاق العناصر المعدية التي يتم استنشاقها ومن ثما تستقر في الرئة.
الاعراض والعلامات

في حالة حدوث الإصابة بداء النوسجات، سوف تبدأ الأعراض بالظهور في غضون 3-17 أيام بعد التعرض للمسببات ويبلغ متوسط 12-14 يوما. معظم الأفراد المتضررين يكونون ذوي مظاهر صامتة دون ان تظهر أي آثار سيئة واضحة.[4] وتتميز المرحلة الحادة من داء النوسجات بأعراض غير محددة تصيب الجهاز التنفسي، وغالبا ما يكون مثل السعال أو الإنفلونزا. واظهرت نتائج تصوير الصدر بالاشعة السينية ان 40-70٪من الحالات كانت طبيعية،[4] لكن في الحالات المزمنة كانت تظهر كالسل؛.[5][6] يؤثر داء النوسجات على أكثر من جهاز معاَ من ما يجعله مميتاَ ان لم يتم معالجته.[7]
في حين داء النوسجات هو السبب الأكثر شيوعا من الالتهاب المنصف، يظل هذا المرض نادر نسبيا. يمكن أن يسبب التهابات شديدة كتضخم الكبد والطحال، تضخم العقد اللمفية، وتوسيع الغدة الكظرية.[2]
متلازمة داء النوسجات العيني (POHS) تسبب التهاب المشيمة والشبكية، حيث تضرر المشيمية والشبكية للعيون مما يؤدي إلى فقدان الرؤية ولا تختلف عن الضمور البقعي. على الرغم من اسمها، فإن العلاقة إلى النوسجة مثيرة للجدل.[8][9] بعيدا عن متلازمة داء النوسجات العيني فانه نادرا ما تحدث داء النوسجات العيني الحاد في نقص المناعة.[10][11]
الآلية
فطر النوسجة المغمدة ينمو في التربة والمواد الملوثة مع روث (ذرق) الطيور أو الخفافيش. ويتم العثور على الفطريات في قمامة منزل الدواجن والكهوف والمناطق التي تأوي الخفافيش، ومجاثم الطيور (ولا سيما زرازير). وينمو الفطر ثنائي الشكل حرارياَ في بيئة ذات خيوط فطرية متشابكة وعند درجة حرارة الجسم (37درجة مئوية في البشر). بشكل عام النسوجات ليست معدية، ولكن التعاقد عن طريق استنشاق الجراثيم من أو ذرق الطيور يسبب اضطرابات.[2] ويمثل اللقاح أساسا من أغابيرو يتم استنشاقها حتى تصل إلى الحويصلات الهوائية.
في الحويصلات الهوائية تقوم الخلايا البلعمية بابتلاع هذه الأغابير. تبقى على قيد الحياة داخل يبلوع. كما الفطر ثنائي الشكل حراريا، يتم تحويل هذه الاغابير إلى الخميرة. أنها تنمو وتتكاثر داخل يبلوع، البلعميات تسافر في الدورة اللمفاوية وتنشر المرض إلى أجهزة مختلفة.
ضمن اليبلوع فالفطر لديه حاجة مطلقة لإلثيامين.[12] والمناعة الخلوية للنوسجات تتطور في غضون أسبوعين. إذا كان المريض لديه مناعة خلوية قوية، فإن الخلايا بلعمية، والخلايا الظهارية والخلايا اللمفية تحيط بالكائنات الحية، وكلس في نهاية المطاف. في الأفراد الفاقدين للمناعة، وتقوم هذه الكائنات بنشرها إلى أجهزة مختلفة مثل العظام والطحال والكبد والغدد الكظرية والأغشية المخاطية الجلدية، مما أدى إلى انتشارها بالتدريج، مرض الرئة المزمن يمكن أن يظهر في بعض الحالات.
التشخيص
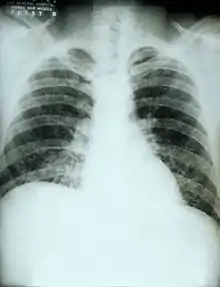
سريريا، هناك مجموعة واسعة من مظاهر المرض، مما يجعل التشخيص صعبا إلى حد ما. وتشمل الأشكال الأكثر حدة: (1)النموذج الرئوي المزمن، واليذ يحدث في وجود المرض الرئوي الكامن في كثير من الأحيان. و(2)نموذج الانتشار، الذي يتميز بالانتشار التدريجي للعدوى إلى مواقع خارج الرئة. وأن الشكوى التي تظهر طريق الفم هي الشكوى الرئيسية في نموذج الانتشار، مما يؤدي المريض لتلقي العلاج، في حين أن الأعراض الرئوية في نموذج الانتشارقد تكون خفيفة أو حتى يساء تفسيرها باسم انفلونزا.[13] النسوجات يمكن تشخيصها عن طريق العينات التي تحتوي على فطر مأخوذ من البلغم (عن طريق غسل القصبات)، والدم، أو الأجهزة المصابة. كما يمكن تشخيصها عن طريق الكشف عن المضادات في عينات الدم والبول عن طريق مقياس الممتز المناعي المتربط بالانزيم أو تفاعل سلسلة البوليميرات. المضادات يمكنها التفاعل مع المضادات من النوسجات الأفريقي (الناجمة عن النوسجة الدوبوازية)، فطار برعمي، الكرواني، الفطار نظير الكرواني، والمكنسية العدوى. ويمكن تشخيصها أيضا عن طريق اختبار الأجسام المضادة ضد النوسجة في الدم. وتشير اختبارات الجلد للنوسجة ما إذا كان قد تعرض الشخص، ولكن لا تشير إلى ما إذا كان لديهم هذا المرض.[2] وتشخيص النوسجات الرسمي يكون فقط عن طريق زراعة الفطر مباشرة.[3] المظاهر الجلدية للمرض تكون متنوعة وغالبا ما تكون موجودة كما طفح جلدي لا يوصف مع الشكاوى النظامية. من الأفضل إنشاء تشخيص الأجسام المضادة عن طريق البول، حيث أن بيئة زراعة الدم قد تستغرق فترة تصل إلى 6 أسابيع للنمو التشخيص واختبار المصل المضاد غالبا ما يعود مع سلبية كاذبة قبل 4 أسابيع من نشر عدوى.[14]
أنواعه
ويمكن تقسيم داء النوسجات إلى الأنواع التالية:[15]:316–317
- داء النوسجات الرئوي الأولي
- داء النوسجات المنتثر المترق
- داء النوسجات الجلدي الأولي
- داء النوسجات الأفريقي
- داء النوسجات الأمريكي
- داء النوسجات المغمدة
- داء النوسجات العيني
الحماية
أنه ليس من العملي لاختبار أو تطهير معظم المواقع التي قد تكون ملوثة بالفطر، ولكن قائمة المصادر التالية للبيئات حيث النوسجات شائعة، والاحتياطات اللازمة للحد من مخاطر تعرض الشخص، في ثلاثة أجزاء من العالم حيث المرض هو السائد. أن الاحتياطات مشتركة لجميع المواقع الجغرافية يكون لتجنب تراكم فضلات الطيور أو الخفافيش.
يقدم المعهد الوطني الأمريكي للسلامة والصحة المهنية (NIOSH) معلومات عن ممارسات العمل ومعدات الحماية الشخصية التي قد تقلل من خطر الإصابة بالمرض.[16] هذه الوثيقة باللغتين الإنجليزية والإسبانية.
وقد نشر الكتاب في جامعة نيجيريا مستعرضا يتضمن معلومات عن الأماكن التي تم العثور على النوسجات في أفريقيا (في أشواط الدجاج والخفافيش والكهوف الخفافيش تغزو، والتربة) وقائمة مرجعية شاملة بما في ذلك اللغة الإنجليزية، الفرنسية، والمراجع باللغة الإسبانية.[17]
العلاج
في الغالبية العظمى من الأفراد الذين بتمتعون بالمناعة القوية، لا تحتاج النوسجات أي علاج. تستخدم الأدوية المضادة للفطريات لعلاج الحالات الشديدة من النوسجات الحاد وجميع حالات الأمراض المزمنة. العلاج النموذجي لمرض شديد ينطوي أولا بالأمفوتريسين B، تليها يتراكونازول عن طريق الفم.[18][19]
تحضير جسيم دهني من الأمفوتريسين B هو أكثر فعالية من تحضير مستنبت نازعة الديوكسي كولات. ويفضل إعداد الجسيم الدهني في المرضى الذين قد يتعرضون لخطر الكلوي، على الرغم من أن كافة الاستعدادات من الأمفوتريسين B لديهم خطر تسمم الكلية. يتم مراقبة الأفراد عند اعطاء الأمفوتريسين B عند وظيفة الكلى.[20]
والعلاج مع الايتراكونازول يحتاج أن يستمر لمدة سنة على الأقل في الحالات الشديدة،[21] بينما في النوسجات الرئوية الحادة، العلاج 6-12 أسابيع كافية. بدائل يتراكونازول هي بوساكونازول، فوريكونازول، والفلوكونازول. يتم مراقبة الأفراد الذين يأخذون يتراكونازول عند وظيفة الكبد.
المضاعفات

في غياب العلاج المناسب وخاصة في الأفراد الفاقدين للمناعة، يمكن أن تنشأ مضاعفات. وتشمل هذه ذات الرئة المتكررة، فشل الجهاز التنفسي، مليف المنصف، متلازمة الوريد الأجوف العلوي، انسداد الأوعية في الرئة، والتليف التدريجي من الغدد الليمفاوية. مليف المنصف هو من المضاعفات الخطيرة ويمكن أن تكون قاتلة. المدخنون يعانون من أمراض الرئة الهيكلية فلديهم احتمال أكبر لتطوير النوسجات الجوفي المزمن.
بعد شفاء الآفات، يمكن الغدد الليمفاوية المتكلسة ان تآكل جدران الشعب الهوائية مما يسبب نفث الدم.
الانتشار
تم العثور على المنسجات المغمدة في جميع أنحاء العالم. هو مستوطن في بعض المناطق من الولايات المتحدة، وخاصة في الدول المطلة على وادي نهر أوهايو ومنخفض نهر المسيسيبي. وترتبط نسبة الرطوبة والحموضة أنماط التربة مع الانتشار. الطيور وروث الخفافيش في التربة تعزز من نمو النوسجة. الاتصال مع هذه التربة تنتج الأغابير، والتي يمكن أن تصيب البشر. وشائعة أيضا في الكهوف في جنوب وشرق أفريقيا. تحدث اختبارات الجلد الهيستوبلاسمين إيجابية النتيجة في ما يصل إلى 90٪ من الناس الذين يعيشون في المناطق التي يكون فيها الفطر شائع، مثل الولايات المتحدة الشرقية والوسطى.[2]
في كندا، وادي نهر سانت لورانس هو موقع من الإصابات الأكثر شيوعا، مع 20-30 في المئة من السكان تظهر ثبوت تعاطيه.[22]
في الهند ونهر الجانج ولاية البنغال الغربية هو موقع معظم الالتهابات المتكررة، مع 9.4 في المئة من السكان تظهر ثبوت تعاطيه.[23] النوسجة المغمدة تم عزلها من التربة المحلية لتثبت توطن المنسجات في ولاية البنغال الغربية.[24]
التاريخ
تم اكتشاف النوسجة في عام 1905 من قبل دارلينج،[25] ولكن تم اكتشافه كعدوى منتشرة على نطاق واسع في 1930. قبل ذلك، العديد من حالات داء النوسجات نسبت خطأ إلى مرض السل، كما تم إدخال المرضى إلى المصحات السل عن طريق الخطأ. بعض المرضى تعاقدوا السل في هذه المصحات.[26]
المجتمع والثقافة
- شملت جوني كاش إشارة إلى المرض، حتى مشيرا بشكل صحيح مصدره في فضلات الطيور، في أغنية "الفول لتناول الإفطار".[27]
- أدخل بوب ديلان إلى المستشفى بسبب داء النوسجات في عام 1997، مما تسبب في إلغاء الحفلات في المملكة المتحدة وسويسرا.[28]
- في الحلقة 21 من الموسم 3 من المسلسل التلفزيوني البيت MD، تم تشخيص المريض مع داء النوسجات.
- في الحلقة 1 من الموسم 2 من المسلسل التلفزيوني بيلي المبيد، ذكر داء النوسجات كما أن العدوى المحتملة من الخفافيش في العلية وفضلاتها.
المصادر
- Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Ryan KJ, Ray CG, المحررون (2004). Sherris Medical Microbiology (الطبعة 4th). McGraw Hill. صفحات 674–6. ISBN 0-8385-8529-9. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: يستخدم وسيط المحررون (link) - Cotran RS, Kumar V, Fausto N, Robbins SL, Abbas AK (2005). Robbins and Cotran Pathologic Basis of Disease. St. Louis: Elsevier/Saunders. صفحات 754–5. ISBN 0-7216-0187-1. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Silberberg P (2007-03-26). "Radiology Teaching Files: Case 224856 (Histoplasmosis)". مؤرشف من الأصل في 6 يناير 2018. اطلع عليه بتاريخ 27 يوليو 2007. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Tong P, Tan WC, Pang M (1983). "Sporadic disseminated histoplasmosis simulating miliary tuberculosis". Br Med J (Clin Res Ed). 287 (6395): 822–3. doi:10.1136/bmj.287.6395.822. PMC 1549119. PMID 6412842. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Gari-Toussaint, Marty P, Le Fichoux Y, Loubière R (1987). "Histoplasmose d'importation à Histoplasma capsulatum, données biocliniques et thérapeutiques variées, à propos de trois cas observés dans les Alpes maritimes". Bull Soc Fr Mycol Med. 16 (1): 87–90. مؤرشف من الأصل في 06 أبريل 2012. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Kauffman, CA (January 2007). "Histoplasmosis: a clinical and laboratory update". Clinical Microbiology Reviews. 20 (1): 115–132. doi:10.1128/CMR.00027-06. PMC 1797635. PMID 17223625. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Thuruthumaly, C; Yee, D. C.; Rao, P. K. (2014). "Presumed ocular histoplasmosis". Current Opinion in Ophthalmology 25 (6): 508–12. doi:10.1097/ICU.0000000000000100. ببمد 25237930
- Nielsen, J. S.; Fick, T. A.; Saggau, D. D.; Barnes, C. H. (2012). "Intravitreal anti-vascular endothelial growth factor therapy for choroidal neovascularization secondary to ocular histoplasmosis syndrome". Retina 32 (3): 468–72. doi:10.1097/IAE.0b013e318229b220.ببمد 21817958
- Macher, A; Rodrigues, M. M.; Kaplan, W; Pistole, M. C.; McKittrick, A; Lawrinson, W. E.; Reichert, C. M. (1985). "Disseminated bilateral chorioretinitis due to Histoplasma capsulatum in a patient with the acquired immunodeficiency syndrome". Ophthalmology 92 (8): 1159–64. ببمد 2413418
- Gonzales, C. A.; Scott, I. U.; Chaudhry, N. A.; Luu, K. M.; Miller, D; Murray, T. G.; Davis, J. L. (2000). "Endogenous endophthalmitis caused by Histoplasma capsulatum var. Capsulatum: A case report and literature review". Ophthalmology. 107 (4): 725–9. doi:10.1016/s0161-6420(99)00179-7. PMID 10768335. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Garfoot AL, Zemska O, Rappleye CA (2013) Histoplasma capsulatum depends on de novo vitamin biosynthesis for intraphagosomal proliferation. Infect Immum
- Brazão-Silva MT, Mancusi GW, Bazzoun FV, Ishisaaki GY, Marcucci M. A gingival manifestation of histoplasmosis leading diagnosis. Contemp Clin Dent. V.4 (1). 2013 (http://www.contempclindent.org/text.asp?2013/4/1/97/111621) نسخة محفوظة 2018-06-02 على موقع واي باك مشين.
- Rosenberg JD, Scheinfeld NS (December 2003). "Cutaneous histoplasmosis in patients with acquired immunodeficiency syndrome". Cutis. 72 (6): 439–45. PMID 14700213. الوسيط
|CitationClass=تم تجاهله (مساعدة) - James, William D.; Berger, Timothy G.; et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 0-7216-2921-0. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - CDC - NIOSH Publications and Products - Histoplasmosis - Protecting Workers at Risk (2005-109) نسخة محفوظة 29 ديسمبر 2017 على موقع واي باك مشين.
- Gugnani, HC; Muotoe-Okafor, F (1997). "African histoplasmosis: a review" (PDF). Rev Iberoam Micol. 14 (4): 155–159. PMID 15538817. مؤرشف من الأصل (PDF) في 13 أغسطس 2017. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Wheat, L. J.; Freifeld, A. G.; Kleiman, M. B.; et al. Infectious Diseases Society of America (2007). "Clinical practice guidelines for the management of patients with histoplasmosis: 2007 update by the Infectious Diseases Society of America". Clinical Infectious Diseases 45 (7): 807–25. doi:10.1086/521259.ببمد 17806045
- Histoplasmosis: Fungal Infections at Merck Manual of Diagnosis and Therapy Home Edition
- Moen, M. D.; Lyseng-Williamson, K. A.; Scott, L. J. (2009). "Liposomal amphotericin B: A review of its use as empirical therapy in febrile neutropenia and in the treatment of invasive fungal infections". Drugs. 69 (3): 361–92. doi:10.2165/00003495-200969030-00010. PMID 19275278. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Barron MA and Madinger NE (November 18, 2008). "Opportunistic Fungal Infections, Part 3: Cryptococcosis, Histoplasmosis, Coccidioidomycosis, and Emerging Mould Infections". Infections in Medicine. مؤرشف من الأصل في 14 مارس 2010. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Histoplasmosis". www.ccohs.ca. Canadian Centre for Occupational Health & Safety. July 1, 2013. مؤرشف من الأصل في 27 أكتوبر 2018. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Sanyal, M; Thammayya, A (1975). "Histoplasma capsulatum in the soil of Gangetic Plain in India". The Indian journal of medical research 63 (7): 1020–8. ببمد 1213788
- Sanyal, M.; Thammayya, A. 1980. Skin sensitivity to histoplasmin in Calcutta and its neighbourhood. Indian J Dermatol Venereol Leprol. 46 (2),94-98.
- Darling ST (1906). "A protozoan general infection producing pseudotubercles in the lungs and focal necrosis in the liver, spleen and lymphnodes". J Am Med Assoc. 46: 1283–5. doi:10.1001/jama.1906.62510440037003. مؤرشف من الأصل في 18 ديسمبر 2019. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Bennett J.E.; Dolin R.; Blaser M.J. "Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases" 8ed September 11, 2014 ISBN 978-1-4557-4801-3
- Beans for Breakfast lyrics نسخة محفوظة 06 فبراير 2012 على موقع واي باك مشين.
- CNN - Bob Dylan hospitalized with Histoplasmosis [وصلة مكسورة] نسخة محفوظة 18 ديسمبر 2008 على موقع واي باك مشين.
- بوابة بيطرة
- بوابة طب
- بوابة فطريات