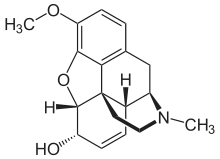
أفيوني
في مجال الطب، يصف مصطلح الأفيونات أية مواد شبه قلوية أفيونية مخدرة توجد كمنتجات طبيعية في نبات الخشخاش المنوم .[1]

نظرة عامة
سميت الأفيونيات بهذا الاسم نظرًا لأنها عناصر مكونة أو مشتقة من مواد شبه قلوية موجودة في الأفيون، وتتم معالجتها من عصارة لثى الخشخاش المنوم. وأهم الأفيونيات النشطة حيويًا الموجودة في الأفيون هي المورفين والكودين والذيبايين. وتُشتق من هذه المواد الأفيونيات شبه المصنعة مثل هيدروكودون والهيدرومورفون والأوكسيكودون والأوكس مورفون. كما يحتوي الأفيون أيضًا على البابافيرين والنوسكابين وحوالي 24 نوعًا آخر من المواد شبه القلوية، إلا أنها إما ذات تأثير طفيف أو عديمة التأثير على الجهاز العصبي المركزي البشري ولا تعتبر هذه المواد من الأفيونيات.
تنتمي الأفيونيات إلى مجموعة كبيرة من أشباه القلويات المصنعة حيويًا وهي بنزيل الأيزوكينولين.
يعد التخليق التام للأفيونيات من النفتوكينون (تخليق البوابات) أو من المواد البادئة العضوية البسيطة الأخرى أمرًا مملاً وغير اقتصادي. ولذلك تُستخلص معظم مسكنات الألم من نوع الأفيونيات المستخدمة حاليًا من الخشخاش المنوم أو يتم تصنيعها جزئيًا من الذيبايين.[2]
مصطلحات
تشير الأفيونيات بالمعنى التقليدي إلى المواد شبه القلوية الموجودة في الأفيون ومشتقات الأفيون الطبيعية والأفيونيات نصف المصنعة فقط. وغالبًا ما يُستخدم المصطلح استخدامًا خاطئًا للإشارة إلى جميع الأدوية التي لها مفعول صيدلاني أفيوني أو شبيه بمفعول المورفين، والتي تُصنف بشكل أصح ضمن مصطلحات المواد الأفيونية الأشمل.
المواد شبه القلوية
المورفين
 مقالة مفصلة: مورفين
مقالة مفصلة: مورفين
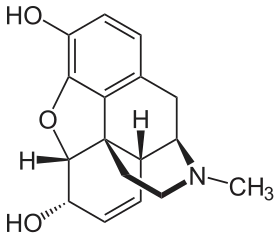
معظم الحالات الأكثر تكرارًا للإصابة بوذمة الرئة الناتجة عن الأفيونيات تكون بين مستخدمي الهيروين لغرض الاستمتاع.[3][4] كما أن هناك تقارير بوجود حالات إصابة بوذمة الرئة الناتجة عن المورفين، وإن كانت غير شائعة.ويتمثل الفارق الرئيسي بين الحالتين في وجود إشراف دقيق على استعمال المورفين مقارنةً بانعدام الإشراف والخبرة الطبية بين متعاطيي الهيروين بطريقة غير شرعية. ومن ناحية أخرى، يمكن استخدام المورفين أيضًا في علاج وذمة الرئة.[5][6] وعلى الرغم من أن المورفين يعد أكثر المواد شبه القلوية أهمية من الناحية الطبية، إلا أن مادة الكودين الأخف - والتي يتم تصنيع معظمها من المورفين - تُستهلك بكميات أكبر في النواحي الطبية، حيث تتميز مادة الكودين بإمكانية توافر بيولوجي فموي أكبر ويسهل التنبؤ بها أكثر من المورفين، مما يسهل معايرة الجرعة المناسبة للفرد.
نظرًا لأن الهيروين غير نشط كعقار صيدلاني، فيجب أن يتم تمثيله غذائيًا أولاً. ومستقلبات الهيروين النشطة هي المورفين وأحادي أستيل المورفين-6 وأحادي أستيل المورفين-3.
إسترات المورفين
هي أفيونيات شبه طبيعية إما أن تكون دواء أوليا للمورفين أو تكون شديدة الشبه بالمورفين حيث إنها ليست شبه مصنعة، ولكنها توجد بشكل أكثر طبيعية في الطبيعة نظرًا لأنها من أملاح المورفين. ومن بين أمثلة هذا النوع من الأدوية ثنائي أستيل المورفين (هو دواء أولي للمورفين، ومعروف باسم ثنائي أسيتات المورفين أو الهيروين)، والمستقلب أحادي أستيل المورفين-6 (6-MAM) (دواء أولي للمورفين)، والنيكومورفين (ثنائي نيكوتينيل المورفين)، وثنائي بروبانول المورفين (ثنائي بروبيونات المورفين)، والديزومورفين (ثنائي هيدروديزوكسي المورفين)، والميثيل ديسورفين، وأستيل بروبيونيل المورفين، وثنائي بنزويل المورفين، وثنائي أستيل ثنائي هيدرو مورفين، والعديد من الأنواع الأخرى.[7]
آثار انسحاب العقار
ترتبط آثار متلازمة انسحاب الأفيون بإيقاف استعمال الأفيون لفترات طويلة.
ومن الممكن أن يكون هناك خطر منطقي بالتعرض للانتكاس في المنشآت عند عدم التشديد على أهمية متلازمة ما بعد الانسحاب الحاد للمرضى الذين يمرون بمراحل انتقالية في العلاج، خاصةً في منشآت العلاج قصير الأجل من سبوكسون أوالميثادون أو المنشآت الصحية.
المراجع
-
"Opiate - Definitions from Dictionary.com". dictionary.reference.com. مؤرشف من الأصل في 8 مارس 2016. اطلع عليه بتاريخ 04 يوليو 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Synthesis of morphine alkaloids Presentation School of Chemical Sciences, University of Illinois at Urbana-Champaign retrieved 12-02-2010 [وصلة مكسورة] نسخة محفوظة 31 أكتوبر 2014 على موقع واي باك مشين.
- Sporer KA, Dorn E (2001). "Heroin-related noncardiogenic pulmonary edema : a case series". Chest. 120 (5): 1628–32. doi:10.1378/chest.120.5.1628. PMID 11713145. مؤرشف من الأصل في 2 مارس 2020. اطلع عليه بتاريخ أغسطس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - Steensen P, Jørgensen HS, Juhl B (1993). "[Heroin-induced pulmonary edema]". Ugeskr. Laeg. (باللغة الدنماركية). 155 (37): 2866–8. PMID 8259608. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) صيانة CS1: لغة غير مدعومة (link) - Pino F, Puerta H, D'Apollo R; et al. (1993). "Effectiveness of morphine in non-cardiogenic pulmonary edema due to chlorine gas inhalation". Vet Hum Toxicol. 35 (1): 36. PMID 8434449. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|مؤلف=(مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Mattu A, Martinez JP, Kelly BS (2005). "Modern management of cardiogenic pulmonary edema". Emerg. Med. Clin. North Am. 23 (4): 1105–25. doi:10.1016/j.emc.2005.07.005. PMID 16199340. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - "Esters of Morphine". United Nations Office on Drugs and Crime. http://www.unodc.org. مؤرشف من الأصل في 24 ديسمبر 2018. اطلع عليه بتاريخ 10 مارس 2012. الوسيط
|CitationClass=تم تجاهله (مساعدة); روابط خارجية في|ناشر=(مساعدة)
وصلات خارجية
- World Health Organization guidelines for the availability and accessibility of controlled substances
- بوابة صيدلة
- بوابة طب
- بوابة الكيمياء
- بوابة علوم عصبية