غثيان الصباح
غثيان الصباح، ويعرف أيضا ب (غثيان وتقيّؤ الحمل ) أو قيء الحمل، أو مرض الحمل، هي حالة من عدم الارتياح التي تُصيب أكثر من نصف النساء الحوامل. تكون الأعراض موجودة في الّساعات الأولى من الصباح وتقل هذه الأعراض بمرور الوقت خلال اليوم. على الّرغم من اسمه الشائع (غثيان الصباح) فمن الممكن أن يحدث في أي وقت خلال اليوم .عِند ُمعظَم النساء تنتهي هذه الحالة عادة في الأسبوع الثاني عشر من الحمل.
| غثيان الصباح | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب التوليد |
| من أنواع | غثيان |
| الإدارة | |
| حالات مشابهة | قيء مفرط حملي |
يُمكن رؤية شكل مُشابِه للغثيان (مرتبط بزيادة مستويات هرمون الاستروجين) عند بعض النساء اللواتي يستخدمن وسائل منع الحمل الهرمونيّة أو العلاج بالهرمونات البديلة.حالة الغثيان قد تكون خفيفة وقد تؤدي إلى التقيّؤ الِفعلي، على أيّة حال، ليست شديدة كفاية للتُسبِّب اضطراب في عمليّات التمثيل الغذائي.في الحالات الأكثر شِدّة، يُسبِّب التقيّؤ: جفاف، فقدان في الوزن، ارتفاع نسبة الحموضة في الدم بالإضافة إلى انخفاض نِسَب البوتاسيوم في الّدم. تُعرَف هذه الحالة ب (التقيّؤ الحملي المُفرِط )وتحدث في 1%من حالات الحمل. حالة التقيّؤ والغَثَيان قد تكون أولى علامات الحمل وتبدأ عادةً في الأسبوع الّسادس من الحمل (بحساب عمر الحمل من 14 يوم قبل الحمل).
الأسباب
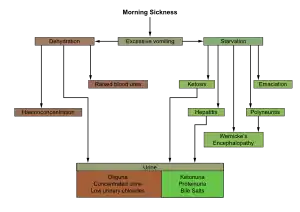
الأسباب التقريبيّة لِمرض الحمل (الغثيان الصباحي) تشمل :
- فرط الإفراز اللعابي خلال الثلث الأول من الحمل، والذي يكون عادة مُرّ الّطعم[بحاجة لمصدر] (الُّلعاب)، حيث يتم ابتّلاعُه أثناء نوم الأم.
- الزيادة في مستوى هرمون الأستروجين المنتقل خلال الدم،[1] على أية حال، لا يوجد دليل ثابت على وجود فرق بمستويات الأستروجين ومستويات البيلي روبين بين الّنساء الُمصابات بهذا المرض وغير المصابات.[2]
- انخفاض مستوى الّسكر في الّدم بسبب صرف الّطاقة للمشيمة عند الأم، رغم أنّ الّدراسات لم تُثبِت ذلك إلا لِدى الأمّهات الحوامل المصابات بالنوع الأول من الّسكري.[3][4]
- الزيادة في هرمون البروجيستيرون ترخي عضلات الرحم، وهذا يمنع الوِلادة المبكرة، ولكن قد يتسبّب ذلك بإرخاء عضلات المعدة والأمعاء كذلك، مما يؤدّي إلى زيادة في أحماض المَعدة وحدوث مرض الارتجاع المعدي المرِّيئي.
- الزيادة في هرمون (موجّه للغدد التناسلية المشائية البشريّة ).على الأرجح ليس هذا الهرمون بحدِّ ذاته مايُسبِّب الغثيان، بل تحفيز هذا الهرمون للمبايض لِدى الأم على إفراز الأستروجين الذي بدَورِه يُسبِّب الغثيان.[5]
- الزيادة في الحساسيّة تجاه العطور والروائح التي تزيد تنشيط المحفّزات الطبيعيّة للغثيان.
- الزيادة في مستويات البيلي روبين بسبب زيادة أنزيمات الكبِد.[بحاجة لمصدر]
وينبغي التنويه إلى أن مرض الارتجاع المعدي المرِّيئي قد يُنتِج أيضا بسبب الحمل، ويتسبّب بحالة من الغثيان والتقيّؤ.
آليات الدفاع
يمكن اعتبار الغثيان الصباحي كصِفة متطوِّرة لحماية الجنين من الّسموم التي يتم تناولها من قِبَل الأم.[6][7] تحتوي الكثير من النباتات على مواد كيميائيّة سامّة تعمل كرادع عن تناولها. الإنسان البالغ، تماما كالحيوانات، يمتلك آليات دفاع ضدّ الّسموم النباتية، والتي تشمل أنواع متعدِّدة من الأنزيمات المسؤولة عن إزالة الّسميّة يتم تصنيعها بواسطة الكبد والأنسجة الّسطحيّة لمختلف الأعضاء الأخرى. عند الجنين، آليات الّدفاع هذه لا تكون متطوِّرة بشكل كامل، وحتى كميّات قليلة من الّسموم النباتيّة التي يكون تأثيرها مُهمَل على الإنسان البالغ قد تكون مؤذيَة أو مميتة بالّنسبة للجنين.[8] مرض الحمل يتسبّب للمرأة بحالة من الغثيان عند تعرّضها لرائحة أو مذاق الأطعمة التي من المُحتَمل أن تحتوي على سموم تَضرّ بالجنين، بالرغم من أنّ هذه المواد قد تكون غير مضرّة بالأم.
هناك أدلّة هامّة تدعم هذه النظرية، وتشمَل:[9][10]
- الغثيان الّصباحي مُنتَشر بشكل كبير بين النساء الحوامل، الأمر الذي يؤيّد كونه تكيّفا وظيفيّا، ويعاكس كونه مرضا تَعرُّضي، وسُرعة تأثّر الجنين بالّسموم تبلغ حدّ الذروة على عمر الثلاثة أشهر، والذي يُعتبر أيضا وقت الذروة للغثيان الّصباحي لدى الأم.
- هناك علاقة جيّدة بين تركيز الّسم في الأطعمة، وبين الروائح والمذاقات التي تسبِّب النفور والاشمئزاز.
النساء اللواتي لا يعانين من الغثيان الصباحي أكثر عُرضة للإجهاض،[11] ويُرَجّح ذلك إلى أنّهنّ أكثر عرضة لتناول المواد التي قد تَضُرّ بالجنين.[12]
بالإضافة إلى حماية الجنين، الغثيان الصباحي يحمي الأم أيضا.جهاز المناعة لدى الأمّ الحامل يكون مثبّطا ومكبوتا خلال الحمل، من المُحتمل أن يكون ذلك لتقليل فُرَص رفض جسمها لأنسِجة الّنسل الخاص بها،[13] لهذا الّسبب تكون منتجات الحيوانات المحتوية على طفيليّات وبكتيريا مضرّة خطيرة على الأم الحامل. هناك أدلّة على أنّ الغثيان الصباحي ينجُم عادةً عن منتجات الحيوانات ويشمل ذلك اللحوم والأسماك.[14]
إذا كان الغثيان الصباحي آليّة للدفاع ضدّ الّسموم المتناولة، فإنّ وصف أدوية مضادّة للغثيان للمرأة الحامل قد يَنتُج عنه أعراض جانبيّة غير مرغوب بها كالتَسبُّب بعيوب خَلقيّة أو إجهاض عن طريق الّتشجيع على تناول المواد الغذائيّة المضرّة.[9]
العلاج
لا يوجد دليل واضح على فعاليّة العلاجات المنزليّة للغثيان الصباحي.[15]
الأدوية
عدد من الأدوية المضادّة للتقيّؤ تُعتَبر فعّالة وآمنه في الحمل وتشمل: البيرو دوكسين/دوكسي لَمين، مضادّات الهستامين (مثل الدايفينيهادرامين)، ميتوكلوبراميد،و فينوثيازين (مثل البروميثازين).[16][17] فيما يتعلّق بالفعاليّة فمِن غير المعروف إن كان أحد هذه الأدوية أفضل من الأخر.[16] في الولايات المتحدة وكندا، مُركّب دكسلامين-بيرو دوكسين (المعروف ب ديكليجيس في الولايات المتحدة، ودايكليكتين في كندا) يُعتَبر الوحيد الموافَق عليه كدواء من الفِئة(أ) لوصفه كعلاج غثيان وتقيّؤ الحمل.[17]
أوندانستيرون قد يكون مفيدا، إلا أنّ هناك بعض المخاوف بالّنسبة لارتباطِه بما يُعرَف ب (الحنك المشقوق) أو تشقُّق سقف الحلق.[18] وهناك القليل من البيانات ذات الجودة العالية بهذا الصدد.[16] ميتوكلوبراميد مُستَخدَم أيضاً ويُعتبر جيّد الّتحمل نسبيّا.[19] الأدلّة على استخدام الكورتيكوستيرويد ضعيفة.[20]
التاريخ
ثاليدوميد
الثاليدوميد تم تطويره ووصفه بالأساس كعِلاج للغثيان الّصباحي في ألمانيا الغربيّة، ولكن استخدامه توقّف حين تبيّن أنّه يُسبّب عيوب خلقيّة لِدى الجنين. وكالة الغذاء والدواء الأمريكية لم توافق أبدا على استخدام الثاليدوميد كعِلاج للغثيان الّصباحي.
المراجع
- Lagiou, P; Tamimi, R; Mucci, LA; Trichopoulos, D; Adami, HO; Hsieh, CC (April 2003). "Nausea and vomiting in pregnancy in relation to prolactin, estrogens, and progesterone: a prospective study". Obstetrics and gynecology. 101 (4): 639–44. doi:10.1016/s0029-7844(02)02730-8. PMID 12681864. مؤرشف من الأصل في 15 يوليو 2019. اطلع عليه بتاريخ 27 فبراير 2014. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Elizabeth Bauchner; Wendy Marquez. "Morning Sickness: Coping With The Worst". NY Metro Parents Magazine. مؤرشف من الأصل في 20 ديسمبر 2008. اطلع عليه بتاريخ 06 يوليو 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Erick, Miriam (2004). Managing Morning Sickness: A Survival Guide for Pregnant Women. Bull Publishing Company. ISBN 0-923521-82-8. مؤرشف من الأصل في 12 مارس 2020. اطلع عليه بتاريخ 06 يوليو 2008. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Hypoglycemia in Type 1 Diabetic Pregnancy". Diabetes Care. March 2010. مؤرشف من الأصل في 17 ديسمبر 2019. اطلع عليه بتاريخ 02 أكتوبر 2013. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Niebyl, Jennifer R. (2010). "Nausea and Vomiting in Pregnancy". New England Journal of Medicine. 363 (16): 1544–1550. doi:10.1056/NEJMcp1003896. PMID 20942670. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Hook, E. B. (1976). "Changes in tobacco smoking and ingestion of alcohol and caffeinated beverages during early pregnancy: are these consequences, in part, of feto-protective mechanisms diminishing maternal exposure to embryotoxins?". In Kelly, S. (المحرر). Birth Defects: Risks and Consequences. Academic Press. صفحات 173–181. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Profet, Margie (1992). "Pregnancy Sickness as Adaptation: A Deterrent to Maternal Ingestion of Teratogens". In Barkow, John; Cosmides, Jerome; Tooby, Leda (المحررون). The Adapted Mind: Evolutionary Psychology and the Generation of Culture. Oxford University Press. صفحات 327–365. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Beck, F. (1973). Human Embryology and Genetics. Blackwell Scientific. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Nesse, Randolphe M; Williams, George C (1996). Why We Get Sick (الطبعة First). New York: Vintage Books. صفحات 290. مؤرشف من الأصل في 3 أغسطس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Pepper GV, Craig Roberts S (October 2006). "Rates of nausea and vomiting in pregnancy and dietary characteristics across populations". Proceedings of the Royal Society B. 273 (1601): 2675–2679. doi:10.1098/rsbp.2006.3633. PMC 1635459. PMID 17002954. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Chan, Ronna L.; Olshan, A. F.; Savitz, D. A.; Herring, A. H.; Daniels, J. L.; Peterson, H. B.; Martin, S. L.; et al. (Sep 22, 2010). "Severity and duration of nausea and vomiting symptoms in pregnancy and spontaneous abortion". Human Reproduction. 25 (11): 2907–12. doi:10.1093/humrep/deq260. PMC 3140259. PMID 20861299. مؤرشف من الأصل في 31 أغسطس 2015. الوسيط
|CitationClass=تم تجاهله (مساعدة); Explicit use of et al. in:|الأول=(مساعدة) - Sherman, Paul W.; Flaxman, Samuel M. (2002). "Nausea and vomiting of pregnancy in an evolutionary perspective". Am J Obstet Gynecol. 186 (5): S190–S197. doi:10.1067/mob.2002.122593. PMID 12011885. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Haig, David (October 1993). "Genetic conflicts in human pregnancy". Quarterly Review of Biology. 68 (4): 495–532. doi:10.1086/418300. PMID 8115596. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Flaxman, Samuel M.; Sherman, Paul W. (June 2000). "Morning sickness: a mechanism for protecting mother and embryo". Quarterly Review of Biology. 75 (2): 113–148. doi:10.1086/393377. PMID 10858967. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Matthews, A.; Haas, D. M.; O'Mathúna, D. N. P.; Dowswell, T.; Doyle, M. (2014). "Interventions for nausea and vomiting in early pregnancy". The Cochrane Library. doi:10.1002/14651858.CD007575.pub3. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Jarvis, S; Nelson-Piercy, C (Jun 17, 2011). "Management of nausea and vomiting in pregnancy". BMJ (Clinical research ed.). 342: d3606. doi:10.1136/bmj.d3606. PMID 21685438. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Clark SM, Dutta E, Hankins GD (September 2014). "The outpatient management and special considerations of nausea and vomiting in pregnancy". Semin Perinatol. S0146-0005 (14): 00102–5. doi:10.1053/j.semperi.2014.08.014. PMID 25267280. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Koren, G (October 2012). "Motherisk update. Is ondansetron safe for use during pregnancy?". Canadian family physician Medecin de famille canadien. 58 (10): 1092–3. PMC 3470505. PMID 23064917. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Tan, PC; Omar, SZ (April 2011). "Contemporary approaches to hyperemesis during pregnancy". Current opinion in obstetrics & gynecology. 23 (2): 87–93. doi:10.1097/GCO.0b013e328342d208. PMID 21297474. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Poon, SL (October 2011). "Towards evidence-based emergency medicine: Best BETs from the Manchester Royal Infirmary. BET 2: Steroid therapy in the treatment of intractable hyperemesis gravidarum". Emergency medicine journal : EMJ. 28 (10): 898–900. doi:10.1136/emermed-2011-200636. PMID 21918097. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Matthews, A; Dowswell, T; Haas, DM; Doyle, M; O'Mathúna, DP (September 2010). "Interventions for nausea and vomiting in early pregnancy". The Cochrane database of systematic reviews (9): CD007575. doi:10.1002/14651858.CD007575.pub2. PMID 20824863. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Borrelli F, Capasso R, Aviello G, Pittler MH, Izzo AA (2005). "Effectiveness and safety of ginger in the treatment of pregnancy-induced nausea and vomiting". Obstetrics and gynecology. 105 (4): 849–56. doi:10.1097/01.AOG.0000154890.47642.23. PMID 15802416. الوسيط
|CitationClass=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) - Tiran, Denise (Feb 2012). "Ginger to reduce nausea and vomiting during pregnancy: Evidence of effectiveness is not the same as proof of safety". Complementary Therapies in Clinical Practice. 18 (1): 22–25. doi:10.1016/j.ctcp.2011.08.007. ISSN 1744-3881. الوسيط
|CitationClass=تم تجاهله (مساعدة)
- بوابة صحة المرأة
- بوابة طب
 صور وملفات صوتية من كومنز
صور وملفات صوتية من كومنز
