جهاز منع الحمل
جهاز منع الحمل أو اللولب [1] هو جهاز صغير يتم إدخاله داخل الرحم لمنع الحمل. يأتي على شكل الحرف "T" وغالباً ما يتكون على النحاس أو الليفونورغيستريل (اللولب الهرموني). يعتبر جهاز منع الحمل نوعًا من أنواع مانعات الحمل طويلة الأجل وهو الأكثر فعالية.[2] نسبة فشل اللولب النحاسي هي 0.8٪، أما بالنسبة للولب الليفونورغيستريل فهي 0.2٪ في السنة الأولى من الاستخدام.[3] من بين جميع أنواع مانعات الحمل فهو الأكثر استحساناً من قبل المستخدمين[4] و اعتباراً من عام 2007 فهو الأكثر استخداماً حول العالم بمع أكثر من 180 مليون مستخدم. [5]

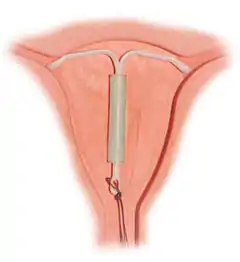
أثبتت الدراسات فعالية وأمان استخدام اللولب لدى المراهقين وهؤلاء الذين سبق أو لم يسبق لهم الحصول على أطفال.[6] كما لا يؤثر جهاز منع الحمل على الرضاعة الطبيعية و يمكن إدخاله مباشرة بعد الولادة[7] و الإجهاض.[8] تعود خصوبة المرأة بعد إزالتها للولب إلى وضعها الطبيعي حتى بعد الاستخدام طويل المدى.[9]
بينما قد يزيد اللولب النحاسي من غزارة الطمث وزيادة الآلام الناتجة عن التشنجات [10] يقوم اللولب الهرموني بالحد من النزيف أو إيقاف الطمث تماماً. يمكن علاج آلام الطمث بمضادات الالتهاب اللاستيرويدية. بعض المضاعفات المحتملة تتضمن وقوع الجهاز بنسبة من 2٪ إلى 5٪ ونادراً ما يقوم بثقب الرحم، يحدث ذلك بنسبة 0.7٪. لا ترتبط أجهزة منع الحمل المستخدمة حالياً بزيادة في خطر الإصابة بمرض التهاب الحوض في حالة عدم وجود الأمراض المنقولة جنسياً أثناء إدراج الجهاز بعكس النموذج السابق من جهاز منع الحمل (درع دالكون) والذي كان يرتبط بالزيادة في خطر الإصابة بمرض التهاب الحوض.
الأنواع
أنواع أجهزة منع الحمل المتاحة وأسمائه تختلف تبعاً لممنطقة.
في الولايات المتحدة الأمريكية، هنالك نوعان متاحان:
- اللولب النحاسي غيرالهرموني (باراغارد)
- اللولب البرجستوني (ميرينا وأنواع أخرى)
يعد كل من اللولب النحاسي والهرموني جهازا منع الحمل بحسب نظام التصنيف الكيميائي العلاجي التشريحي لمنظمة الصحة العالمية. في المملكة المتحدة يسمى اللولب النحاسي بجهاز منع الحمل أما اللولب الهرموني فيعتبر نوعًا آخرًا من أجهزة منع الحمل ويشار إليه بنظام منع الحمل داخل الرحم. هنالك أكثر من 10 أنواع مختلفة من اللوالب النحاسية في المملكة المتحدة.[11]
اللولب النحاسي

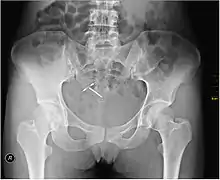
جهاز اللولب النحاسي يمنع الحمل بإتلاف النطفة والحد من قدرتها على الحركة مما يمنعها من اختراق البويضة. يعمل النحاس الموجود في اللولب مُبيدًا للنطاف داخل الرحم عن طريق زيادة مستوى أيونات النحاس، بروستاغلاندينات، وكريات الدم البيضاء في سوائل الرحم وقنوات فالوب.[12] تتسبب زيادة مستويات أيونات النحاس في عنق الرحم في تثبيط حركة النطفة والحد من حيويتها وبالتالي منعها من اختراق مخاط عنق الرحم أو قد تقوم بإتلاف النطفة أثناء عبورها من خلاله.[13] يعمل النحاس أيضاً على تغيير غشاء بطانة الرحم مما يؤدي إلى منع انغراس البويضة الملقحة ولكنه لا يقوم بإيقاف العملية حال بدئها. [14] تتراوح معدلات إخفاق جهاز اللولب النحاسي ما بين 0.1 و 2.2٪.[15]
تتكون معظم أجهزة اللولب النحاسية على إطار بلاستيكي على شكل الحرف “T” محاط بسلك نحاسي كهرلي، قد يحتوي الإطار في بعض الأحيان على حلقات نحاسية. تقوم ذراعا اللولب بتثبيته في مكانه داخل الرحم. يبلغ طول ساق جهاز اللولب النحاسي “Paragard TCu 380a” 36 ملم (1.42 إنش) و لا تزيد طول أذرعه عن 32 ملم (1.26 إنش).
أصبحت أجهزة اللولب النحاسية تحظى بشعبية أكبر في الآونة الأخيرة ويرجع ذلك إلى أنها أكثر مقاومة للصدأ. هناك عدة أنواع لأجهزة اللولب النحاسية، بعضها تحتوي على مواد أخرى كالذهب والفضة بالإضافة إلى النحاس. يحتوي “Eurogine Gold T IUD[16]”، و الذي يصنع في أسبانيا، في داخله على لب ذهبي مما يزيد من قدرته على مقاومة التآكل والصدأ. “GoldringMedusa” ذو الصناعة الألمانية هو شكل آخر للولب النحاسي [17] و قد يحتوي في داخله على لب نحاسي أو فضي. كما تقوم شركة “Redelkis” الهنغارية بصناعة لولب يحتوي على الذهب والنحاس يسمى بـ “Goldlily”. يوفر “Goldlily”، المكون من طبقة أساسية من الذهب محاطة بطبقة من الأسلاك النحاسية، حماية كهرومغناطيسية بالإضافة إلى الحماية الأيونية التي يوفرها النحاس.[18]
تقوم “Redelkis” أيضاً بتصنيع لولب نحاسي فضي “Silverlily” مشابه لـ “Goldlily”. يحتوي “Nova-T 380” على لب فضي داهم ولكنه لا يوفر الحماية الكهرومغناطيسية التي يوفرها اللوب النحاسي لعدم احتوائه على أيونات الفضة.[19] (14)
كما توجد أنواع أخرى من أجهزة منع الحمل النحاسية كاللولب على شكل الحرف “U” و اللولب الغير محاط بإطار. كما يصنع في الصين وأوروبا و ألمانيا نوع من اللوالب النحاسية التي تحمل خرزات صغيرة نحاسية مفرغة من الداخل. يثبت هذا النوع في عنق الرحم عن طريق خياطة غرزة مثبته له في قاع الرحم. يتوفر هذا الجهاز أيضاً في بعض العيادات في كندا.
يتميز جهاز منع الحمل النحاسي بأنه قادر على منع حدوث الحمل عند وضعه كجهاز منع حمل طارئ لمدة أقصاها خمسة أيام بعد ممارسة الجنس الغير آمن. كما يعتبر أكثر أنواع منع الحمل الطارئ فعالية [20] فهو يعمل بمنع تلقيح البويضة وانغراس البويضة الملقحة. ولكنه لا يمنع حدوث الحمل في حال كانت المضغة مغروسة.[14] تستعيد المرأة المستخدمة للولب النحاسي خصوبتها سريعاً بعد إزالته.[21] كما يتميز اللولب النحاسي بقدرة المرأة المرضعة على استخدامه لعدم احتوائه على هرمونات. يتوفر جهاز منع الحمل النحاسي بعدة أحجام وأشكال و ذلك يميزه عن جهاز منع الحمل الهرموني. يزيد اللولب النحاسي من آلام الدورة الشهرية لدى من تستخدمه كما قد يسبب دورات شهرية أغزر.[22]
تعمل هذه المادة على التقليل من شدة النزيف أثناء الدورة الشهرية بدون استخدام الهرمونات وقد نالت هذه الأجهزة ذات شعبية كبيرة في الصين.[23]
اللولب الهرموني

تعمل أجهزة منع الحمل الهرمونية (التي تحمل الأسماء التجارية: مارينا، سكايلا، وليليتا و تدعى في المملكة المتحدة بالأجهزة داخل الرحم) عن طريق إفراز كميات بسيطة من البروجستين ليفونورغيستريل. الآلية الرئيسية لعمله هو جعل البيئة داخل الرحم مميتة للنطفة.[24] يقلل جهاز اللولب الهرموني من النزيف أثناء الدورة الشهرية أو قد يمنع حدوثها تماماً بسبب عمله على الحد من نمو غشاء بطانة الرحم. يستخدم اللولب الهرمرني في علاج حالات غزارة الطمث في حال لم يوجد سبب مرضي لهذا النزيف.[25]
يعمل البروجستين الذي يفرزه جهاز اللولب الهرموني موضعياً فلا يتسبب في رفع مستويات البروجستين في الدم إلى حد كبير كما تفعل حبوب منع الحمل التي تحتوي على البروجستين وحده.[26]
تؤكد بعض الدراسات فعالية (مارينا) لمدة تصل إلى سبع سنوات ولكنه مصرح باستخدامه في الولايات المتحدة الأمريكية لمدة أقصاها خمس سنوات فقط.[27] يعمل (سكايلا) بنفس آلية العمل التي يعمل بها مارينا ولكنه أصغر حجماً ويفرز كمية أقل من الليفونورجسترل وهو مصرح باستخدمه لمدة ثلاث سنوات. يشبه (ليليتا) في حجمه وجرعة الليفونورجستريل التي يفرزها جهاز (مارينا) و هو مصرح باستخدامه لمدة ثلاث سنوات فقط.[28]
اللولب الخامل
هو جهاز منع حمل لا يحتوي على أي مواد منشطة حيوياً فهو مصنوع من مواد كالبلاستيك و الفولاذ المقاوم للصدأ. يعتبر اللولب الخامل ذا فعالية أقل من اللوالب الهرمونية والنحاسية و يسبب أعراضاً جانبية ماثلة لتلك التي يسببها اللولب النحاسي. يعمل الجهاز عن طريق تحفيزعملية رد الفعل ضد الجسم الغريب مما يجعل من الرحم بيئة غير مناسبة للنطفة والانغراس.[29] يقوم اللولب الخامل بمنع حدوث الحمل بعد الإخصاب بشكل أكثر من منعه له قبل حدوث الإخصاب مقارنة باللولب النحاسي والهرموني.[30]
استعمال اللولب الخامل غير مصرح باستعماله من قبل السلطات الصحية في الولايات المتحدة الأمريكية، المملكة المتحدة، وكندا. كما بدأ تصنيع اللولب النحاسي يحل محل اللولب الخامل منذ 1993.[31]
الآثار الجانبية
الآثار الجانبية المحتملة من جهاز منع الحمل هي انثقاب الرحم ومرض التهاب الحوض (وخاصة في ال 21 يوما الأولى بعد التثبيت)، فضلا عن نمط الحيض الغير منتظم. لا يزال هناك احتمال صغير بالحمل بعد إدراج اللولب، وعندما يحدث ذلك هناك خطر أكبر في أن يحدث الحمل خارج الرحم. تشمل هذه الأعراض جميع الأنواع بغض النظر عن احتوائها على البروجستيرون أو النحاس.
قد يتسبب اللولب بألم شديد يحتاج إلى تدخل تسريع وذلك يحدث بنسبة 17٪ تقريبا عند المرأة التي لم تلد من قبل، وبنسبة 11٪ تقريبا عند المرأة الولود وفي هذه الحالة يكون مضاد الالتهاب اللايسترويدي علاجا فعالاً. على الرغم من ذلك، لا توجد مسكنات وقائية فعالة للاستعمال الروتيني للمرأة أثناء استعمال جهاز منع الحمل.[32]
يزيد جهاز منع الحمل مع البروجيستيرون من نسبة خطر الإصابة بتكيس المبايض،[33] و يزيد جهاز اللولب النحاسي من احتمالية الإصابة بدورة شهرية غزيرة.
تنصح شركات أكواب الدورة الشهرية النساء اللاتي يريدن استخدام كوب الدورة الشهرية اثناء فترة وضع جهاز منع الحمل باستشارة طبيب أمراض نساء قبل استخدامه. يرجع ذلك إلى وجود حالات لانزلاق جهاز اللولب أثناء إزالة أكواب الدورة الشهرية كما قد يحدث ذلك أحيانا مع الفوط الصحية.[34]
آلية العمل
جهاز منع الحمل يعمل بشكل أساسي على منع التخصيب.[35] و قد يعمل البروجستيرون الذي يفرز من جهاز منع الحمل الهرموني على منع حدوث الإباضة بشكل جزئي فقط.[36][37] كما يعمل الهرمون على تكثيف مخاط عنق الرحم مما يمنع الحيوانات المنوية من الوصول إلى قناة فالوب. لا يحتوي جهاز منع الحمل النحاسي على هرمونات لكن أيونات النحاس في مخاط عنق الرحم سامة بالنسبة للحيوانات المنوية. كما انها تجعل الرحم وقناة الفاليبو يفرزان سائل يحتوي على خلايا الدم البيضاء، أيونات النحاس، إنزيمات، والبروستاجلاندين وهو مزيج سام ايضا للنطاف. تدل الفعالية العالية للولب النحاسي في حالات منع الحمل الطارئة على قدرته على منع انغراس الكيسة الأريمية.[38][39] وفي الحالات الغير طارئة، الوقاية من الانغراس هو في الغالب وسيلة استثنائية لعمله وليست هي آلية العمل المعهودة.
التاريخ
أول جهاز منع حمل استحدث من قبل الطبيب الألماني ريتشرأوف والدنبرغ. أجهزة منع الحمل تأخذ شكل الحرف "T" و ذلك لأن الرحم يأخذ شكل هذا الحرف عند انقباضه. اخترع جهاز منع الحمل الهرموني في الستينات والسبعينات. وقد كان الهدف الأساسي منه هو الحد من التقليل من النزيف المرتبط باستخدام جهاز منع الحمل النحاسي. و قد أصبح مخترع جهاز ميرينا، أحد أشهر أجهزة منع الحمل الهرمونية، هدفاً للمقاضاة القانونية بسبب فشله في تحذير المستخدمين من احتمالية تسبب هذا الجهاز بثقب في الرحم والانتقال إلى أجزاء أخرى من الجسم.[40]
مراجع
- "IUD (intrauterine device)". نسخة محفوظة 09 أغسطس 2017 على موقع واي باك مشين.
- Winner, B; Peipert, JF; Zhao, Q; Buckel, C; Madden, T; Allsworth, JE; Secura, GM. (2012).
- Hurt, K. Joseph (eds.); et al.; Department of Gynecology and Obstetrics, The Johns Hopkins University School of Medicine, Baltimore, Maryland (2012-03-28).
- Committee on Adolescent Health Care Long-Acting Reversible Contraception Working Group, The American College of Obstetricians and, Gynecologists (October 2012).
- Darney, Leon Speroff, Philip D. (2010).
- Black, K; Lotke, P; Buhling, KJ; Zite, NB; Intrauterine contraception for Nulliparous women: Translating Research into Action (INTRA), group (October 2012).
- Gabbe, Steven (2012).
- Steenland, MW; Tepper, NK; Curtis, KM; Kapp, N (November 2011).
- Hurd, [edited by] Tommaso Falcone, William W. (2007).
- Grimes, D.A., MD (2007).
- "Contraceptive coils (IUDs)". نسخة محفوظة 06 سبتمبر 2015 على موقع واي باك مشين.
- "Mechanisms of the Contraceptive Action of Hormonal Methods and Intrauterine Devices (IUDs)". نسخة محفوظة 29 أكتوبر 2011 على موقع واي باك مشين.
- Oritz ME, Croxatto HB (2007).
- "Facts are Important: Emergency Contraception (EC) and Intrauterine Devices (IUDs) are Not Abortifacients" (PDF). http://www.acog.org/. نسخة محفوظة 14 مايو 2015 على موقع واي باك مشين.
- Kulier R, O'Brien PA, Helmerhorst FM, Usher-Patel M, D'Arcangues C (2007), "Copper containing, framed intra-uterine devices for contraception", Cochrane Database Syst Rev (4): CD005347, doi:10.102/14651858.
- Eurogine Technology for Women´s Healthcare نسخة محفوظة 19 نوفمبر 2016 على موقع واي باك مشين.
- VIOMED online - Medusa und Goldring-Medusa نسخة محفوظة 08 يونيو 2017 على موقع واي باك مشين.
- Radelkis Ltd نسخة محفوظة 30 أبريل 2017 على موقع واي باك مشين.
- Schering (May 13, 2003).
- Cleland K, Zhu H, Goldstuck N, Cheng L, Trussell J (July 2012), "The efficacy of intrauterine devices for emergency contraception: a systematic review of 35 years of experience", Hum.
- Belhadj H, Sivin I, Diaz S; et al.
- Grimes, DA, MD (2007), "Intrauterine Devices (IUDs)", in Hatcher, RA; Nelson, TJ; Guest, F; Kowal, D. (المحرر), Contraceptive Technology (الطبعة 19th), New York: Ardent Media الوسيط
|CitationClass=تم تجاهله (مساعدة); الوسيط|separator=تم تجاهله (مساعدة)صيانة CS1: أسماء متعددة: قائمة المؤلفون (link) CS1 maint: ref=harv (link) - Li Y, Zhang SM, Chen F, et al.
- Speroff, Leon; Darney, Philip D. (2011).
- Luis Bahamondes, M Valeria Bahamondes, Ilza Monteiro. (2008), "Levonorgestrel-releasing intrauterine system: uses and controversies."
- Malik S (January 2013).
- Sivin I, Stern J, Coutinho E, et al.
- "Liletta - A Third Levonorgestrel-Releasing IUD".
- Ortiz, ME; Croxatto HB (June 2007).
- ESHRE Capri Workshop Group (April 2008). "Intrauterine devices and intrauterine systems". Human Reproduction Update. 14 (3): 197–208. doi:10.1093/humupd/dmn003. PMID 18400840. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Bilian X (June 2007).
- Gemzell-Danielsson, K.; Mansour, D.; Fiala, C.; Kaunitz, A. M.; Bahamondes, L. (2013).
- Bahamondes L, Hidalgo M, Petta CA, Diaz J, Espejo-Arce X, Monteiro-Dantas C. (2003), "Enlarged ovarian follicles in users of a levonorgestrel-releasing intrauterine system and contraceptive implant", J. Reproduc.
- "Menstrual Cup use and IUDs". نسخة محفوظة 13 يوليو 2017 على موقع واي باك مشين.
- Steven G. Gabbe; et al. (eds.
- Mirena (hormonal IUD) - Mayo Clinic نسخة محفوظة 05 أغسطس 2017 على موقع واي باك مشين.
- Understanding the IUD - National Center For Health Research [وصلة مكسورة] نسخة محفوظة 03 أبريل 2016 على موقع واي باك مشين.
- RCOG Faculty of Sexual & Reproductive Healthcare, Clinical Effectiveness Unit (January 2012).
- Trussell, James; Schwarz, Eleanor Bimla (2011).
- Thiery, Michel (March 1997).
- بوابة طب