تدخل تاجي بطريق الجلد
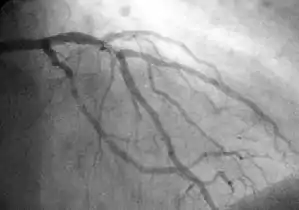
رأب الوعاء التاجي أو التدخل التاجي بطريق الجلد هي عملية غير جراحية وتستخدم في علاج تضيق قُطر الشرايين التاجية للقلب في داء شريان القلب التاجي. ويعود السبب إلى تكون وتجمع لويحات من الكولسترول والتي تُسبب التصلب العصيدي. تُجرى العملية من قبل طبيب قلب تدخلي، على الرغم من أنها وضعت في الأصل وأنُجزت من قبل طبيب أشعة تدخلي.
| رأب الوعاء التاجي | |
|---|---|
 | |
| معلومات عامة | |
| من أنواع | جراحة القلب |
| الاستعمالات | نوبة قلبية |
على الرغم من ذلك، أعادة توسعة الشرايين التاجية بواسطة مجازة تاجية مُرتبطة مع زيادة خطر الأصابة بالسكتة.[1]
الاستخدامات الطبية
يُستخدم رأب الوعاء التاجي (قثطرة) لفتح أي شريان تاجي مسدود واستعادة تدفق الدم الشرياني إلى النسيج القلبي دون الحاجة إلى عملية قلب مفتوح. قد تكون هذه الطريقة الحل الأمثل للمرضى الذين يعانون من انسداد أحد الشرايين التاجية أو تضيقه؛ لإعادة تدفق الدم ومنع حدوث الذبحة الصدرية (الألم الصدري) أو احتشاء العضلة القلبية (النوبات القلبية) أو الموت.
تتضمن هذه العملية اليوم إدخال دعامات وعائية كالدعامات المعدنية العارية والدعامات الناضحة للدواء والسقالات الوعائية القابلة للامتصاص (الدعامات طبيعية التحلل). ثبتت أهمية استخدام الدعامات خلال أول ثلاثة أشهر بعد الرأب؛ فقد يبقى الشريان بعد ذلك مفتوحًا دون الحاجة للدعامة، ومن هنا تطورت الدعامات القابلة للامتصاص التي تذوب طبيعيًا عند انتهاء الحاجة إليها.
يكون استعمال التدخل التاجي عبر الجلد ملائمًا اعتمادًا على عدة عوامل؛ فقد تكون هذه الوسيلة مناسبة للمرضى المصابين بالداء القلبي الإكليلي المستقر عند توفر معايير محددة كوجود تضيق أكبر من 50% أو امتلاكهم أعراض ذبحة صدرية غير مستجيبة على العلاج الدوائي. قد لا تقدم هذه الوسيلة مساعدة أكبر من الأدوية الفموية في منع الموت أو احتشاء العضلة القلبية عند هؤلاء المرضى، ولكنها قد توفر الراحة من الألم الصدري. يكون استخدام هذا الإجراء ملائمًا لمرضى المتلازمات الإكليلية الحادة ويوجد حاليًا العديد من المبادئ التوجيهية والممارسات في هذا الخصوص. قد يكون استخدام التدخل التاجي عبر الجلد بالغ الأهمية عند مرضى الانسدادات الحادة كاحتشاء العضلة القلبية مع تزحل الوصلة ST للأعلى؛ إذ يقلل من احتمال الوفاة والاحتشاءات القلبية والآلام الصدرية مقارنةً بالأدوية. يمكن استخدام العلاج الدوائي و/ أو الرأب التاجي عند مرضى احتشاء العضلة القلبية دون تزحل الوصلة ST للأعلى ومرضى الداء القلبي الإكليلي غير المستقر، وهذا يعتمد على تقييم عوامل الخطورة عند المريض. يُستخدم معيار زمني خاص يسمى «من الباب إلى البالون» كتدبير جودة في المستشفيات للإشارة إلى مدى سرعة التداخل الأولي بإجراء الرأب التاجي.
قد يقلل استخدام الرأب الوعائي التاجي والأدوية المضادة للذبحة الصدرية -في علاج الداء القلبي الإكليلي المستقر- من تواتر حدوث نوبات الألم الصدري عند المرضى لأكثر من 3 سنوات بعد العلاج ولكنه لا يخفف من خطر الموت أو احتشاء القلب المستقبلي أو الحاجة لتداخلات أخرى.
التأثيرات الجانبية
يُمارس الرأب الوعائي التاجي على نطاق واسع وله مخاطر عديدة. ومع ذلك، تكون التأثيرات الجانبية الكبيرة غير شائعة. يُجرى الرأب الوعائي التاجي عادةً باستخدام تقنية تعتمد على قثطرة قلبية غازِية من قبل أخصائي أمراض قلبية تداخلية، وهو طبيب مدرب خصيصًا لعلاج أمراض القلب.
يكون المريض مستيقظًا غالبًا خلال الإجراء؛ لذا فقد يشعر بعدم الارتياح في الصدر في تلك الأثناء. يساعد بقاء المريض مستيقظًا على مراقبة أعراضه، فإذا أشارت الأعراض إلى احتمالية إحداث نقص تروية، قد يغير الاختصاصي عندها جزءًا من الإجراء أو يلغيه.
يحدث في معظم الأحيان نزف من نقطة إدخال القثطرة في الفخذ (الشريان الفخذي) أو الرسغ (الشريان الكعبري)، وذلك يعود جزئيًا لاستخدام الأدوية المضادة لتكدس الصفائح الدموية. لذا، يكون حدوث الكدمات والأورام الدموية واردًا أيضًا. كل هذا يمكن أن يؤجل الخروج من المستشفى؛ فقد يستمر تدفق الدم من الشريان إلى الورم الدموي مسببًا مشكلةً تتطلب الإصلاح الجراحي.
تكون العدوى في موقع ثقب الجلد نادرة ومن غير المألوف حدوث تمزق في الوعاء الدموي، ولكن قد يحدث رد فعل تحسسي على المادة الظليلة مع أن استخدام المواد الحديثة قلل من ذلك. قد يحدث كذلك تدهور في وظائف الكلى لدى من يعاني مسبقًا من أمراض الكلى، ولكن يبقى القصور الكلوي الذي يحتاج الديلزة (الغسيل الكلوي) نادر الحدوث. تكون مضاعفات الوصول للأوعية الدموية أقل شيوعًا وأقل خطورةً عند تنفيذ الإجراء عبر الشريان الكعبري.
تشمل أخطر المضاعفات للإجراء ما يلي: الموت والسكتة الدماغية والرجفان البطيني (تسرع القلب البطيني غير المستمر شائع) واحتشاء العضلة القلبية وتسلخ الأبهر. قد يحدث احتشاء القلب بنسبة 0,3% من الحالات خلال الإجراء أو بعد فترة قصيرة منه، ويتطلب ذلك -عند حدوثه- جراحة إسعافية، يجرى خلالها فتح مجرى جانبي للشريان التاجي.
قد تحدث إصابة في العضلة القلبية تُكتَشف بارتفاع مستويات اختبار CPK-MB وتروبونين I وتروبونين تي في أكثر من 30% من الحالات، وقد ارتبطت المستويات المرتفعة من تلك الإنزيمات بارتفاع تواتر الأحداث السريرية الخطرة كالموت واحتشاء القلب اللاحق والحاجة إلى إجراءات إعادة التوعية المتكررة. يحمل الرأب الوعائي التالي لاحتشاء عضلة قلبية حديثٍ خطرَ حدوث سكتة دماغية، لكن هذا يبقى أقل مقارنةً بالأدوية الحالّة للخثرة.
يمكن للمضاعفات المتعلقة بالإجراء أن تسبب الموت وإن كان ذلك نادرًا، إذ يكون معدل الوفيات خلال الإجراء 1,2%.
يمكن للألم الصدري أن يحدث خلال الإجراء عندما يسد البالون تدفق الدم إلى القلب تمامًا، ويكون خطر حدوث هذه المضاعفات أكبر عند كل من:
- الأشخاص الذين تتراوح أعمارهم بين 65 فما فوق.
- مرضى الكلى والسكري.
- النساء.
- الذين يعانون من ضعف في قوة ضخ القلب.
- الأشخاص الذين يعانون من انسدادات وتضيقات عديدة.
الإجراء
يشيع استخدام مصطلح الرأب الوعائي باستخدام البالون لوصف التدخل التاجي عبر الجلد، فهو نفخ بالون ضمن الشريان التاجي لتحطيم الترسبات ضمن جدران الشريان. يشكل استخدام البالون جزءًا من جميع التداخلات التاجية عبر الجلد تقريبًا، لكنه نادرًا ما يكون الإجراء الوحيد الذي ينفذ، ومن الإجراءات الأخرى التي تجرى نذكر:
- غرس الدعامات.
- استئصال العصيدة الليزري أو الدوراني.
- المعالجة الإشعاعية الداخلية باستخدام مصدر إشعاعي يمنع عودة التضيق.
يشمل رأب الأوعية معظم الخطوات التالية، ويتم بواسطة فريق من الأطباء والأطباء المساعدين والممرضين وتقنيّ الأشعة واختصاصيّ التداخل الوعائي الذين تلقوا تدريبًا خاصًا على هذه الأنماط من الإجراءات:
- يتحدد موقع الدخول ضمن الشريان الفخذي في الساق أو بشكل أقل شيوعًا الشريان الكعبري أو العضدي في الذراع وذلك عبر جهاز يسمى «إبرة مقدمة».
- عند الوصول إلى الشريان يوضع غمد الإدخال في الفتحة للحفاظ على الشريان مفتوحًا وللسيطرة على النزف.
- يدخل عبر هذا الغمد أنبوب بلاستيكي طويل مرن يسمى قثطرة توجيهية يوضع طرفها في بداية الشريان التاجي لتسمح بحقن الأصبغة المشعة (التي غالبا ما تكون يودية التكوين) في الشريان، وهكذا يُقيَّم وضع المشكلة وموقعها باستخدام التصوير اللحظي بالأشعة السينية.
- يقدر اختصاصي أمراض القلب حجم الشريان ويختار نوع القثطرة والأسلاك التاجية التي ستستخدم في هذه الحالة، ويعطى الهيبارين للحفاظ على تدفق الدم.
- بعد ذلك، يدخل الأطباء سلك التوجيه التاجي (وهو سلك رفيع مع طرف مرن غير شفاف) من خلال قثطرة التوجيه ضمن الشريان التاجي. يوجه الاختصاصي السلك عبر الشريان ليصل إلى موقع التضيق أو الانسداد، إذ يتحكم بحركة سلك التوجيه ووجهته عبر طرف السلك الذي يقع خارج جسم المريض.
- تدخل القثطرة عبر سلك التوجيه، ثم تُدفَع للأمام بلطف إلى أن يصبح البالون المنكمش داخل الانسداد.
- يُنفخ البالون ليضغط على الترسبات الشاذة، ويمدد جدار الشريان ليتوسع.
- ويمكن غرس الدعامة باستخدام البالون لتدعم تمدد الشريان من الداخل.
مراجع
- Tullio Palmerini; Giuseppe Biondi-Zoccai; Letizia Bacchi Reggiani; Diego Sangiorgi; Laura Alessi; Stefano De Servi; Angelo Branzi; Gregg W. Stone,; Biondi-Zoccai; Reggiani; Sangiorgi; Alessi; De Servi; Branzi; Stone (أغسطس 2012). "Risk of Stroke With Coronary Artery Bypass Graft Surgery Compared With Percutaneous Coronary Intervention". Journal of the American College of Cardiology. 60 (9): 798–805. doi:10.1016/j.jacc.2011.10.912. PMID 22917004. الوسيط
|CitationClass=تم تجاهله (مساعدة)CS1 maint: extra punctuation (link) صيانة CS1: أسماء متعددة: قائمة المؤلفون (link)
- بوابة طب
 صور وملفات صوتية من كومنز
صور وملفات صوتية من كومنز
