إعطاء فوق الجافية
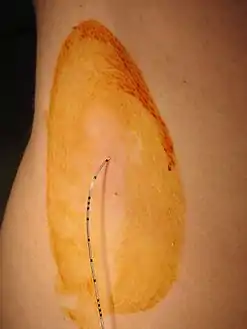
التخدير حول الجافية هو نوع من أنواع التخدير الناحي والذي يتضمن على حقن المخدرات الموضعية عن طريق ابرة خاصة أو قسطرة توضع في المسافة حول الجافية. الحقن يمكن أن يؤدي إلى زوال كلا من الحس (التخدير) والألم (التسكين)، وذلك بحصار السيالة العصبية المارة من خلال الأعصاب القريبة من النخاع الشوكي.
| إعطاء فوق الجافية | |
|---|---|
 | |
الاستطبابات
إن حقن الأدوية في المسافة فوق الجافية يجرى غالبًا من أجل التسكين. ويمكن إجراءه باستخدام عدد من التقنيات المختلفة ولأسباب متنوعة. وبالإضافة إلى ذلك فان بعض الآثار الجانبية للتسكين حول الجافية قد يكون مفيدًا في بعض الظروف (مثل توسيع الأوعية الدموية قد يكون مفيدًا إذا كان المريض مصابًا ببعض الأمراض الوعائية المحيطية). وعند وضع القثطرة داخل المسافة حول الجافية من الممكن أن تطول آثار التسكين لعدة أيام إذا اقتضى الأمر ذلك. ويمكن أن يستخدم التخدير فوق الجافية:
- للتسكين فقط، بحيث أن الجراحة غير مفكر بها. ان تخديرا حول الجافية لإفراج الألم (كالولادة مثلا) لا يحدث غالبا نقصا في القوة العضلية ليسمح للماخض أن تدفع بعضلاتها للولادة ولكنه أيضا غير كاف لتسكين عمل جراحي (كالولادة القيصرية مثلا)
وضعية المريض
قد يكون المريض في وضعية الجلوس أو متمدد على جانبه. يتم استخدام جهاز أشعة سينية لتوجيه الحقنة. ويغسل الظهر بمحلول اليود لتنظيف البشرة. ثم يتم حقن مخدر موضعي في الجلد لتخفيف أي ألم قد يشعر به المريض.[1]
الاختلاف بين التخدير فوق الجافية والتخدير النخاعي
التخدير النخاعي هو تقنية تتضمّن حقن عقّار مخدّر موضعي ضمن السائل الدماغي الشوكي. يوجد بعض التشابه بين التخدير فوق الجافية والتخدير النخاعي، ولطالما اختلط المصطلحان لدى الأشخاص غير المختصّين، وتشمل الاختلافات الرئيسية ما يلي:
- بالمقارنة مع التخدير النخاعي، نحتاج جرعة أكبر من الدواء لتحقيق التخدير أو التسكين فوق الجافية.
- بداية فعالية العقار المسكّن أو المخدّر أبطأ في التخدير فوق الجافية، وبالنتيجة انخفاض ضغط الدم تدريجي أيضًا.
- يمكن إجراء الحقن فوق الجافية في أي مكان على طول العمود الفقري (سواء الرقبي أو الصدري أو الفطني أو العجزي)، في حين يُجرَى التخدير التخدير النخاعي في أغلب الأحيان أسفل جسم الفقرة القطنية الثانية، لتجنّب إيذاء أو ثقب النخاع الشوكي.
- من الأسهل تحقيق التسكين أو التسكين القِطعي بالحقن فوق الجافية مقارنةً بالتخدير أو التسكين النخاعي.
- يستخدم القثطار المستقر بشكل أكثر شيوعًا عند إجراء التسكين أو التخدير فوق الجافية.
- يُمكن الاستمرار في إعطاء الدواء فوق الجافية بعد الجراحة (وإعادة الجرعات أثناء الجراحة) عن طريق القثطار، في حين يُجرى التخدير النخاعي على شكل حقنة واحدة.
مضادات الاستطباب
يعتبر التخدير والتسكين فوق الجافية من الإجراءات الآمنة والفعّالة، ولكن يوجد بعض مضادات الاستطباب لمثل هذه الإجراءات.
تشمل مضادات الاستطباب المطلقة ما يلي:[2]
- رفض المريض.
- مخاوف تتعلق بالسلامة بما في ذلك عدم كفاية المعدات أو الخبرة أو الإشراف المناسب.
- اعتلال خثري دموي شديد.
- إصابة إنتانية قريبة من موقع الحقن.
تشمل مضادات الاستطباب النسبية ما يلي:[2]
- انخفاض تعداد الصفيحات الدموية دون اضطراب نزفي.
- داء عصبي مترقٍ (قد يؤثّرالتسكين العصبي سلبًا على سير المرض).
- زيادة الضغط داخل القحف (بسبب إمكانية وخز الجافية وبالتالي تسرّب السائل الدماغي الشوكي وما يترتّب على ذلك من ضغط على جذع الدماغ).
- انخفاض الناتج القلبي المستقر(كما في حالة تضيق الأبهر).
- نقص حجم الدم (يقلل التسكين العصبي من المقاومة الوعائية الجهازية).
- الإصابة الإنتانية البعيدة عن موقع الحقن.
الآثار الجانبية
بالإضافة إلى حصار الأعصاب التي تنقل حس الألم، فإن التخدير فوق الجافية يؤدي إلى حصار أعصاب أخرى، يختلف نوع العصب بحسب نوع العقار المخدر وجرعته، قد تستمر التأثيرات بضع دقائق فقط وقد تصل إلى عدة ساعات. عادةً ما يتضمن التسكين فوق الجافية استخدام الأفيونات مثل الفنتانيل أو السوفنتانيل مع البوبيفاكائين أو أحد مجانساته. الفنتانيل مادة أفيونية قوية تتفوّق فعاليتها المخدّرة على المورفين ب 80 مرة، وتمتلك الآثار الجانبية المعروفة للأفيونات. السوفينتانيل هو أفيون آخر أقوى ب 5 إلى 10 مرّات من الفنتانيل. تعتبر البوبيفاكائين مادة سامة بشكل ملحوظ إذا أعطيت بغير قصد عن طريق الوريد، وعندها تسبب توتّر أو هياج أوشعور بالوخز حول الفم أو طنين أو رعشة أو دوار أو تشوش الرؤية أو اختلاجات متبوعة بعلامات ثبييط الجهاز العصبي المركزي: النعاس وفقدان الوعي والتثبيط التنفسي وانقطاع النفس. سبّب استخدام البوبيفاكايين العديد من حالات توقّف القلب التي انتهت بالوفاة بسبب حقن المخدرعن طريق الخطأ في الوريد بدلًا من الحيّز فوق الجافية.[3][4]
ألياف الأعصاب الحسية أكثر حساسية لتأثيرات التخدير الموضعي من ألياف الأعصاب الحركية،[5] ما يعني أن التخدير فوق الجافية يمكن أن يوفر تسكين للحس مؤثرًا بشكل أقل على قوة العضلات. على سبيل المثال خلال المخاض يمكن إجراء تخدير فوق الجافية وحقن المخددّر بشكل مستمر دون التأثير على قدرة المرأة على الحركة، وإذا احتاجت عملية قيصرية يمكن إعطاؤها جرعة أكبر العقّار المخدّر.
كلما ازدادت الجرعة المستخدمة ازداد احتمال ظهور الآثار الجانبية. على سبيل المثال، يمكن أن تسبب الجرعات الكبيرة جدًا من المخدّر شللًا في العضلات الوربية والحجاب الحاجز الصدري (المسؤولة عن التنفس)، وفقدان الفعالية الودّية المؤثّرة على القلب، ما قد يؤدي إلى انخفاض كبير في معدل ضربات القلب وضغط الدم.[6] قد يتطلّلب ذلك تداخلًا إسعافيًّا لدعم مجرى الهواء ونظم القلب والأوعية الدموية.
غالبًا ما يتضاءل الإحساس بالحاجة إلى التبول عند المريض بشكل ملحوظ أو يختفي تمامًا بعد أخذ مخدّر موضعي فوق الجافية و/أو مواد أفيونية، لهذا السبب غالبًا ما يوضع قثطار بولي طوال فترة الحقن فوق الجافية.[7] عادةً ما يتنقّل الأشخاص الذين يتعرّضون لتخدير موضعي مستمر فوق الجافية بمساعدة من أجل تقليل احتمال الإصابة بسبب السقوط.
قد تؤدي الجرعات الكبيرة من المواد الأفيونية التي تعطى عن طريق الجافية إلى حكة مزعجة وتثبيط في فعالية الجهاز التنفسي.[8][9][10][11]
المضاعفات
التي تشمل ما يلي:
يحدث الفشل في تحقيق التسكين أو التخدير في حوالي 5% من الحالات، بينما يعاني 15% من تسكين أو تخدير جزئي. إذا كان التسكين غير كافٍ قد نحاول مرّة أخرى.
- ترتبط العوامل التالية بالفشل في تحقيق التخدير أو التسكين فوق الجافية:[12]
- البدانة.
- تعدد الولادات.
- فشل سابق في تحقيق التخدير فوق الجافية.
- قصة تعاطي منتظم للأفيون.
- تمدد عنق الرحم أكثر من 7 سم عند البزل.
- استخدام الهواء لإيجاد الفراغ فوق الجافية بدلًا من المحاليل الملحية أو الليدوكائين.
- الصداع المرافق لبزل فوق الجافية (شائع حوالي 1من كل 100). تبلغ سماكة الحيّز فوق الجافية في العمود الفقري القطني 3-5 مم فقط، ما يعني أنه من السهل نسبيًا اجتيازها وثقب الأم الجافية (والغشاء العنكبوتي) عن طريق الخطأ بالإبرة. قد يتسبب ذلك في تسرب السائل الدماغي الشوكي إلى الحيّز فوق الجافية، ما قد يؤدي بدوره إلى صداع ما بعد ثقب الجافية. قد يكون الصداع شديدًا ويستمر لعدة أيام، وفي بعض الحالات النادرة أسابيع أو أشهر. وهو ناتج عن انخفاض ضغط السائل الدماغي الشوكي ويتميز بأنّه يتغيّر بحسب وضعية المريض، إذ يتفاقم عندما يرفع الشخص رأسه فوق وضع الاستلقاء. قد يستجيب الصداع الخفيف عند تناول الكافيين والغابابنتين.[13] إذا كان الصداع شديدًا نلجأ إلى إجراء رقعة فوق الجافية (كمية صغيرة من دم الشخص تُحقَن في الحيّز فوق الجافية عبر إبرة فوق الجافية أخرى، يتخثّر الدم المعطَى ويسد مكان التسرّب). تتحسّن معظم الحالات تلقائيًا مع الوقت. يوجّه التغّير في نمط الصداع (على سبيل المثال يزداد الصداع سوءًا عندما يستلقي المريض) الطبيب إلى احتمال حدوث مضاعفات نادرة ولكنها خطيرة، مثل الورم الدموي تحت الجافية أو الخثار الوريدي الدماغي.[14]
- تأخّر بدء الرضاعة الطبيعية وقصر مدتها: بحسب إحدى الدراسات التي تستقصي الرضاعة الطبيعية في اليوم الثاني بعد الولادة، تسبَّب التسكين فوق الجافية بالاشتراك مع حقن الأوكسيتوسين للنساء خلال فترة مخاضهن في انخفاض مستويات الأوكسيتوسين والبرولاكتين بشكل كبير استجابة للرضاعة الطبيعية في اليوم الثاني بعد الولادة، ما يعني إنتاج حليب بكمية أقل. يُستخدَم الأوكسيتوسين لزيادة تقلّصات الرحم عند العديد من النساء اللواتي يخضعن لتسكين فوق الجافية خلال الولادة.[15]
- البزل المدمّى (يحدث في حوالي 1من 30إلى 50): قد تُصاب الأوردة فوق الجافية عن غير قصد باستخدام الإبرة أثناء الإجراء.[16] هذا أمر شائع ولا يعتبر عادة مضاعفة. تكون الاضطرابات العصبية الدائمة الناتجة عن البزل المدمّى نادرة للغاية (0.07%) لدى الأشخاص الذين يتمتّعون بتخثّر طبيعي للدم، في المقابل الأشخاص المصابون باضطرابات في عملية التخثّر معرّضون للإصابة بورم دموي فوق الجافية.[17]
- إدخال القثطار عن طريق الخطأ داخل الوريد (غير شائع أقل من 1 من 300): في بعض الحالات قد يدخل القثطار عن طريق الخطأ داخل الوريد فوق الجافية، يؤدي حقن المخدّر بالكامل بجرعات عالية (1 من بين كل 10000) عبر الوريد إلى اختلاجات أو توقّف القلب. يتضمّن الإجراء الصحيح لبزل فوق الجافية البدء بجرعة اختبار تتضمّن عقّار أقل ضررًا (مثل الليدوكائين مع الإبينفرين) ولكنّه قادر على إثارة الأعراض عند الدخول غير المقصود داخل الوريد (عدم انتظام ضربات القلب، أو الطنين)، قبل إعطاء العقّار الأكثر سمّية للقلب للتقليل من حدوث هذه المضاعفة.[18][19]
انظر أيضًا
المراجع
- Santa Barbara Pain Management - Epidural Steroid Injections نسخة محفوظة 02 يونيو 2016 على موقع واي باك مشين.
- Silva M, Halpern SH (2010). "Epidural analgesia for labor: Current techniques". Local and Regional Anesthesia. 3: 143–53. doi:10.2147/LRA.S10237. PMC 3417963. PMID 23144567. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Mulroy MF (2002). "Systemic toxicity and cardiotoxicity from local anesthetics: incidence and preventive measures". Reg Anesth Pain Med. 27 (6): 556–61. doi:10.1053/rapm.2002.37127. PMID 12430104. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Rosenblatt MA, Abel M, Fischer GW, Itzkovich CJ, Eisenkraft JB (2006). "Successful Use of a 20% Lipid Emulsion to Resuscitate a Patient after a Presumed Bupivacaine-related Cardiac Arrest". Anesthesiology. 105 (7): 217–8. doi:10.1097/00000542-200607000-00033. PMID 16810015. مؤرشف من الأصل في 18 أبريل 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Stark P (February 1979). "The effect of local anaesthetic agents on afferent and motor nerve impulses in the frog". Archives Internationales de Pharmacodynamie et de Therapie. 237 (2): 255–66. PMID 485692. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Tobias JD, Leder M (October 2011). "Procedural sedation: A review of sedative agents, monitoring, and management of complications". Saudi Journal of Anaesthesia. 5 (4): 395–410. doi:10.4103/1658-354X.87270. PMC 3227310. PMID 22144928. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Baldini G, Bagry H, Aprikian A, Carli F (May 2009). "Postoperative urinary retention: anesthetic and perioperative considerations". Anesthesiology. 110 (5): 1139–57. doi:10.1097/ALN.0b013e31819f7aea. PMID 19352147. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Haberkern CM, Lynn AM, Geiduschek JM, Nespeca MK, Jacobson LE, Bratton SL, Pomietto M (1996). "Epidural and intravenous bolus morphine for postoperative analgesia in infants". Can J Anaesth. 43 (12): 1203–10. doi:10.1007/BF03013425. PMID 8955967. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Wüst HJ, Bromage PR (1987). "Delayed respiratory arrest after epidural hydromorphone". Anaesthesia. 42 (4): 404–6. doi:10.1111/j.1365-2044.1987.tb03982.x. PMID 2438964. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Jacobson L, Chabal C, Brody MC (1988). "A dose-response study of intrathecal morphine: efficacy, duration, optimal dose, and side effects". Anesthesia & Analgesia. 67 (11): 1082–8. doi:10.1213/00000539-198867110-00011. PMID 3189898. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Krane EJ, Tyler DC, Jacobson LE (1989). "The dose response of caudal morphine in children". Anesthesiology. 71 (1): 48–52. doi:10.1097/00000542-198907000-00009. PMID 2751139. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Agaram R, Douglas MJ, McTaggart RA, Gunka V (January 2009). "Inadequate pain relief with labor epidurals: a multivariate analysis of associated factors". Int J Obstet Anesth. 18 (1): 10–4. doi:10.1016/j.ijoa.2007.10.008. PMID 19046867. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Basurto, Ona (15 July 2015). "Drugs for treating headache after a lumbar puncture". The Cochrane Database of Systematic Reviews. The Cochrane Library (7): CD007887. doi:10.1002/14651858.CD007887.pub3. PMC 6457875. PMID 26176166. مؤرشف من الأصل في 27 ديسمبر 2019. اطلع عليه بتاريخ 16 نوفمبر 2018.
Caffeine proved to be effective in decreasing the number of people with PDPH and those requiring extra drugs (2 or 3 in 10 with caffeine compared to 9 in 10 with placebo). Gabapentin, theophylline and hydrocortisone also proved to be effective, relieving pain better than placebo
الوسيط|CitationClass=تم تجاهله (مساعدة) - Wang Y, Wang S (March 10, 1994). "Headache associated with low CSF pressure". MedLink. مؤرشف من الأصل في 18 أبريل 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Jonas K, Johansson LM, Nissen E, Ejdebäck M, Ransjö-Arvidson AB, Uvnäs-Moberg K (2009). "Effects of Intrapartum Oxytocin Administration and Epidural Analgesia on the Concentration of Plasma Oxytocin and Prolactin, in Response to Suckling During the Second Day Postpartum". Breastfeed Med. 4 (2): 71–82. doi:10.1089/bfm.2008.0002. PMID 19210132. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Shih CK, Wang FY, Shieh CF, Huang JM, Lu IC, Wu LC, Lu DV (2012). "Soft catheters reduce the risk of intravascular cannulation during epidural block—a retrospective analysis of 1,117 cases in a medical center". Kaohsiung J. Med. Sci. 28 (7): 373–6. doi:10.1016/j.kjms.2012.02.004. PMID 22726899. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Giebler RM, Scherer RU, Peters J (1997). "Incidence of neurologic complications related to thoracic epidural catheterization". Anesthesiology. 86 (1): 55–63. doi:10.1097/00000542-199701000-00009. PMID 9009940. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Clarkson CW, Hondeghem LM (1985). "Mechanism for bupivacaine depression of cardiac conduction: fast block of sodium channels during the action potential with slow recovery from block during diastole". Anesthesiology. 62 (4): 396–405. doi:10.1097/00000542-198504000-00006. PMID 2580463. الوسيط
|CitationClass=تم تجاهله (مساعدة) - Groban L, Deal DD, Vernon JC, James RL, Butterworth J (2001). "Cardiac resuscitation after incremental overdosage with lidocaine, bupivacaine, levobupivacaine, and ropivacaine in anesthetized dogs". Anesth Analg. 92 (1): 37–43. doi:10.1097/00000539-200101000-00008. PMID 11133597. مؤرشف من الأصل في 18 أبريل 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة)
- بوابة طب
- بوابة صيدلة
