وخز الكعب الوليدي
وخز الكعب الوليدي أو الفحص الغوثري هو فحص تحري يُجرى على حديثي الولادة، ويتم عن طريق وخز تجويف في كعب واحد لطفل حديث الولادة ونقع الدم في مجموعة من البطاقات المطبوعة مسبقًا تسمى البطاقات الغوثريَّة.[1][2]
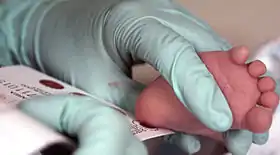
الفحص الغوثري التقليدي تم تسميته نسبةً لروبرت غثري، عالم البكتيريا الأمريكي والطبيب والذي ابتكر الفحص عام 1962، ويتم استعماله بشكل واسع في أمريكا الشمالية وأوروبا كواحد من أكثر فحوصات التحري السابقة المركزيَّة والتي تجري على حديثي الولادة منذ أواخر الستينات. كان الفحص في البداية اختبارًا تثبيط البكتيريا، لكن تدريجيًا تم استبداله بتقنيات جديدة مثل مقياس كتلة الطيف الترادفي (tandem mass spectrometry) والذي بإمكانه الكشف عن أنواع أكثر من الأمراض الخلقية.
الأمراض المشخصة بالفحص
عينات الدم يمكن استخدامها للعديد من الفحوص الأيضية لتشخيص الحالات الجينية، مثل :
- جلاكتوسيميا، (وجودُ الغلكتوزِ في الدَّم)
- مُوَلِّدُ التريبسيوجين المتفاعل مناعيًا لتشخيص التَلَيُّفٌ الكيسِيّ.
- المُحفِّز المتري للخلل الوظيفي للبول، وهو مرض نادر حيث يؤدي الخلل في عملية الأيض لإبطاء عمليَّة تحطيم الحمض الأميني اللوسين، والأيزو لوسين والفالين، مما قد يؤدي إلى خلل في تطور الدماغ.
- الأنزيم المساعد النازع للهيدروجين
- نقص Medium-chain acyl-coenzyme A dehydrogenase
- بيلة الفينل كيتون، هو مرض يحدث فيه خلل في أيض الأحماض الأمينية والذي بدوره يستطيع أن يضعف تطور الدماغ.
- فقر الدم المنجلي[3]
- الهرمون المحفز للغدة الدرقية (TSH) لتشخيص قصور الغدة الدرقية الخلقي وبذلك نمنع الفَدامَة (متلازمة نقص اليود الخلقي).
الالية
يستخدم الفحص نمو سلالة من البكتيريا على صفيحة أغار مُعدَّة بشكل خاص كعلامة على وجود مستويات عالية من الفينل ألانين، والفينل بايروفيت، و/أو فينل أسيتيت؛ فالمركب بي-2 ثينيل ألانين يعمل على تثبيط نمو البكتيريا (العصوية الرقيقة (ATCC 6051)) على أقل وسط زراعة ممكن، فإذا تم إضافة الفينل ألانين والفينيل بايروفيت و/أو الفينل إسيتيت للوسط، فستنمو البكتيريا مرة أخرى، وتتواجد مثل هذه المركبات بكميات فائضة في دم أو بول المصاب ببيلة الفينل كيتون، فإذا تم وضع عينة دم أو بول محضرة بطريقة جيدة على صفيحة الأغار المزروعة، يكون نمو البكتيريا في الفحص مؤشرًا موجبًا على الإصابة ببيلة الفينل كيتون.[4]
لتحضير العيِّنة المُستخدمة تُؤحذ كميَّة دم قليلة (من وخز كعب الطفل، مثلًا) أو كمية قليلة من البول (من الحفاظ، مثلًا) ويتم وضعها على قطعة ورق ترشيح، ثم ثقب قرص في مركز بقعة الدم أو البول، ليتم وضعه على صفيحة أغار مزروعة مُضاف عليها بي-2 ثينيل ألانين وإذا كانت العينة تحوي الفينل ألانين والفينل بايروفيت، و/أو الفينل أسيتيت، فستنتشر هذه المركبات خلال وسط الأغار، وإذا كانت تراكيزها عالية كفاية (كالمستويات الفائضة التي نراها في بيلة الفينل كيتون)، فستنمو البكتيريا تحت القرص، وليس في مكان أخر، وبشكل عام تركها طوال الليل يكفي لتحديد إذا كانت الفينل ألانين والفينل بايروفيت، و/أو الفينل أسيتيت موجودة بتراكيز غير معتادة في الدم أو البول.[4]
التوقيت
يجب أخذ عينة الدم في اليوم الخامس من ولادة الطفل، وفي حالة ظروف استثنائية، بين اليوم الخامس والثامن لكل الأطفال بغض النظر عن حالتهم الطبية، أو رضاعتهم أو إذا ما كانوا ولِدوا قبل الأوان، من أجل أهداف الفحص والتحر، يعتبر يوم الولادة يوم صفر (تسجل بعض أنظمة تكنولوجيا المعلومات يوم الولادة يوم واحد).[5] إذا تم اجراء الفحص قبل 48 ساعة، فقد تصدر نتيجة الفحص خاطئة سواء كان ايجابًا أم سلبًا.[6]
نتيجة لكون الفحوص الجينية تصبح شائعة أكثر فأكثر، أعداد كثيرة من الاختبارات قد تستخدم الدم الذي يتم سحبه بهذه الطريقة، فحاليًّا تستخدم العديد من وحدات حديثي الولادة هذه الطريقة من أجل اجراء فحوص الدم اليومية (تعداد مكونات الدم ونسبة الأيونات) المطلوبة من أجل التحقق من تطور ونمو الأطفال حديثي الولادة المريضين.
الجدل
ظهر جدل في إيرلندا عام 2012، بسبب احتفاظ عدد من المستشفيات هناك ببطاقات فحص وخز الكعب وبالتالي بقاعدة بيانات للحمض النووي (DNA) لأكثر من مليون عينة منذ عام 1984، دون موافقة الأهل أو اشعارهم، مما نتج عن اعتماد سياسة إتلاف بطاقات الفحص كل عشر سنوات، وحصلت ممارسات مماثلة في المملكة المتحدة، ونيوزلندا، والعديد من الولايات في الولايات المتحدة الأمريكية.[7]
المراجع
- Guthrie Cards, Catalyst (ABC1), 29 May 2003. نسخة محفوظة 01 ديسمبر 2016 على موقع واي باك مشين.
- Julia A. McMillan; Ralph D. Feigin; Catherine DeAngelis; M. Douglas Jones (1 April 2006). Oski's pediatrics: principles & practice. Lippincott Williams & Wilkins. صفحات 162–. ISBN 978-0-7817-3894-1. مؤرشف من الأصل في 25 يناير 2020. اطلع عليه بتاريخ 16 أبريل 2010. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "NHS Screening antenatal and newborn". مؤرشف من الأصل في 14 أبريل 2009. اطلع عليه بتاريخ أغسطس 2020. الوسيط
|CitationClass=تم تجاهله (مساعدة); تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - "PHE-TST001". uic.edu. مؤرشف من الأصل في 5 مايو 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Standards". screening.nhs.uk. مؤرشف من الأصل في 30 مارس 2015. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "Page not found". health.vic.gov.au. مؤرشف من الأصل في 16 أبريل 2010. الوسيط
|CitationClass=تم تجاهله (مساعدة) - "International standards for storing samples vary wildly". Irish Times. مؤرشف من الأصل في 9 مارس 2016. الوسيط
|CitationClass=تم تجاهله (مساعدة)
وصلات خارجيَّة
- بوابة صحة المرأة
- بوابة المرأة
- بوابة طب
 صور وملفات صوتية من كومنز
صور وملفات صوتية من كومنز